உயர் இரத்த அழுத்தம்: நீடித்த நோய்.
உயர் இரத்த அழுத்தம் (hypertension) சில நேரங்களில் “தமனி வழி உயர் இரத்த அழுத்தம்”, தமனி / தமனிகளில் இரத்த அழுத்தம் உயர்த்தப்பெற்ற ஒரு நீடித்த(மருந்து) / நீடித்த நோய் / மருத்துவ நிலை ஆகும்.
இரத்தக் குழாய்களின் மூலமாகச் செயல்படும் இரத்த ஓட்டத்திற்கு, இந்த உயர்த்தப்பெற்ற நிலையினால் இதயம் வழக்கத்தைவிட கடினமாக வேலை செய்ய தேவைப்படுகிறது. இதய துடிப்புகளுக்கிடையே இதய தசை சுருங்குவது (சிஸ்டோல்) அல்லது தளர்வுறுவது ( டைஸ்டோல் ) என்பதைப் பொறுத்து இரத்த அழுத்தம் இதய சுருங்கியக்க அழுத்தம் மற்றும் விரிவியக்க அழுத்தம் என்ற இரண்டு அளவுகளை உள்ளடக்கியது. ஓய்வு நிலையில், இதய சுருங்கியக்கம் 100-140 mmHg ( உயர் அளவீடு ) மற்றும் இதய விரிவியக்கம் 6 0-90 mmHg ( கீழ் அளவீடு ) என்ற வரம்புக்குள் இரத்த அழுத்தம் உள்ளது. தொடர்ந்து இரத்த அழுத்தம் 140/90 mmHg என்ற அளவிற்கு மேல் இருந்தால், உயர் இரத்த அழுத்தம் உள்ளது.
| உயர் இரத்த அழுத்தம் Hypertension | |
|---|---|
 | |
| Automated arm blood pressure meter showing arterial hypertension (shown a குருதி அழுத்தம் 158 mmHg, குருதி அழுத்தம் 99 mmHg and heart rate of 80 beats per minute). | |
| வகைப்பாடு மற்றும் வெளிச்சான்றுகள் | |
| சிறப்பு | குடும்ப மருத்துவர், hypertensiology |
| ஐ.சி.டி.-10 | I10.,I11.,I12., I13.,I15. |
| ஐ.சி.டி.-9 | 401 |
| ம.இ.மெ.ம | 145500 |
| நோய்களின் தரவுத்தளம் | 6330 |
| மெரிசின்பிளசு | 000468 |
| ஈமெடிசின் | med/1106 ped/1097 emerg/267 |
| பேசியண்ட் ஐ.இ | உயர் இரத்த அழுத்தம் |
| ம.பா.த | D006973 |
அடிப்படை உயர் இரத்த அழுத்தம் / முதன்மை ( அடிப்படை ) உயர் இரத்த அழுத்தம் அல்லது இரண்டாம் நிலை உயர் இரத்த அழுத்தம் என்ற ஏதாவது ஒன்றில் உயர் இரத்த அழுத்தம் வகைப்படுத்தப்படுகிறது. சுமார் 90-95% நிகழ்வுகள் “ முதன்மை உயர் இரத்த அழுத்தம் “என்று வகைப்படுத்தப்படுகின்றன, அதாவது வெளிப்படையான மருத்துவ காரணங்கள் ஏதும் இல்லாத உயர் இரத்த அழுத்தம். மீதமுள்ள 5-10% நிகழ்வுகள் ( இரண்டாம் நிலை உயர் இரத்த அழுத்தம் ), சிறு நீரகம், தமனிகள்,இதயம்,அல்லது நாளமில்லா சுரப்பி அமைப்புகள் ஆகியவற்றை பாதிக்கும் வேறு நிலைமைகளால் ஏற்படுகின்றன.
இதய தாக்கம், இதய தசைத் திசு இறப்பு (மாரடைப்பு),இதய செயலிழப்பு , தமனிகளின் குருதி நாள அழற்சி ( உ-ம்., பெருந்தமனி குருதி நாள அழற்சி ),வெளிப்புற தமனி நோய், மற்றும் நீடித்த சிறு நீரக நோய்க்கு ஒரு காரணம் ஆகியவற்றிற்கு பிரதான அபாய காரணியாக உயர் இரத்த அழுத்தம் உள்ளது. தமனி வழி உயர் இரத்த அழுத்தத்தின் மிதமான உயர்வு கூட குறைவான ஆயுட்கால எதிர்பார்ப்புடன் தொடர்புடையது. உணவு மற்றும் வாழ்க்கை முறை மாற்றங்கள் , இரத்த அழுத்த கட்டுப்பாட்டை மேம்படுத்தி, அதனுடன் தொடர்புடைய உடல்நல சிக்கல்களின் அபாயத்தை குறைக்க முடியும். எனினும், வாழ்க்கை முறை மாற்றங்கள் திறனற்றதாக அல்லது போதுமானதாக இல்லாதவர்களுக்கு மருந்து சிகிச்சை பெரும்பாலும் அவசியமானதாக இருக்கிறது.
வகைப்பாடு
| Classification (JNC7) | இதய சுருங்கியக்க அழுத்தம் | இதய விரிவியக்க அழுத்தம் | ||
|---|---|---|---|---|
| mmHg | kPa | mmHg | kPa | |
| Normal | 90–119 | 12–15.9 | 60–79 | 8.0–10.5 |
| Prehypertension | 120–139 | 16.0–18.5 | 80–89 | 10.7–11.9 |
| Stage 1 hypertension | 140–159 | 18.7–21.2 | 90–99 | 12.0–13.2 |
| Stage 2 hypertension | ≥160 | ≥21.3 | ≥100 | ≥13.3 |
| Isolated systolic hypertension | ≥140 | ≥18.7 | <90 | <12.0 |
வயது வந்தவர்கள்
18 வயது அல்லது அதற்கு மேற்பட்டவர்களுக்கு, உயர் இரத்த அழுத்தம் ஒப்புக்கொள்ளப்பட்ட பொதுவான அளவுகளுக்கு அதிகமாக தொடர்ந்து இருந்தால் ( தற்சமயம்139 mmHg சுருங்கியக்கம், 89 mmHg விரிவியக்கம் : வகைப்பாடு (JNC7) அட்டவணையை பார்க்கவும் ) அது இதய சுருங்கியக்க இரத்த அழுத்தம் மற்றும் / அல்லது இதய விரிவியக்க இரத்த அழுத்தம் எனப்படுகிறது. இரத்த அழுத்த அளவுகள் 24-மணி நேர நடமாடும் தானியங்கி கருவிகளின் மூலமாகவோ அல்லது வீட்டின் கண்காணிப்பிலிருந்தோ பெறப்பட்டால், குறைவான வரம்புகள் பயன்படுத்தப்படுகின்றன ( 135 mmHg சுருங்கியக்கம் அல்லது 85 mmHg விரிவியக்கம்). சமீபத்திய சர்வதேச உயர் இரத்த அழுத்த வழிகாட்டுதல்கள், பொதுவான வரம்புகளில் தொடர்ந்த உயர் இரத்த அழுத்தத்தின் அபாயங்களை சுட்டிக்காட்ட குறைவான புதிய வரம்புகளை உருவாக்கியுள்ளன. 120-139 mmHg சுருங்கியக்கம் மற்றும் / அல்லது 80-89 mmHg விரிவியக்கம் வரம்புகளில் உள்ள இரத்த அழுத்தத்திற்கு JNC7 ( 2003 ) முன் இரத்த அழுத்தம் என்ற சொல்லை உபயோகிக்கிறது. அதே சமயம், 140 mmHg சுருங்கியக்கம் மற்றும் 90 mmHg விரிவியக்கம் இரத்த அழுத்தத்திற்கு கீழ் உள்ள நிலைகளுக்கு ESH-ESC வழிகாட்டுதல்கள் (2007) மற்றும் BHS IV ( 2004 ) உகந்த, வழக்கமான, வழக்கத்திற்கு அதிகமான என்ற வகைப்பாடுகளில் உட்பிரிவுகளை உபயோகிக்கிறது. உயர் இரத்த அழுத்தம் மேலும் கீழ்கண்டவாறு உப வகைப்படுத்தப்படுகிறது : JNC 7 , உயர் இரத்த அழுத்தம் நிலை I , உயர் இரத்த அழுத்தம் நிலை II, மற்றும் தனிமைப்படுத்தப்பட்ட சுருங்கியக்க உயர் இரத்த அழுத்தம் என்று வேறுபடுத்திக் காட்டுகின்றது. தனிமைப்படுத்தப்பட்ட சுருங்கியக்க உயர் இரத்த அழுத்தம் என்பது சுருங்கியக்க அழுத்தம் உயர்த்தப்பெற்று , வழக்கமான விரிவியக்க அழுத்தத்துடன் இருப்பது, இது முதியோர்களிடம் சாதாரணமாக உள்ளது. ESH-ESC வழிகாட்டுதல்கள் ( 2007 ), and BHS IV (2004), சுருங்கியக்க இரத்த அழுத்தம் 179 mmHg-க்கு அதிகமாகவும் அல்லது விரிவியக்க இரத்த அழுத்தம் 109 mmHg-க்கு மேலும் உள்ளவர்களை, ஒரு மூன்றாவது நிலை ( நிலை III ) உயர் இரத்த அழுத்தத்தினர் என்று விவரிக்கிறது. தயாரிக்கப்பட்ட மருந்து / மருத்துவங்கள் இரத்த அழுத்தத்தை பொதுவான அளவுக்கு குறைக்கவில்லை எனில் , உயர் இரத்த அழுத்தம் “எதிர்த்து நிற்கிற வகை” எனப்படுகுறது.
பிறந்த குழந்தைகள் மற்றும் கைக்குழந்தைகள்
பிறந்த குழந்தைகளுக்கு உயர் இரத்த அழுத்தம் மிகவும் அரிது மற்றும் 0.2% முதல் 3% பிறந்த குழந்தைகளிடத்தில் நிகழ்கிறது. புதிதாக பிறந்த ஆரோக்கியமான குழந்தைகளிடம் வாடிக்கையான முறைப்படி இரத்த அழுத்தம் அளவிடப்படுவதில்லை. அதிக இடர் உள்ள பிறந்த குழந்தைகளிடம் உயர் இரத்த அழுத்தம் மிகவும் சாதாரணமாக உள்ளது. பிறந்த குழந்தைகளிடத்தில் இரத்த அழுத்தம் சாதாரணமாக உள்ளதா என்பதை தீர்மானிக்க, கரு வளர்கால வயது, கருத்தரித்தலுக்கு பின்னான வயது, மற்றும் பிறந்த குழந்தை எடை ஆகியவை கருத்தில் கொள்ளப்பட வேண்டும்.
குழந்தைகள் மற்றும் வளர் இளம் பருவத்தினர்
வயது, பாலினம் மற்றும் மரபு ஆகியவற்றை பொறுத்தும், நாள்பட்ட மோசமான உடல்நிலை அபாயம் ஆகியவற்றுடன் தொடர்புடையதாகவும் (2-9%) குழந்தைகள் மற்றும் வளர் இளம் பருவத்தினரிடையே உயர் இரத்த அழுத்தம் மிகவும் சாதாரணமாக நிகழ்கிறது. வாடிக்கையான மருத்துவ பராமரிப்பு அல்லது சோதனைகளின் போது, மூன்று வயதுக்கு மேற்பட்ட குழந்தைகளின் இரத்த அழுத்தத்தை சோதிக்குமாறு தற்போது பரிந்துரைக்கப்படுகிறது. ஒரு குழந்தைக்கு உயர் இரத்த அழுத்தம் உள்ளது என்று சித்தரிக்கப்படுவதற்கு முன், உயர் இரத்த அழுத்தம் தொடர் சோதிப்புகள் மூலம் உறுதி செய்யப்பட வேண்டும். குழந்தை பருவத்தில் இரத்த அழுத்தம் வயதுடன் அதிகரிக்கிறது, மற்றும் குழந்தைகளுக்கு மூன்று அல்லது அதிகமான அளவுகளின் சராசரி சுருங்கியக்க அல்லது விரிவியக்க இரத்த அழுத்தம் அந்த குழந்தையின் பாலினம்,வயது மற்றும் உயரம் ஆகியவற்றை பொறுத்து 95 வது சதவிகிதம் அல்லது அதிகமாக இருப்பின் அது உயர் இரத்த அழுத்தம் என்று வரையறுக்கப்படுகிறது. சராசரி சுருங்கியக்க அல்லது விரிவியக்க இரத்த அழுத்தம் 90 வது சதவிகிதம் அல்லது அதிகமாகவும், ஆனால் 95 வது சதவிகிதம் அல்லது குறைவாகவும் இருப்பின், அது குழந்தைகளின் முன் உயர் இரத்த அழுத்தம் என்று வரையறுக்கப்படுகிறது. வளர் இளம் பருவத்தினருக்கு உயர் இரத்த அழுத்தம் மற்றும் முன் உயர் இரத்த அழுத்தம் வயதுவந்தோருக்கான அளவுகோல்களை உபயோகித்து கண்டறியப்பட வேண்டும் என குறிப்பிடப்படுகிறது.
அடையாளங்கள் மற்றும் அறிகுறிகள்
உயர் இரத்த அழுத்தம் அரிதாக ஏதாவது அறிகுறிகளை காட்டுகிறது, அதனுடைய அடையாளம் பொதுவாக ஸ்க்ரீனிங் ( மருத்துவ ) / ஸ்க்ரீனிங் மூலம் கண்டறியப்படுகிறது அல்லது ஏதாவது தொடர்பில்லாத உடல் நல பிரச்சினைக்கு பராமரிப்பு நாடும்போது தெரிய வருகிறது. உயர் இரத்த அழுத்தம் உள்ள சிலர் பின்வரும் குறைகளை தெரிவிக்கின்றனர் – தலை வலிகள் (காலை நேரத்தில் குறிப்பாக தலையின் பின் புறம்), மேலும் தலை இலேசாதல் ,தலைச்சுற்றல், போலிக்காதொலி( காதுகளில் ரீங்காரம் அல்லது இரைதல்), மாறிய கண்பார்வை அல்லது [[மயக்க நிலை(மருத்துவ) / மயக்கமேற்படுத்தும் நிகழ்வுகள்.
உடல் பரிசோதனை யின்போது, விழி உள்நோக்கல் (ஆப்தல்மாஸ்கோபி) மூலம் கண்ணின் பின்புறத்தில் விழி அடியை சோதனை செய்யும்போது உயர் இரத்த அழுத்த விழித்திரை நோய் கண்டறியப்பட்டால் உயர் இரத்த அழுத்தம் சந்தேகிக்கப்படுகிறது. மிதமான வகைகளை வேறுபடுத்துவது கடினம் என்றாலும், பாரம்பரியமாக உயர் இரத்த அழுத்த விழித்திரை நோய் மாற்றங்களின் கடுமை I முதல்-IV வரை தரப்படுத்தப்பட்டுள்ளது. விழி உள்நோக்கல் (ஆப்தல்மாஸ்கோபி ) கண்டுபிடிப்புகள் ஒருவர் எவ்வளவு காலமாக உயர் இரத்த அழுத்தம் உள்ளவர் என்பதையும் சுட்டிக்காட்டக்கூடும்.
இரண்டாம் நிலை உயர் இரத்த அழுத்தம்
சிறுநீரக நோய்கள் அல்லது நாளமில்லா சுரப்பி நோய்கள் போன்ற சில கூடுதல் அடையாளங்கள் மற்றும் அறிகுறிகள் இரண்டாம் நிலை உயர் இரத்த அழுத்தம் அடையாளம் காணக்கூடிய காரணங்களினால் ஏற்படும் உயர் இரத்த அழுத்தம் உள்ளதை தெரிவிக்கக்கூடும். உதாரணமாக, மார்பு மற்றும் அடி வயிறு பருமன்,குளுக்கோஸ் சகிப்புத் தன்மை இன்மை, நிலவு முகத்தோற்றம் (வட்டமான வீக்க முகத்தோற்றம்), ஒரு “எருமையின் கூனல்” மற்றும் ஊதா நிறமி கோடுகள் குஷ்ஷிங் சிண்ட்ரோம் தைராய்டு நோய், அங்கப்பாரிப்புஉள்ளதை தெரியப்படுத்துவதுடன் சிறப்பியல்பு அடையாளங்கள் மற்றும் அறிகுறிகள் உள்ள உயர் இரத்த அழுத்தத்தை உருவாக்கவும் கூடும். வயிற்றில் ஒரு ஒலி சிறு நீரக தமனி குறுக்கத்தை( சிறு நீரகங்களுக்கு செல்லும் தமனிகள் குறுகுதல்) குறிப்பிடலாம். கால்களில் குறைவான இரத்த அழுத்தம் அல்லது தொடை தமனி / தொடை தமனி சார்ந்த துடிப்புகள் கால தாமதமாதல் அல்லது இல்லாதிருத்தல் பெருந்தமனி குறுக்கத்தை ( இதயத்திலிருந்து வரும் தமனி குறுகுதல்) குறிப்பிடக்கூடும். தலை வலி,படபடப்பு, தோல் நிறமிழப்பு மற்றும் வியர்த்தல் ஆகியவற்றுடன் வேறுபடும் உயர்ந்த இரத்த அழுத்தம் [[குரோமபின் திசுக்கட்டி உள்ளதா என்ற சந்தேகத்தை ஏற்படுத்த வேண்டும்.
உயர்ந்த இரத்த அழுத்த நெருக்கடிகள்
கடுமையான உயர்த்தப்பெற்ற இரத்த அழுத்தம் ( சுருங்கியக்கம் 180-க்கும், விரிவியக்கம் 110-க்கும் சமமாகவும் அல்லது அதிகமாகவும், சில நேரங்களில் கடுமையான வெருப்புணர்ச்சி உள்ள அல்லது துரிதப்படுத்தப்பட்ட உயர் இரத்த அழுத்தம் எனப்படுவது) “உயர்ந்த இரத்த அழுத்த நெருக்கடி” என குறிப்பிடப்படுகிறது. இந்த அளவுகளுக்கு அதிகமாக உள்ள இரத்த அழுத்தங்கள் அதிக அபாயம் உள்ள சிக்கல்களை குறிப்பிடுகின்றன. இந்த வரம்புகளில் இரத்த அழுத்தங்கள் உள்ளவர்களுக்கு அறிகுறிகள் இல்லாமலிருக்கலாம், ஆனால் பொதுவான மக்களை விட இவர்கள் அதிகமாக தலைவலிகள் ( 22% நிகழ்வுகள்) மற்றும் தலைச்சுற்றல் என புகாரளிக்கக் கூடும். பார்வை மங்குதல் அல்லது இதய செயலிழப்பால் மூச்சடைப்பு அல்லது சிறு நீரக செயலிழப்பால் ஒரு பொதுவான உடல் சோர்வு உணர்வு ஆகியவற்றை உயர்ந்த இரத்த அழுத்த நெருக்கடிகளின் வேறு அறிகுறிகள் உள்ளடக்கும். உயர்ந்த இரத்த அழுத்த நெருக்கடிகள் உள்ளவர்களில் பெரும்பாலானோர் உயர்த்தப்பெற்ற இரத்த அழுத்தம் உள்ளவர்களாக காணப்படுகின்றனர், ஆயினும் கூடுதல் துரிதப்படுத்திகள் உடனடி அதிகரிப்பை உருவாக்கியிருக்கக் கூடும்.
கடுமையான உயர்த்தப்பெற்ற இரத்த அழுத்தம் காரணமாக ஒன்று அல்லது அதற்கு மேற்பட்ட உடல் உருப்புகள் சேதமடைந்ததற்கு சான்று உள்ளதை, முன்பு “வெருப்பு உணர்ச்சி உள்ள உயர் இரத்த அழுத்தம்” எனப்பட்ட ஒரு “ உயர் இரத்த அழுத்த அவசர நிலை” நிகழ்வு என்கிறோம். இந்த சேதம் மூளை வீக்கம் மற்றும் செயல் பிறழ்ச்சியினால் ஏற்படும் உயர் இரத்த அழுத்த மூளை வீக்கத்தை உட்படுத்தும்; இது தலை வலிகள் மற்றும் ஒரு மாறுபட்ட நிலை சுய நினைவு ( குழப்பம் அல்லது அயர்வு ) ஆகியவை அடங்கியது. விழித்திரை கண் குமிழ் அழற்சி மற்றும் விழியடியின் இரத்தப்போக்கு , கசிவுகள் ஆகியவை உடல் உறுப்பு சேதத்தை குறிவைக்கும் மற்றுமொரு அடையாளம். மார்பு வலி இதய தசை சேதத்தை குறிப்பிடக்கூடும் ( இது மாரடைப்புக்கு கொண்டுபோகக்கூடும் அல்லது சில நேரங்களில் பெருந்தமனி பிளப்பாய்வு, பெருந்தமனியின் உட்சுவர் கிழிதல் நிகழும். மூச்சு திணறல், இருமல், இரத்த கறை படிந்த சளியை இருமி வெளியேற்றல் ஆகியவை நுரையீரல் திரவ கோர்வை யின் தனித்தன்மை வாய்ந்த அடையாளங்கள் ஆகும். இந்த நிலை இடது இதயக்கீழறை செயலிழப்பினால் உண்டாகும் ஒரு நுரையீரல் திசு வீக்கம். இதனால் நுரையீரல்களில் இருந்து தமனி அமைப்புக்கு போதுமான அளவு இரத்தத்தை இதயத்தின் இடது இதயக்கீழறையால் பம்ப் செய்யமுடியாமல் போகும். சிறுநீரக செயல்பாட்டின் விரைவான சீர் குலைவு (கடுமையான சிறுநீரக காயம் ) மற்றும் சிறு இரத்தக்குழாய் நோய் - சிவப்புசெல் கரைப்பி இரத்தசோகை( ரத்த உயிரணுக்கள் அழிவு ) ஆகியவையும் நிகழக்கூடும். இத்தகைய சூழ்நிலைகளில், தற்பொழுது நடைபெற்று வரும் உடல் உறுப்பு சேதத்தை நிறுத்த, இரத்த அழுத்தத்தை துரிதமாக குறைக்கவேண்டியது கட்டாயமாகிறது. எதிர்மாறாக, உடல் உறுப்பு சேதத்திற்கு இலக்காக சான்று இல்லையெனில் உயர் இரத்த அழுத்த அவசர நிலைகளில் இரத்த அழுத்தத்தை துரிதமாக குறைக்கவேண்டிய அவசியமில்லை. அதிக ஆக்கிரோஷமான இரத்த அழுத்த குறைப்புகள் அபாயம் அற்றது இல்லை. இரத்த அழுத்த அவசர நிலைகளில், வாய் வழி மருந்துகளை பயன் படுத்தி 24 முதல் 48 மணி நேரங்களில் சீராக இரத்த அழுத்தத்தை குறைக்கும் முறை பரிந்துரைக்கப்படுகிறது.
கைக்குழந்தைகள் மற்றும் குழந்தைகள்
செழிப்புடன் இருக்க இயலாமை,வலிப்புத்தாக்கங்கள், எரிச்சல்தன்மை,சுறு சுறுப்பின்மை / சக்தியின்மை, மற்றும் பச்சிளம் குழந்தை மூச்சு திணறல் நோய் தொகுப்பு / சுவாசித்தலில் சிரமம் ஆகியவை பிறந்த குழந்தைகள் / கைக்குழந்தைகள் உயர் இரத்த அழுத்தத்துடன் தொடர்புடயவை. வயதான கைக்குழந்தைகள் மற்றும் குழந்தைகளிடம், உயர் இரத்த அழுத்தம் தலை வலி, விவரிக்கமுடியாத எரிச்சல்தன்மை, சோர்வு(மருத்துவ) / சோர்வு, செழிப்புடன் இருக்க இயலாமை, மங்கலான பார்வை, மூக்கிலிருந்து இரத்தம் வடிதல் , முகத்தசை வாதம் / முக பக்கவாதம் ஆகியவற்றை உயர் இரத்த அழுத்தம் ஏற்படுத்தும்.
சிக்கல்கள்
வார்ப்புரு:முக்கிய / உயர் இரத்த அழுத்த சிக்கல்கள் [[படம்: நீடித்த உயர் இரத்த அழுத்தத்தின் முக்கிய சிக்கல்கள். svg / கட்டை விரல் / நீடித்த உயர் இரத்த அழுத்தத்தின் முக்கிய சிக்கல்களை எடுத்துக்காட்டும் வரை படம்.]] உலகெங்கிலும் நிகழும் அகால மரணத்திற்கான, தடுக்கக்கூடிய மிகவும் முக்கிய காரணி உயர் இரத்த அழுத்தம். குருதி ஓட்டக்குறை இதய நோய், இதய தாக்கங்கள், புற நாளவட்ட நோய், மற்றும் இதய செயலிழப்பு, பெருந்தமனி குருதி நாள நெளிவுகள், பரவலான பெருந்தமனி தடிப்பு, மற்றும் நுரையீரல் அடைப்பு உள்ளிட்ட வேறு இதயக் குழலிய நோய்கள் ஆகியவற்றின் அபாயத்தை உயர் இரத்த அழுத்தம் அதிகரிக்கிறது. புலனுணர்வு பலவீனம், முதுமை மறதி, மற்றும் நீடித்த சிறு நீரக நோய் ஆகியவற்றிற்கும் உயர் இரத்த அழுத்தம் ஒரு காரணி. வேறு சிக்கல்கள் கீழ்கண்டவற்றை உள்ளடக்கும்:
- உயர் இரத்த அழுத்த விழித்திரை நோய்
- உயர் இரத்த அழுத்த சிறு நீரக நோய்
காரணம்
அடிப்படை உயர் இரத்த அழுத்தம்
மொத்த உயர் இரத்த அழுத்த நிகழ்வுகளில் 90-95% மிகவும் பொதுவாக உள்ளது முதன்மை(அடிப்படை) உயர் இரத்த அழுத்தம். ஏறக்குறைய அனைத்து சமகாலத்திய சமூகங்களில், இரத்த அழுத்தம் முதுமை பெறும்போது உயர்கிறது மற்றும் உயர் இரத்த நோய் வாழ்க்கையின் பிற்காலத்தில் வருவது கணிசமாக உள்ளது. மரபணுக்கள் மற்றும் சுற்றுச்சூழல் காரணிகளின் சிக்கலான இடைவினைகளினால் உயர் இரத்த அழுத்தம் உருவாகிறது. இரத்த அழுத்தத்தில் சிறிதளவு விளைவுகள் உள்ள எண்ணற்ற பொதுவான மரபணுக்கள் இரத்த அழுத்த மரபணு பரந்த கூட்டமைப்பு ஆய்வுகள் சர்வதேச நிறுவனங்களின் கூட்டு சங்கத்தால் அடையாளம் காணப்பட்டுள்ளன. அதே போல், இரத்த அழுத்தத்தில் அதிக விளைவுகள் உள்ள அரிதான மரபணுக்களும் உள்ளன ; ஆனால், மரபணு அடிப்படையிலான உயர் இரத்த அழுத்தம் இன்னமும் சரியாக புரிந்துகொள்ளப்படவில்லை. பல்வேறு சுற்றுச்சூழல் காரணிகள் இரத்த அழுத்தத்தை பாதிக்கும். குறைவான உணவுத்திட்ட உப்பு உட்கொள்ளல், அதிக அளவில் பழங்களையும் மற்றும் குறைவான கொழுப்பு சக்தி உள்ள பொருட்களையும் எடுத்துக்கொள்ளுதல் (Dietary Approaches to Stop Hypertension DASH diet) போன்ற வாழ்க்கை முறை காரணிகள் இரத்த அழுத்தத்தை குறைக்கும். உடற் பயிற்சி, எடை குறைவு மற்றும் குறைவான மது பானம் / மது உட்கொள்ளல் இரத்த அழுத்தத்தை குறைக்க உதவும். இரத்த அழுத்தத்தில் மன அழுத்தம், காஃபின் நுகர்வு மற்றும் வைட்டமின் D குறைபாடு போன்ற மற்ற காரணிகளின் சாத்தியமான பங்கு அவ்வளவு தெளிவாக இல்லை. உடல் பருமனுக்கு பொதுவானதும் மற்றும் வளர்சிதை மாற்ற நோய்க்குறி / நோய்க்குறி X பகுதியாகவும் உள்ள இன்சுலின் எதிர்ப்பு உயர் இரத்த அழுத்தத்துக்கும் பங்களிக்கும் என்ற எண்ணமும் உண்டு. சமீபத்திய ஆய்வுகள் வயது வந்தோரின் அடிப்படை உயர் இரத்த அழுத்தத்துக்கான காரணிகள் என வாழ்க்கையின் ஆரம்ப கால நடவடிக்கைகளை ஈடுபடுத்துகின்றன. ( உதாரணமாக, பிறப்பில் குறைவான எடை, தாய் வழியில் புகை பிடிக்கும் பழக்கம் மற்றும் தாய்ப்பால் இல்லாமை). எனினும், இத்தகைய வெளிப்பாடுகளை வயது வந்தோரின் அடிப்படை உயர் இரத்த அழுத்தத்துடன் தொடர்பு படுத்தும் இயக்கவியல்கள் தெளிவில்லாமல் உள்ளன.
இரண்டாம் நிலை உயர் இரத்த அழுத்தம்
இரண்டாம் நிலை உயர் இரத்த அழுத்தம் ஒரு அடையாளம் காணக்கூடிய காரணத்தால் உருவாகிறது. சிறு நீரக நோய் ஒரு மிகவும் பொதுவான காரணம். பருமன் நோய்க்குறி தொகுதி குஷிங் சின்ட்ரோம், மிகை கேடயச்சுரப்பி(தைராய்டு) நோய், அங்கப்பாரிப்பு, குண்டிக்காய் கழலை- கான் சின்ட்ரோம், ஹைபரால்டோஸ்டெரோனிஸம் , இணை தைராய்டு இயக்க மிகைப்பு, மற்றும் குரோமபின் திசுக்கட்டி போன்ற நாளமில்லா சுரப்பி நிலைகளாலும் உயர் இரத்த அழுத்தம் ஏற்படலாம். இரண்டாம் நிலை உயர் இரத்த அழுத்தத்திற்கான வேறு காரணங்கள் பின் வருபவற்றை உள்ளடக்கும்: உடல் பருமன்,தூக்கத்தில் மூச்சுத்திணறல், கருத்தரிப்பு,பெருந்தமனி இறுக்கம், அளவுக்கு அதிகமான (அதிமதுரம்) செடி வகை நுகர்தல் மற்றும் சில மருந்துக்குறிப்பு மருந்துகள், மூலிகை வைத்தியம் மற்றும் சட்ட விரோத மருந்துகள்.
இயல்பிலா உடலியல்
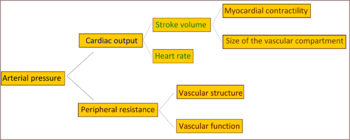
அடிப்படை( முதன்மை) உயர் இரத்த அழுத்தம் கண்டறியப்பட்ட பெரும்பாலானவர்களுக்கு, இதய வெளியீடு இயல்பானதாக இருக்கும்போது இரத்த ஓட்டத்திற்கு அதிகரித்த எதிர்ப்பு மொத்த புற எதிர்ப்பாற்றல் உயர் அழுத்தத்திற்கு காரணமாகிறது. முன் உயர் இரத்த அழுத்தம் அல்லது “எல்லைக்கோட்டு உயர் இரத்த அழுத்தம்” உள்ள சில இள வயதினருக்கு அதிக இதய வெளியீடு, ஒரு உயர்த்தப்பெற்ற இதய துடிப்பு மற்றும் இயல்பான புற எதிர்ப்பாற்றல் இருப்பதற்கு சான்று உண்டு. இந்த நிலை மிகை இயக்க எல்லைக்கோட்டு உயர் இரத்த அழுத்தம் என அழைக்கப்படுகிறது. வயது உயரும்போது இதய வெளியீடு குறைவது மற்றும் புற எதிர்ப்பாற்றல் அதிகமாவது காரணமாக, இந்த இள வயதினருக்கு வாழ்க்கையின் பிற்பகுதியில் அடிப்படைஉயர் இரத்த அழுத்தத்தின் எடுத்துக்காட்டான அம்சங்கள் வளர்கின்றன. இந்த வகைமாதிரியான அமைவு, இறுதியில் உயர் இரத்த அழுத்தம் ஏற்படும் எல்லோருக்கும் பொருந்துமா என்பது விவாதத்திற்குரியது. கண்டறியப்பட்ட உயர் இரத்த அழுத்தத்திற்கு, அதிகமான புற எதிர்ப்பாற்றல் சிறிய மற்றும் நுண்ணிய தமனிகளின் கட்டமைப்பு சார்ந்த குறுகலால் உண்டாகிறது. இரத்த தந்துகிகளின் எண்ணிக்கை அல்லது அடர்த்தி குறைவதும் புற எதிர்ப்பாற்றலுக்கு பங்களிக்கக்கூடும். புற சிரைகளில் ஏற்படும் குறைவான நெகிழ்வு காரணமாக இதயத்திற்கு திருப்பி அனுப்பப்படும் இரத்தம் அதிகரிப்பதால் , அதிகரித்த இதயம் சார்ந்த preload(இதயவியல்) / preload மற்றும் இறுதியாக விரிவியக்க இயல்பு கடந்த இயக்கம் ஏற்படுவதுடனும் உயர் இரத்த அழுத்தம் தொடர்புடையது. கண்டறியப்பட்ட உயர் இரத்த அழுத்தத்திற்கு அதிகரித்த செயலாக்க இரத்த நாள சுருக்கத்தின் பங்கு தெளிவாக இல்லை.
இரத்த அழுத்தம் உள்ள முதியோருக்கு நாடி அழுத்தம் ( சுருங்கியக்க மற்றும் விரிவியக்க இரத்த அழுத்தத்திற்கிடையே உள்ள வித்தியாசம்) அடிக்கடி அதிகமாகிறது. இந்த நிலைமை மிகவும் அதிகமான சுருங்கியக்க அழுத்தத்தையும் மற்றும் இயல்பான அல்லது குறைவான விரிவியக்க அழுத்தத்தையும் ஈடுபடுத்தும். இந்த நிலை தனிமைப்படுத்தப்பட்ட சுருங்கியக்க உயர் இரத்த அழுத்தம் என அழைக்கப்படுகிறது. வயதானவர்களிடம் உள்ள உயர் இரத்த அழுத்தம் அல்லது தனிமைப்படுத்தப்பட்ட சுருங்கியக்க உயர் இரத்த அழுத்தம் ஆகியவற்றுடன் கூடிய அதிக நாடி அழுத்தம், அதிகரித்த தமனி விறைப்பு மூலம் விளக்கப்படுகிறது. இது வயதானவர்களுடன் குறிப்பாக தொடர்வதுடன் உயர் இரத்த அழுத்தத்தினால் மிக மோசமடையக்கூடும்.
உயர் இரத்த அழுத்தத்தில் தமனி சார்ந்த அமைப்புகளுக்குள் காணப்படும் அதிக எதிர்ப்பு சக்திக்கு காரணங்கள் என பல இயக்கவியல்கள் கூறப்படுகின்றன. பெரும்பாலான ஆதாரங்களுக்கான காரணங்கள் இவற்றுள் ஒன்று அல்லது இரண்டையும் சம்பந்தப் படுத்துகின்றன:
- சிறு நீரக உப்பு மற்றும் நீர் கையாளுதளில் தொந்தரவுகள், முக்கியமாக சிறு நீரகத்துக்குள் இயல்புக்கு மாறான நிலைரெனின் ஆஞ்சியோடென்சின் அமைப்பு
- பரிவு நரம்பு அமைப்பின் இயல்புக்கு மாறான நிலை
இந்த இயக்கவியல்கள் ஒன்றுக்கொன்று வேறுபட்டதல்ல மற்றும் இவை இரண்டும் ஓரளவிற்கு அநேக அடிப்படை உயர் இரத்த அழுத்த நிகழ்வுகளில் பங்களிக்கக்கூடும். நாளங்களின் உட்சவ்வின் இயல்பு கடந்த இயக்கம், இரத்த குழாய்கள் அகவுறையின் இயல்பு கடந்த இயக்கம் மற்றும் குழல்மய வீக்கம் ஆகியவையும் உயர் இரத்த அழுத்தத்தில் அதிகமான புற எதிர்ப்பாற்றலுக்கும், குழல்மய சேதத்திற்கும் பங்களிக்கக்கூடும் என்றும் கருதப்படுகிறது.
உயர் இரத்த அழுத்தம்: நீடித்த நோய்.
| System | Tests |
|---|---|
| Renal | Microscopic urinalysis, புரதச் சிறு நீர், serum BUN (இரத்த யூரியா நைதரசன்) and/or கிரியாட்டினைன் |
| Endocrine | Serum சோடியம், பொட்டாசியம், கல்சியம், TSH (thyroid-stimulating hormone). |
| வளர்சிதைமாற்றம் | Fasting blood glucose, total cholesterol, HDL and குறையடர்த்தி கொழுமியப்புரதம் cholesterol, டிரைகிளிசரைடு |
| Other | Hematocrit, இதய துடிப்பலைஅளவி, and chest radiograph |
| Sources: Harrison's principles of internal medicine others | |
நோயாளி நீடித்த உயர் இரத்த அழுத்தத்தைக் கொண்டிருக்கும்போது உயர் இரத்த அழுத்தம் கண்டறியப்படுகிறது. பாரம்பரியமாக, இந்நோய் கண்டறிதலுக்கு ஒரு மாத இடைவெளிகளில் எடுக்கப்பட்ட மூன்று தனிப்பட்ட நாடியழுத்தமானி அளவுகள் தேவைப்படுகின்றன. உயர் இரத்த அழுத்த நோயாளிகளின் தொடக்க மதிப்பீடு ஒரு முழுமையான மருத்துவ வரலாறு / வரலாறு மற்றும் உடற்பரிசோதனை ஆகியவற்றை உள்ளடக்கியது. 24-மணி நேர நடமாடும் தானியங்கி கருவிகளின் மூலம் அளவிடப்பட்ட ஒரு நாளின் ஒட்டுமொத்த இரத்த அழுத்தம் கண்காணிப்புமுறைகள் மற்றும் வீட்டில் பயன் படுத்தும் இரத்த அழுத்தக் கருவிகள் கிடைக்கப்பெறும் வசதியால், ஒரு மருத்துவர் இரத்த அழுத்தத்தை அளவிடும்போது காரணமில்லாமல் அச்சத்தினால் ஏற்படும் கவலையினால் இரத்த அழுத்தம் திடீரென அதிகமாகி நோயாளிகளின் சரியில்லாத நோய் கண்டறிதலை தவிர்ப்பதன் முக்கியம், வரை முறைகளில் ஒரு மாற்றத்தை ஏற்படுத்தியுள்ளது. இங்கிலாந்து நாட்டில், மருத்துவகத்தில் எடுக்கப்படும் ஒரு அளவை, நடமாடும் தானியங்கி கருவிகளின் மூலம் அளவிடப்பட்ட ஒரு நாளின் ஒட்டுமொத்த இரத்த அழுத்த கண்காணிப்பு முறைகள் மூலம் தொடர்ந்து கண்காணிப்பது சிறந்த நடை முறையாக உள்ளது. பின் தொடர்தலாக வீட்டில் பயன் படுத்தும் இரத்த அழுத்தக் கருவிகளின் மூலமும், ஆனால் சற்று உன்னதக் குறைவான, ஏழு நாட்கள் தொடர் அளவீடும் செய்து கொள்ளலாம்.
உயர் இரத்த அழுத்தம் கண்டறியப்பட்டு உறுதிப்படுத்தப்பட்டவுடன், மருத்துவர்கள் அபாய காரணிகள் மற்றும் வேறு அறிகுறிகள் இருப்பின், அவற்றின் மூலம் அடிப்படை காரணத்தை அடையாளம் காண முற்படுகின்றனர். இரண்டாம் நிலை உயர் இரத்த அழுத்தம் பருவ வயதிற்கு முந்தைய குழந்தைகளிடம் அதிகமாக காணப்படுகிறது மற்றும் பெரும்பாலான நிகழ்வுகள் சிறுநீரக நோயினால் ஏற்படுகின்றன. முதன்மை அல்லது அடிப்படை உயர் இரத்த அழுத்தம் வளரும் இளம் பருவத்தினரிடையே அதிகமாக காணப்படுகிறது மற்றும் இவை உடல் பருமன், உயர் இரத்த அழுத்த குடும்ப வரலாறு போன்ற பல்வேறு அபாய காரணிகள் கொண்டது. ஆய்வுக்கூட சோதனைகள் செய்வதன் மூலமும் இரண்டாம் நிலை உயர் இரத்த அழுத்தத்திற்கான சாத்தியமுள்ள காரணங்களை அடையாளம் காணலாம் மற்றும் உயர் இரத்த அழுத்தம் இதயம்,கண்கள், சிறுநீரகங்கள் ஆகியவற்றை பாதித்துள்ளதா என்பதையும் தீர்மானிக்கலாம். நீரிழவு மற்றும் அதிக கொழுப்புச்சத்து அளவுகளைக் கண்டறியும் கூடுதல் சோதனைகள், இத்தகைய நிலைகள் சிகிச்சை தேவைப்படக்கூடும் இதய நோய் உருவாக அபாய காரணிகள் என்பதால் செய்யப்படுகின்றன.
உயர் இரத்த அழுத்தத்தின் காரணமாகவோ அல்லது விளைவாகவோ இருக்கும் சிறு நீரக நோய் உள்ளதா என்பதை மதிப்பிட சீரம் கிரியேட்டினைன் அளவிடப்படுகிறது. சீரம் கிரியேட்டினைன் மட்டுமே நரம்புத்திரள் வடிகட்டும் வீதத்தை அதிக மதிப்பீடு செய்துவிடும். எனவே சிறு நீரக வியாதியில் உணவு கட்டுப்பாடு மாற்றம் (MDRD) மருந்து கூட்டும் முறை போன்ற முன்கணிப்பு சமன்பாடுகளின் உபயோகத்தை நரம்புத்திரள் வடிகட்டும் வீதத்தை (eGFR) மதிப்பிட சமீபத்திய வழிகாட்டல்கள் பரிந்துரைக்கின்றன.. சில உயர் இரத்த அழுத்த நோய் எதிர்ப்பி மருந்துகள் சிறுநீரக செயல்பாட்டில் எற்படுத்தும் பக்க விளைவுகளை கண்காணிக்க சிறுநீரக செயல்பாட்டின் ஒரு அடிப்படை அளவையும் eGFR வழங்க முடியும். சிறுநீர் மாதிரிகளை புரோட்டீனூரியா / புரோட்டீன்-க்காக சோதனை செய்வது சிறு நீரக வியாதிக்கான ஒரு இரண்டாம் நிலை குறியீடாகவும் பயன்படுத்தப்படுகிறது. உயர் இரத்த அழுத்தத்தின் காரணமாக இதயம் நலிவுருகிறது என்பதற்கான சான்றை சரிபார்க்க இதய மின்னலை வரைவு(EKG/ECG) சோதனை செய்யப்படுகிறது. அது இதயத்தசையின் தடினமாதலையும் (இடது இதயத் தசையின் மிகை வளர்ச்சி மற்றும் பொருமல்) அல்லது அமைதியான மாரடைப்பு போன்ற சிறிய இடயூறுகளை இதயம் ஏற்கனவே அனுபவித்திருக்கிறதா என்பதையும் காண்பிக்கும். ஒரு மார்பு ஊடு கதிர் (X-ray) அல்லது எக்கோகார்டியோகிராம் மின் ஒலி இதய வரைவையும், இதய விரிவாக்கம் அல்லது இதய பாதிப்பைக் காண செய்யலாம்.
தடுப்புமுறைகள்
உயர் இரத்த அழுத்தம் இருந்தும் அதை உணராத மக்களின் எண்ணிக்கை, கணிசமானது. ஒட்டுமொத்த மக்கள் தொகைக்கான நடவடிக்கைகளுக்குத் தேவைப்படுவது, உயர் இரத்த அழுத்தத்தின் பின்விளைவுகளை குறைப்பதும் மற்றும் உயர் இரத்த அழுத்த எதிர்ப்பிகள் மருந்து சிகிச்சைமுறையை இயன்ற அளவு குறைப்பதும் ஆகும். மருந்து சிகிச்சைமுறையை தொடங்குவதற்கு முன், குறைந்த இரத்த அழுத்தத்திற்கு வாழ்க்கைமுறை மாற்றங்கள் பரிந்துரைக்கப்படுகிறது.
பொட்டாசியம் அடிக்கடி செல் உள்ளே காணப்படும் போது சோடியம் வெளியே உள்ளது. சோடியம் செல்லில் நுழையும் போது, பொட்டாசியம் வெளியேறுகிறது, சோடியம் மீண்டும் செல்லை விட்டு வெளியேறும்போது, பொட்டாசியம் மீண்டும் நுழைகிறது. இது சோடியம்-பொட்டாசியம் பம்ப் என்று அழைக்கப்படுகிறது, இதன் நோக்கம் பொட்டாசியம் செல்கள் உள்ளேயும் சோடியம் வெளியேயும் உள்ளது.
உயர் இரத்த அழுத்தத்தை ஆரம்பத்திலேயே தடுப்பதற்கான 2002 ஆம் ஆண்டு அமெரிக்க தேசிய உயர் இரத்த அழுத்த கல்வி திட்டத்தின் மூலம் கோடிட்டு காட்டிய வழிகாட்டுதல்களுக்கு இணக்கமாக இருக்கும் வாழ்க்கைமுறை மாற்றங்களை தொடர்ந்து 2004 பிரித்தானிய உயர் இரத்த அழுத்த அமைப்பின் முன்மொழியப்பட்ட வழிகாட்டல்கள் பின்வருவன:
- இயல்பான உடல் எடையை பராமரித்தல் (எ.கா., உடல் நிறை குறியீட்டெண் 20–25;). கிலோ/மீ 2).
- உணவுத்திட்ட சோடியம் உட்கொள்ளுதலை நாளொன்றுக்கு 100 mmol-ஆக குறைத்தல் (நாளொன்றுக்கு <6 கிராம் சோடியம் குளோரைட் அல்லது <2.4 கிராம் சோடியம்).
- சுறுசுறுப்பான நடைபயிற்சி போன்ற வழக்கமான உடல்ரீதியான ஏரோபிக் நடவடிக்கையில் ஈடுபடுதல் (வாரத்தில் பெரும்பாலான நாட்கள், நாளொன்றுக்கு ≥30 நிமிடம்).
- ஆண்களுக்கு / நாளொன்றுக்கு 3 யூனிட்களுக்கு மேல் மற்றும் பெண்களுக்கு / நாளொன்றுக்கு 2 யூனிட்ககளுக்கு மேல் மது அருந்துவதை கட்டுப்படுத்துதல்.
- பழங்கள் மற்றும் காய்கறிகள் நிறைந்த ஒரு உணவுக்கட்டுப்பாட்டை உட்கொள்ளுதல் (எ.கா., நாளொன்றுக்கு குறைந்தது ஐந்து பகுதிகள்).
ஆற்றல் வாய்ந்த வாழ்க்கைமுறை மாற்றியமைத்தல்கள் ஒரு தனிப்பட்ட உயர் இரத்த அழுத்த எதிர்ப்பிகள் மருந்தைப் போல் அதே அளவுக்கு இரத்த அழுத்தத்தை குறைக்கலாம். இரண்டு அல்லது அதற்கு மேற்பட்ட வாழ்க்கைமுறை மாற்றியமைத்தலின் கூட்டிணைப்பால் இன்னும் நல்ல முடிவுகளை அடைய முடியும்.
நிர்வாக முறைகள்
வாழ்க்கைமுறையை மாற்றியமைத்தல்
உயர் இரத்த அழுத்தத்திற்கான சிகிச்சையில் முதல் வகை, பரிந்துரைக்கப்பட்ட தடுப்பு வாழ்க்கைமுறை மாற்றங்களை ஒத்ததாகவும் மற்றும் உணவுத்திட்ட மாற்றங்கள், உடற்பயிற்சி, மற்றும் எடை குறைப்பு ஆகியவற்றை உள்ளடக்கியதாகவும் உள்ளது இந்த மாற்றங்கள் அனைத்தும் உயர் இரத்த அழுத்தம் உள்ளவர்களுக்கு இரத்த அழுத்தத்தை குறிப்பிடத்தக்க அளவு குறைப்பதாக காணப்பட்டுள்ளது. மருந்து மருத்துவங்களின் உடனடி பயன்பாட்டினை நியாயப்படுத்துவதற்கான அதிக அளவு உயர் இரத்த அழுத்தம் இருந்தாலும், வாழ்க்கைமுறை மாற்றங்களும் இன்னமும் பரிந்துரைக்கப்படுகிறது. ஓய்வெடுப்புகள், அல்லது தியானம் போன்ற மன ரீதியான உளைச்சல் குறைக்கும் வகையில் வடிவமைக்கப்பட்ட பல்வேறு திட்டங்கள் உயர் இரத்த அழுத்தம் குறைப்பதற்காக விளம்பரப்படுத்தப்படுகின்றன உடல் இயங்கல் மாற்ற குறிப்பு. எனினும் ஆய்வுகள் பொதுவாக குறைந்த தரத்துடன் இருப்பதால், அறிவியல் ஆய்வுகள், பொதுவாக, அதன் செயல்திறனுக்கு துணைபுரியாது.
குறைந்த சோடியம் உணவுக்கட்டுப்பாடு போன்ற உணவுத்திட்ட மாற்றம் நன்மையளிக்கும். காகேசியர்களுக்கு ஒரு நீண்டகால (4 வாரங்களுக்கு மேல்) குறைந்த சோடியம் உணவுக்கட்டுப்பாடு உயர் இரத்த அழுத்தம் உள்ளவர்கள் மற்றும் இயல்பான இரத்த அழுத்தம் உள்ளவர்கள் ஆகிய இருவருக்கும், இரத்த அழுத்தத்தை குறைப்பதில் செயல்திறன் வாய்ந்ததாக இருக்கிறது. மேலும், தேசிய இருதய, நுரையீரல் மற்றும் இரத்த நிறுவனம், ஊக்குவித்து ஆதரிக்கும் DASH உணவுக்கட்டுப்பாடு, கடலைகள், முழு தானியங்கள், மீன், கோழி, பழங்கள், மற்றும் காய்கறிகள் நிறைந்த ஒரு உணவுக்கட்டுப்பாடு இரத்த அழுத்தத்தை குறைக்கிறது. உணவுக்கட்டுப்பாட்டில் பொட்டாசியம், மெக்னீசியம், கால்சியம், மற்றும் புரதம் ஆகியவை நிறைந்திருந்தாலும் கூட, திட்டத்தின் ஒரு முக்கிய அம்சம் சோடியம் உட்கொள்ளுதலை குறைப்பது.
மருந்துகள்
கூட்டாக உயர் இரத்த அழுத்த நோய் எதிர்ப்பி மருந்து கள், என குறிப்பிடப்பட்டிருக்கும் பல வகையான மருந்துகள், உயர் இரத்த அழுத்தத்திற்கு சிகிச்சையளிப்பதற்கு தற்போது கிடைக்கப்பெறுகிறது. மருந்துகளை பரிந்துரைக்கும்போது போது அந்த நபரின் இதயகுழலிய அபாயம் (இதய தசைத் திசு இறப்பு மற்றும் இதயத் தாக்கம் ஏற்படும் அபாயம் உட்பட) மற்றும் இரத்த அழுத்த அளவீடுகள் ஆகியவை சிந்தித்துக் கவனிக்கப்படுகின்றன. மருந்து சிகிச்சை தொடங்கப்பட்டால், சிகிச்சைக்கு ஏற்புத் தன்மை மற்றும் மருந்து மருத்துவத்தால் விளைகின்ற எதிரிடையான எதிர் விளைவுகளை மருத்துவர் மதிப்பீடு செய்து கண்காணிக்க வேண்டும் என்று உயர் இரத்த அழுத்தத்திற்கான தேசிய இருதயம், நுரையீரல் மற்றும் இரத்த நிறுவனத்தின் ஏழாவது ஒருங்கிணைந்த தேசிய குழு (JNC-7 ) பரிந்துரைக்கிறது இரத்த அழுத்தத்தை 5mmHg குறைப்பது மூலம் இதயத் தாக்கம் ஏற்படும் அபாயத்தை 34% மற்றும் ஓட்டத்தடை இதய நோய் அபாயத்தை 21% குறைக்க முடியும். இரத்த அழுத்தம் குறைவதனால் அறிவாற்றல் இழப்பு, இதய செயலிழப்பு மற்றும் இதயக் குழலிய நோயால் மரணம், இறப்பு விகிதம் ஆகியவை குறைதல் நிகழக்கூடிய சாத்தியக்கூறு உள்ளது. சிகிச்சையின் குறி பெரும்பாலான தனிநபர்களுக்கு 140/90mmHgக்கு கீழும், நீரிழிவு அல்லது சிறுநீரக நோய் உடையவர்களுக்கு அதைவிட குறைவானதாகவும் இரத்த அழுத்தத்தை குறைப்பதாக இருக்க வேண்டும். சில மருத்துவ வல்லுநர்கள் 120/80mmHgக்கு கீழே அளவுகளை வைத்திருக்குமாறு பரிந்துரைக்கிறார்கள். இரத்த அழுத்த இலக்கை அடைய முடியவில்லை என்றால் மேலும் சிகிச்சை தேவைப்படும்.
பல் வேறு துணைகுழுக்களுக்கும் உகந்த மருந்து மருத்துவத்தையும், மற்றும் மிகச்சிறந்த சிகிச்சையையும் தேர்வு செய்வதற்கான வழிகாட்டுதல்கள் காலப்போக்கில் மாறிவிட்டதுடன் அவை பல் வேறு நாடுகளிக்கிடையேயும் வேறுபடுகின்றன. வல்லுனர்கள் மிகச் சிறந்த மருந்தை ஏற்றுக்கொள்ளவில்லை. காக்ரன் இணைவாக்கம், உலக நல் வாழ்வு நிறுவனம், மற்றும் ஐக்கிய அமெரிக்க வழிகாட்டுதல்கள் முன்மதிக்கப்பட்ட ஆரம்ப சிகிச்சையாக ஒரு குறைந்த மருந்தளவு தியாஸைடு சார்ந்த சிறுநீரிறக்கிஐ ஆதரிக்கின்றன. பிரிட்டன் வழிகாட்டுதல்கள் 55 வயதுக்கு மேற்பட்ட மக்கள் அல்லது ஆப்பிரிக்க அல்லது கரீபியன் குடும்ப வம்சாவளியினருக்கு கால்சியம் சேனல் தடுப்பான்கள் களை (CCB) வலியுறுத்துகின்றன. இந்த வழிகாட்டுதல்கள் விருப்புக்குரிய ஆரம்ப சிகிச்சையாக ஆன்ஜியோடென்ஸின்-மாற்றும் நொதி மட்டுப்படுத்தி கள் (ACEI) களை இளவயது மக்களுக்கு பரிந்துரைக்கின்றன. ஜப்பான் நாட்டில், CCB, ACEI / ARB, தையாசைட் நீர்ப்பெருக்கிகள், பீட்டா தடுப்பான்கள் மற்றும் ஆல்ஃபா தடுப்பான்கள் ஆகிய ஆறு வகையான மருந்து மருத்துவங்களில் ஏதேனும் ஒன்றை தொடக்கமாக கொள்வது சரியானது என்று கருதப்படுகிற்து. கனடாவில் ஆல்ஃபா தடுப்பான்கள் தவிர இந்த மருந்து மருத்துவங்கள் அனைத்தும் சாத்தியமான முதல் விருப்பமாக பரிந்துரைக்கப்படுகின்றன.
மருந்து இணைவுகள்
பலருக்கு அவர்களுடைய உயர் இரத்த அழுத்தத்தைக் கட்டுப்படுத்த ஒரு மருந்துக்கு மேல் தேவைப்படுகிறது. இலக்கிற்கு மேல் , இதய சுருங்கியக்க அழுத்தம் ( சிஸ்டாலிக் )20mmHGக்கு அதிகமாகவும் அல்லது இதய விரிவியக்க அழுத்தம் ( டைஸ்டாலிக்)10mmHGக்கு அதிகமாகவும் இரத்த அழுத்தம் இருந்தால், JNC7 மற்றும் ESH-FSC வழிகாட்டுதல்கள் தொடக்க சிகிச்சையாக இரண்டு மருந்துகளை ஆதரிக்கின்றன. ரெனின்-ஆஞ்சியோடென்ஸின் முறை ஒடுக்கிகள் மற்றும் கால்சியம் சேனல் தடுப்பாங்கள், அல்லது ரெனின்-ஆஞ்சியோடென்ஸின் முறை மட்டுப்படுத்திகள் மற்றும் சிறுநீரிறக்கிகள் ஆகியவை முன்மதிக்கப்பட்ட இணைவாக்கங்களாகும். இணைவாக்கங்கள் பின்வருவனவற்றை உள்ளடக்குகின்றன:
- கால்சியம் சேனல் தடுப்பாங்கள் மற்றும் சிறுநீரிறக்கிகள்
- பீட்டா தடுப்பாங்கள் மற்றும் சிறுநீரிறக்கிகள்
- டைஹைட்ரோபிரிடின் கால்சியம் சேனல் தடுப்பாங்கள் மற்றும் பீட்டா தடுப்பாங்கள்
- வெராபமில் அல்லது டைல்டியாசெம் இரண்டில் ஏதாவது ஒன்றுடன் டைஹைட்ரோபிரிடின்
கால்சியம் சேனல் தடுப்பாங்கள் ஏற்றுக்கொள்ளமுடியாத இணைவாக்கங்கள் பின்வருவன:
- டைஹைட்ரோபைரிடைன் கால்சியம் தடுப்பாங்கள் அற்ற மருந்துகள் (வெராபமில் அல்லது
டைல்டியாசெம் போன்றவை) மற்றும் பீட்டா தடுப்பாங்கள்
- இரட்டை ரெனின்-ஆஞ்சியோடென்ஸின் முறை தடுப்புகள் (உ.ம். ஆன்ஜியோடென்ஸின்-மாற்றும் நொதி மட்டுப்படுத்தி மற்றும் ஆன்ஜியோடென்ஸின் ஏற்பி தடுப்பான்)
- ரெனின்-ஆஞ்சியோடென்ஸின் முறைமை தடுப்பான்கள் மற்றும் பீட்டா தடுப்பாங்கள்
அவை வசதியானதாக இருந்தாலும், அவற்றை தனிப்பட்ட கூறுகளில் நிலைப்படுத்தியவர்களுக்கு ஒதுக்குவதே சிறந்தது.ஒரு ACE மட்டுப்படுத்தி அல்லது ஆஞ்சியோடென்ஸின் II ஏற்பி எதிர்மருந்து, ஒரு சிறுநீரிறக்கி, மற்றும் ஒரு அழற்சிக்கு எதிரான இயக்க ஊக்கிகள் இல்லாத மருந்துகள் (தேர்ந்தெடுக்கப்பட்ட COX-2 மட்டுப்படுத்திகள் மற்றும் பரிந்துரை குறிப்பு இல்லாத ஐப்யூப்ரோஃபன் போன்ற மருந்துகள் உட்பட) ஆகியவற்றின் இணைவாக்கங்களை கடும் சிறுநீரக செயலிழப்பு அபாயம் காரணமாக கூடிய வரை தவிர்க்கவும். இந்த இணைவாக்கம் ஆஸ்திரேலிய சுகாதார இலக்கியத்தில் ஒரு " ட்ரிபிள் வேம்மி " என பேச்சுவழக்கில் அழைக்கப்படுகிறது. இரண்டு வகையான மருந்துகளின் நிலையான இணைவாக்கங்களை கொண்ட மாத்திரைகள் கிடைக்கின்றன. அவை சௌகரியமாக இருந்தாலும், அவற்றை தனிப்பட்ட கூறுகளில் நிலைப்படுத்தியவர்களுக்கு ஒதுக்குவதே சிறந்தது.
முதியோர்
60 மற்றும் அதற்கு மேற்பட்ட வயதுடைய மக்களில் இறப்பு விகிதங்கள் மற்றும் இதயகுழலிய பக்க விளைவுகளை மிதமானது முதல் கடுமையான உயர் இரத்த அழுத்த சிகிச்சையளிப்பு குறைக்கிறது. 80க்கு மேற்பட்ட வயதுடைய மக்களில் சிகிச்சை மொத்த இறப்பு விகிதங்களை குறிப்பிடத்தக்க வகையில் குறைப்பதாக தோன்றவில்லை ஆனால் இதய நோய் ஏற்படும் ஆபத்தை குறைக்கிறது. அமெரிக்காவில் முன்மதிக்கப்பட்ட மருத்துவமாக உள்ள தயாசைட் சிறுநீரிறக்கியுடன் பரிந்துரைக்கப்பட்ட இரத்த அழுத்த இலக்கு 140/90 mmHgக்கும் குறைவாகவே உள்ளது. மாற்றியமைக்கப்பட்ட பிரிட்டன் வழிகாட்டுதல்களில், 150/90 mmHgக்கும் குறைவான இலக்கு மருத்துவ அளவீடுகள், அல்லது 145/85mmHgக்கும் குறைவான ஆம்புலேடரி அல்லது வீட்டு இரத்த அழுத்த கண்காணித்தல் கால்சியம்- சேனல் அடைப்பான்கள் முன்மதிக்கப்பட்ட சிகிச்சை ஆகும்.
எதிர்பாற்றல் உயர் இரத்த அழுத்தம்
எதிர்பாற்றல் உயர் இரத்த அழுத்தம் என்பது ஒரே நேரத்தில் வெவ்வேறு உயர் இரத்த அழுத்த எதிர்ப்பி மருந்து வகைகளை சேர்ந்த மூன்று உயர் இரத்த அழுத்த எதிர்ப்பி முகமைகளை பயன்படுத்தி இருந்தும் இரத்த அழுத்த இலக்கிற்கு மேலே உள்ள உயர் இரத்த அழுத்தம் ஆகும். தடுப்பாற்றல் உயர் இரத்த அழுத்தத்திற்கு சிகிச்சையளிப்பதற்கான வழிகாட்டுதல்கள் யுகே மற்றும் அமெரிக்காவில் வெளியிடப்பட்டுள்ளன and the US.
நிகழக்கூடிய சாத்தியக்கூறு
2000 ஆம் ஆண்டில், ஏறத்தாழ ஒரு பில்லியன் மக்கள் அல்லது உலகத்தின் முதியோர் மக்கள் தொகையில் சுமார் 26 சதவிகிதத்தினருக்கு உயர் இரத்த அழுத்தம் இருந்தது. அது வளர்ச்சி அடைந்த (333 மில்லியன்) மற்றும் முழு வளர்ச்சி அடையாத (639 மில்லியன்) நாடுகளில் பொதுவாக காணப்பட்டது. எனினும், விகிதங்கள் பல்வேறு பகுதிகளில், கிராமப்புற இந்தியாவில் 3.4% (ஆண்கள்) மற்றும் 6.8% (பெண்கள்) போன்ற குறைந்த அளவிலும் மற்றும் போலந்தில் 68,9% (ஆண்கள்) மற்றும் 72.5% (பெண்கள்) போன்ற அதிக அளவிலும் குறிப்பிடத்தக்க அளவில் வேறுபடுகின்றன.
1995 இல் அமெரிக்காவில் 43 மில்லியன் மக்களுக்கு உயர் இரத்த அழுத்தம் இருந்தது அல்லது உயர் இரத்த அழுத்த எதிர்ப்பி மருந்து எடுத்துக்கொண்டிருந்தார்கள் என்று கணக்கிடப்பட்டுள்ளது. இந்த எண்ணிக்கை அமெரிக்க மக்களில் வயதுவந்தோர் தொகையில் ஏறக்குறைய 24% பிரதிபலிக்கிறது. அமெரிக்காவில் உயர் இரத்த அழுத்த விகிதங்கள் அதிகரித்து வந்து 2004 இல் 29சதவிகிதத்தை அடைந்தது. 2006 ஆம் ஆண்டில் 76 மில்லியன் (மக்கள் தொகையில் 34%) அமெரிக்க வயது வந்தவர்களை உயர் இரத்த அழுத்தம் பாதிக்கின்றது மற்றும் உலகின் மிக உயர்ந்த உயர் இரத்த அழுத்த விகிதங்கள் உள்ளோர் மத்தியில் ஆப்பிரிக்க அமெரிக்க வயது வந்தவர்களின் விகிதம் 44% ஆக உள்ளது அது பூர்வீக அமெரிக்கர்களில் மிகவும் பொதுவாக இருக்கிறது மற்றும் வெள்ளையின மற்றும் மெக்ஸிகன் அமெரிக்கர்களில் அவ்வளவாக பொதுவானதல்ல. விகிதங்கள் வயதுடன் அதிகரிக்கின்றன, மற்றும் தென்கிழக்கு அமெரிக்காவில் அதிகமாக உள்ளன. உயர் இரத்த அழுத்தம் பெண்கள் (மெனோபாஸ் இந்த வித்தியாசத்தை குறைக்க முனைகிறது என்றாலும்) மற்றும் குறைந்த சமூகபொருளாதார நிலையில் உள்ளவர்களுடன் ஒப்பிடுகையில் ஆண்களுக்கு மிகவும் பொதுவானதாக உள்ளது
குழந்தைகள்
குழந்தைகளில் உயர் இரத்த அழுத்த விகிதம் அதிகரித்து வருகிறது. பெரும்பாலான குழந்தைப்பருவ உயர் இரத்த அழுத்தம், குறிப்பாக முன் வளர் இளம் பருவத்தினரிடத்தில், ஓர் உள்ளார்ந்த கோளாறுக்கு இரண்டாம் நிலையாக உள்ளது. உடல் பருமனைத் தவிர, சிறுநீரக நோய் குழந்தைகளின் உயர் இரத்த அழுத்தத்திற்கு மிகவும் பொதுவான (60-70%) காரணமாக உள்ளது. பொதுவாக 85-95% வளர் இளம் பருவத்தினருக்கு முதன்மை அல்லது காரண அடிப்படை உயர் இரத்த அழுத்தம் உள்ளது.
வரலாறு

இதயகுழலிய அமைப்பின் நவீன புரிந்துகொள்ளுதல் மருத்துவரான வில்லியம் ஹார்வியின் (1578-1657) பணியுடன் தொடங்கியது. ஹார்வி தனது புத்தகத்தில் இரத்த ஓட்டத்தை இவ்வாறு விவரித்தார் De otu ordis ("இதயம் மற்றும் இரத்தத்தின் இயக்கம் பற்றி "). ஆங்கில திருச்சபையாளர் ஸ்டீபன் ஹேல்ஸ் இரத்த அழுத்தத்தின் முதல் வெளியிடப்பட்ட அளவீட்டை 1733இல் செய்தார். ஒரு நோயாக உயர் இரத்த அழுத்தத்தின் விவரிப்புகள் மற்றவர்கள் மத்தியில், 1808இல் தாமஸ் யங் மற்றும் 1836இல் ரிச்சர்ட் பிரைட் ஆகியோரிடமிருந்து வந்தது. சிறுநீரக நோயின் ஆதாரம் இல்லாமல் ஒரு நபரின் உயர்த்தப்பெற்ற இரத்த அழுத்தத்தின் முதல் அறிக்கை பிரடெரிக் அக்பர் மஹொமெட்ஆல் (1849-1884) செய்யப்பட்டது. எனினும், ஒரு மருத்துவ உள்பொருளாக உயர் இரத்த அழுத்தம் ஸ்கிபியோன் ரிவா-ரோசிஆல் 1896ல் கண்டுபிடிக்கப்பட்ட சுற்றுப்பட்டை சார்ந்த நாடியழுத்தமானியினால் 1896ல் செயல்பாட்டிற்கு வந்தது. இந்த கண்டுபிடிப்பு இரத்த அழுத்தத்தை மருத்துவகத்தில் அளவிடப்பட அனுமதித்தது. 1905இல், நிக்கோலாய் கோரட்காஃப் நாடியழுத்தமானி சுற்றுப்பட்டையில் இருக்கும் காற்று வெளியேற்றப்பட்டிருக்கும் போது தமனியை இதயத்துடிப்புமானி கொண்டு ஒலி கேட்டல் மூலம் சோதிக்கும்பொழுது கேட்ட கோரட்காஃப் ஒலிகளை விவரிப்பதன் மூலம் நுட்பத்தை மேம்படுத்தினார்.
வரலாற்று ரீதியாக "கடின நாடி நோய்"க்கான சிகிச்சை இரத்த விடுப்பு மூலம் இரத்த அளவை குறைப்பது அல்லது அட்டைகளை பயன்படுத்துதல் ஆகியவற்றை கொண்டிருந்தது. சீனாவின் மஞ்சள் பேரரசர், செல்சஸ், கேலன், மற்றும் ஹிப்போக்ரட்டீஸ் ஆகியோர் இரத்த விடுப்பை பரிந்துரைத்தனர். 19ஆம் மற்றும் 20ஆம் நூற்றாண்டுகளில், உயர் இரத்த அழுத்தத்திற்கு செயல்திறன் மிக்க மருந்தியல் சிகிச்சை சாத்தியமாவதற்கு முன்னர், மூன்று சிகிச்சை புலனுணர்வு வழிமுறைகள் பயன்படுத்தப்பட்டன, அவை அனைத்தும் எண்ணற்ற பக்க விளைவுகளுடன் இருந்தன. இந்த புலனுணர்வு வழிமுறைகள் கடுமையான சோடியம் கட்டுப்பாடு (உதாரணமாக, அரிசி உணவு ), ஸிம்பதெக்டமி பரிவு நரம்பு மண்டலத்தின் பகுதிகளை (அறுவை சிகிச்சை மூலம் நீக்கம்), மற்றும் பைரோஜென் சிகிச்சைமுறை (காய்ச்சல் ஏற்படுத்திய பொருட்களை உட்செலுத்துதல் மூலம் மறைமுகமாக இரத்த அழுத்தத்தை குறைப்பது) ஆகியவற்றை உள்ளடக்கும் உயர் இரத்த அழுத்தத்திற்கு முதல் இரசாயனம், சோடியம் தியோஸையனேட், 1900இல் பயன்படுத்தப்பட்டது, ஆனால் அது பல பக்க விளைவுகளை கொண்டிருந்ததுடன் பிரபலமற்றதாகவும் இருந்தது. பல்வேறு மற்ற ஏஜென்ட்கள் இரண்டாம் உலக போருக்கு பின்னர் உருவாக்கப்பட்டன. டெட்ராமெத்திலமோனியம் குளோரைடு மற்றும் அதன் தருவிக்கப்பட்ட ஹெக்ஸமெதோனியம், ஹைட்ராலாசைன், மற்றும் ( “ரௌவுல்ஃபியா ஸெர்பென்டினா” எனும் மூலிகை தாவரத்திலிருந்து தருவிக்கப்பட்ட) ரெஸெர்பைன் மிக பிரபலமாகவும் நியாயமான செயல்திறன் மிக்கதாகவும் இருந்தன. நன்கு பொறுத்துக்கொள்ளப்பட்ட முதலில் கிடைக்கும் வாய்வழி ஏஜெண்டின் கண்டுபிடிப்பு முலம் ஒரு பெரும் திருப்புமுனையை சாத்தியமாக்கியது. முதலாவது க்ளோரோதியாசைடு, முதல் தியாசைடு சிறுநீரிறக்கி, ஆண்டிபயாடிக் ஸல்ஃபனிலமைட் இலிருந்து உருவாக்கப்பட்டது மற்றும் இது 1958இல் கிடைக்க பெற்றது. அது திரவ குவிப்பை தடுத்து அதே நேரத்தில் உப்பு வெளியேற்றத்தை அதிகரித்தது. அனுபவமிக்கவர்கள் நிர்வாகத்தினால் நிதியுதவி அளிக்கப்பட்டு வந்த ஒரு தோராயமாக்கப்பட்ட கட்டுப்படுத்தப்பட்ட விசாரணை ஹைட்ரோகுளோரோதையாசேட் பிளஸ் ரெஸெர்பைன் பிளஸ் ஹைட்ராலாசைனுக்கு எதிராக மருந்துப்போலியை ஒப்பிட்டது. அந்த ஆய்வு முன்னதாகவே நிறுத்தப்பட்டது, ஏனெனில் சிகிச்சையளிக்கப்பட்ட நோயாளிகளை விட சிகிச்சை பெறாத ஒரு உயர் இரத்த அழுத்த குழுவில் இருந்தவர்களுக்கு பல சிக்கல்கள் உருவாகின மேலும் அவர்களுக்கு சிகிச்சையை தடுத்து நிறுத்துவது நெறிமுறையற்றதாக கருதப்பட்டது. குறைந்த இரத்த அழுத்தம் உள்ளவர்களுக்கு ஆய்வு தொடர்ந்தது மேலும் மிதமான உயர் இரத்த அழுத்தம் உள்ளவர்களுக்கும் பாதிக்கும் மேலான இதயகுழலிய மரணத்திற்கான அபாயத்தை சிகிச்சை குறைக்கும் என்பதை காட்டியது. 1975இல், லஸ்கர் சிறப்பு பொது சுகாதார விருது க்ளோரோதியாசைடு உருவாக்கிய குழுவிற்கு வழங்கப்பட்டது. இந்த ஆய்வுகளின் முடிவுகள் உயர் இரத்த அழுத்தத்திற்கு பொது விழிப்புணர்வை அதிகரிக்க பொது சுகாதார பிரச்சாரங்களை அறிவுறுத்தியது மேலும் உயர் இரத்த அழுத்த அளவீடு மற்றும் சிகிச்சையை மேம்படுத்தியது. இந்த நடவடிக்கைகள் 1972 மற்றும் 1994 க்கு இடையில் இதயத் தாக்கம் மற்றும் ஓட்டத்தடை இதய நோயின் கவனிக்கப்பட்ட 50% வீழ்ச்சிக்கு குறைந்தது ஒரு பகுதியாக பங்களிப்பை வழங்கியுள்ளதாக தோன்றுகிறது.
சமுதாயம் மற்றும் கலாச்சாரம்
விழிப்புணர்வு

உலக சுகாதார அமைப்பு இதயகுழலிய இறப்பு முன்னணி காரணமாக, மிக அதிகமான இரத்த அழுத்தம், அல்லது உயர் இரத்த அழுத்தத்தை அடையாளம் கண்டுள்ளது. 85 தேசிய உயர் இரத்த அழுத்த சமுதாயங்கள் மற்றும் சங்கங்களின் ஒரு குடை அமைப்பான உலக உயர் இரத்த அழுத்த சங்கம் (WHL), உலகம் முழுவதும் 50%க்கும் மேற்பட்ட உயர் இரத்த அழுத்தம் கொண்ட நபர்கள் தங்கள் நிலை குறித்து அறியாதவர்களாக இருக்கின்றனர் என்று அடையாளம் கண்டுள்ளது. இந்த பிரச்சினையை தெரிவிப்பதற்கு, உலக சுகாதார நிறுவனம் உயர் இரத்த அழுத்தத்திற்கு ஒரு உலகளாவிய விழிப்புணர்வு பிரச்சாரத்தை 2005 இல் தொடங்கியது என்பதுடன் ஒவ்வொரு ஆண்டும் மே 17 ம் தேதி இதற்காக அர்ப்பணிக்கப்பட்டது உலக உயர் இரத்த அழுத்த தினம் (WHD). கடந்த மூன்று ஆண்டுகளுக்கு மேலாக, அனேக தேசிய சமுதாயங்கள் WHDஇல் ஈடுபட்டிருக்கின்றன என்பதுடன் அச்செய்தியை பொதுமக்கள் பெறுவதற்கான அவர்களின் நடவடிக்கைள் புதுமையான இருந்தன. 2007 இல், WHLஇன் 47 உறுப்பினர் நாடுகளில் இருந்து சாதனை பங்கேற்பு இருந்தது. WHD வாரத்தில் இந்த நாடுகள் அனைத்தும் உள்ளூர் அரசாங்கங்கள் தொழில்முறை சமுதாயங்கள், அரசுசாராத நிறுவனங்கள் மற்றும் தனியார் தொழில்களுடன் கூட்டுசேர்ந்து பல ஊடகம் மற்றும் பொது பேரணிகள் மூலம் உயர் இரத்த அழுத்த விழிப்புணர்வை ஊக்குவித்தது. இணையதளம் மற்றும் தொலைக்காட்சி போன்ற வெகுஜன ஊடகத்தை பயன்படுத்தி, அச்செய்தி 250 மில்லியனுக்கும் அதிகமான மக்களை அடைந்தது. இயங்குவிசை வருடா வருடம் கூடக் கூட, உயர்த்தப்பெற்ற இரத்த அழுத்தத்தால் பாதிக்கப்பட்ட அநேகமாக அனைத்து மதிப்பிடப்பட்ட 1.5 பில்லியன் மக்களையும் அடைய முடியும் என்று WHL நம்பிக்கை கொண்டுள்ளது.
பொருளாதாரம்
உயர் இரத்த அழுத்தம் ஐக்கிய அமெரிக்காவில் சுகாதார பராமரிப்பு வழங்குநர்களுக்கு வருகைகளை தூண்டுகின்ற மிகவும் பொதுவான நாள்பட்ட மருத்துவ பிரச்சினையாகும். 2010இல் அமெரிக்க இதய கழகம் உயர் இரத்த அழுத்தத்தின் நேரடி மற்றும் மறைமுக செலவுகளாக $ 76,6 பில்லியன் மதிப்பிட்டுள்ளது. ஐக்கிய அமெரிக்காவில், உயர் இரத்த அழுத்தம் உள்ள 80% மக்கள் அவர்கள் நிலையை அறிந்து கொண்டுள்ளனர் மற்றும் 71% சில எதிர் உயர் இரத்த அழுத்த மருந்து மருத்துவத்தை எடுத்துவருகின்றனர். எனினும், அவர்களுக்கு உயர் இரத்த அழுத்தம் இருக்கிறது என்பதை அறிந்து கொண்டுள்ள 48% மக்கள் மட்டுமே போதுமான அளவு நிலைமை கட்டுப்படுத்துகின்றனர். உயர் இரத்த அழுத்தத்தின் நோய் கண்டறிதல், சிகிச்சை, அல்லது கட்டுப்பாடு ஆகியவற்றில் போதாமை உயர் இரத்த அழுத்த நிர்வாகத்துடன் சமரசம் ஆகும். இரத்த அழுத்த இலக்குகளை அடைய பன்மடங்கு மருந்து மருத்துவங்கள் எடுத்துகொள்ளும் எதிர்ப்பு தன்மை உட்பட இரத்த அழுத்தத்தின் கட்டுப்பாட்டை அடைய பல சுகாதார பராமரிப்பு வழங்குநர்கள் தடைகளை சந்திக்கின்றனர். மருத்து அட்டவணை முறைகள் மற்றும் வாழ்க்கை முறை மாற்றங்களை கடைப்பிடிப்பது ஆகிய சவால்களையும் மக்கள் சந்திக்கின்றனர். இருந்தபோதிலும், இரத்த அழுத்த இலக்குகளை அடைவதும் சாத்தியம்தான். இரத்த அழுத்தத்தை குறைப்பது குறிப்பிடத்தக்க முன்னேறிய மருத்துவ பராமரிப்புடன் தொடர்புடைய செலவை குறைகிறது.
மேற்கோள்கள்
This article uses material from the Wikipedia தமிழ் article உயர் இரத்த அழுத்தம், which is released under the Creative Commons Attribution-ShareAlike 3.0 license ("CC BY-SA 3.0"); additional terms may apply (view authors). வேறுவகையாகக் குறிப்பிடப்பட்டிருந்தாலன்றி இவ்வுள்ளடக்கம் CC BY-SA 4.0 இல் கீழ் கிடைக்கும். Images, videos and audio are available under their respective licenses.
®Wikipedia is a registered trademark of the Wiki Foundation, Inc. Wiki தமிழ் (DUHOCTRUNGQUOC.VN) is an independent company and has no affiliation with Wiki Foundation.