Վահանաձև Գեղձի Քաղցկեղ
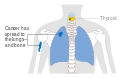
Վահանաձև գեղձի քաղցկեղը զարգանում է վահանաձև գեղձի բջիջներից։ Այդ հիվանդության ժամանակ դիտվում է բջիջների պաթոլոգիկ անկառավարելի բազմացում և դրա հետևանքով նրանք ձեռք են բերում մետաստազավորվելու ունակություն։ Ախտանիշներից կարող են լինել պարանոցի շրջանում այտուցվածություն կամ գնդիկի զգացում։ Վահանաձև գեղձում քաղցկեղը կարող է առաջանալ նաև մարմնի այլ մասերից, և այդ պարագայում այն չի համարվում վահանաձև գեղձի քաղցկեղ։
| Վահանաձև գեղձի քաղցկեղ | |
|---|---|
 պապիլյար քաղցկեղի միկրոսկիպիկ բնութագիր (կորիզների կրկնապատկում և աճ) | |
| Տեսակ | հիվանդության կարգ |
| Պատճառ | Իոնացնող ճառագայթում, iodine-131 և բազմաթիվ էնդոկրին նեոպլազիա տիպ 2ա |
| Հիվանդության ախտանշաններ | Այտուցվածություն կամ գնդիկի զգացողություն կոկորդի շրջանում |
| Բժշկական մասնագիտություն | ուռուցքաբանություն |
| Բուժում | վիրահատական, ճառագայթային թերապիա, քիմիոթերապիա, վահանաձև գեղձի հորմոններ, թիրախային թերապիա, հսկողություն |
| Հաճախություն | 3.2 միլիոն (2015) |
| Մահացություն | 31900 (2015) |
Ռիսկի գործոնները համարվում են երիտասարդ տարիքում ճառագայթման ենթարկվելը, վահանաձև գեղձի մեծացումը և ժառանգական նախատրամադրվածությունը։ Տարբերում են վահանաձև գեղձի 4 հիմնական տեսակ՝ պապիլյար քաղցկեղ, ֆոլիկուլային քաղցկեղ, մեդուլյար քաղցկեղ, և անապլաստիկ քաղցկեղ։
Ախտորոշումը հաճախ հիմնված է լինում գերձայնային հետազոտության և բարակասեղային պունկցիոն բիոպսիայի տվյալների վրա։ 2017 թվականի տվյալներով, եթե մարդկանց մոտ չկան ախտանիշներ կամ արտահայտված ռիսկի գործոններ, նրանց սկրինինգը խորհուրդ չի տրվում։
Բուժման տարբերակներն են վիրահատական միջամտությունը, ճառագայթային բուժումը, ընդ որում, նաև ռադիոիզոտոպային յոդով, քիմիոթերապիան, վահանաձև գեղձի հորմոններով բուժումը, թիրախային բուժումը և հիվանդների հսկողությունը։ Վիրահատական միջամտությունը իրենից հանդիսանում է վահանաձև գեղձի լրիվ կամ մասնակի հեռացում։ Միացյալ Նահանգներում հինգ տարվա ապրելիությունը կազմում է 98%։
Ամբողջ աշխարհում այդ հիվանդությամբ տառապում է շուրջ 3.2 միլիոն մարդ։ 2012 թվականին հայտնաբերվել է 298.000 նոր դեպք։ Այդ հիվանդությունը ավելի հաճախ հանդիպում է 35-65 տարեկան մարդկանց մոտ։ Կանանց մոտ հիվանդացությունը ավելի բարձր է, քան տղամարդկանց մոտ։ Այդ հիվանդություն ավելի հաճախ հանդիպում է ասիացիների մոտ։ Վերջին տասնյամյակներում հիվանդացությունը աճել է, որը պայմանավորված է ախտորոշման մեթոդների լավացման հետ։ 2015 թվականին այդ հիվանդությունից մահացել են 31.000 մարդ:

Ախտանիշներ
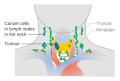
Ավելի հաճախ նշան է հանդիսանում գեղձում հանգույցի առաջացումը կամ պարանոցային լիմֆատիկ հանգույցների մեծացում։ Սակայն վահանաձև գեղձի հանգույցները հանդիպում են ավելի շատ մեծահասակների մոտ, և հազվադեպ (<10%) դեպքերում հանգույցները լինում են չարորակ։ Երբեմն հիվանդության առաջին նշաններից է հանդիսանում լիմֆատիկ հանգույցի մեծացումը։ Ավելի ուշ նշաններից է պարանոցի առաջային հատվածում ցավի զգացում և և հետադարձ նյարդի ախտահարման հետևանքով ձայնի խռպոտություն։ Սովորաբար վահանաձև գեղձի քաղցկեղը դիտվում է այն մարդկանց մոտ, ովքեր ունեն գեղձի նորմալ ֆունկցիա, սակայն հիպերթիրեոզի և հիպոթիրեոզի ախտանշանները կարող են զուգակցվել ավելի խոշոր կամ մետաստատիկ լավ դիֆերենցված ուռուցքների հետ։ Վահանաձև գեղձի հանգուցավոր գոյացությունները հանդիսանում են մտահոգվելու հիմք մինչև 20 տարեկան մարդկանց համար։ Այս տարիքում ի համեմատ մեծահասակների բարորակ հանգույցների հավանակաությունը շատ ավելի քիչ է, և համապատասխանաբար հավանականությունը նրանց չարորակ լինելու ավելի բարձր է։
Պատճառներ
Համարվում է, որ վահանաձև գեղձի քաղցկեղի առաջացումը կապված է նախատրամադրող էկոլոգիկ և գենետիկ գործոնների հետ, սակայն բուն պատճառը մնում է անհայտ։
Էական դերը պատկանում է ինչպես բնական, այնպես էլ արհեստական աղբյուրներից դուրս եկող իոնիզացնող ճառագայթմանը, և դիտվում է վահանաձև գեղձի քաղցկեղի հիվանդացության աճ լիմֆոմայի բուժման համար ճառագայթային բուժում ստացած կամ Չերնոբիլի, Ֆուկուսիմայի, Կըշտըմի և Վինդսքայլի աղետների ժամանակ ռադիոիզոտոպային յոդ-131-ի ազդեցության ենթարկված անձանց մոտ։ Թիրեոդիտը և վահանաձև գեղձև այլ հիվանդությունները նույնպես նախատրամադրող գործոններ են վահանաձև գեղձի քաղզկեղի զարգացման համար։
Նախատրամադրող գենետիկ գործոններից են բազմաթիվ էնդոկրին նեոպլազիա տիպ 2, որը զգալի բարձրացնում է վահանաձև գեղձի քաղցկեղի, մանավանդ մեդուլյար քաղցկեղ հիվանդացության զարգացման հավանականությունը։
Ախտորոշում
Ֆիզիկական զննման միջոցով հանգույցի հայտնաբերումից հետո, անմիջապես պետք է էնդոկրինոլոգի կամ թիրեոդոլոգի խորհրդատվություն։ Գերձայնային հետազոտությամբ գնահատում են հանգույցի առկայությունը և գեղձի ընդհանուր վիճակը, ինչպես նաև հանգույցի չափերը։ Թիրեոտրոպ հորմոնի և հակաթիրիոիդային հակամարմինների որոշումը կօգնեն որոշել, առկա է արդյոք վահանաձև գեղձի այնպիսի ֆունկցիոնալ հիվանդություն, ինչպիսին է օրինակ՝ Հաշիմոտոյի հիվանդություն, որը վահանաձև գեղձի բարորակ հանգուցավոր խպիպի հայտնի պատճառներից է։ Արյան մեջ կալցիտոնինի մակարդակի որոշումը անհրաժեշտ է վահանաձև գեղձի մեդուլյար քաղցկեղի բացառման համար։ Սցինտիգրաֆիայի մեթոդը նույնպես օգտագործվում են ախտորոշման մեջ։
Վերջապես վահանաձև գեղձի կլինիկական գնահատականը ընթանում է բարակասեղային սապիրացիոն պունկցիոն բիոպսիայի միջոցով, որի տվյալները դասակարգվում են ըստ Bethesda համակարգի։
Անախտանիշ ընթացքով անձանց մոտ վահանաձև գեղձի սկրինինգ խորհուրդ չի տրվում։

Դասակարգում
Վահանաձև գեղձի քաղցկեղը կարելի է դասակարգել ըստ հյուսվածաախտաբանական բնութագրերի։
- Պապիլյար քաղցկեղ(դեպքերի 70-75%)- առավել հաճախ հիվանդանում են երիտասարդ կանայք։ Հանդիպում է ընտանեկան ադենոմատոզ պոլիպոզ ունեցող կանանց մոտ և Կաուդենի համախտանիշով հիվանդների մոտ։
- Վերջերս առանձնացված տարբերակ- վահանաձև գեղձի ոչ ինվազիվ ֆոլիկուլյար նորագոյացություն- համարվում է անցավ ուռուցք սահմանափակ կեսնաբանական պոտենցիալով։
- Ֆոլիկուլյար քաղցկեղ (դեպքերի 10-20%)- երբեմն հայտնաբերվում է Կաուդենի համախտանիշով հիվանդների մոտ։ Որոշ հեղինակները Հուրտլե (Hurtle) բջջային քաղցկեղը դասում են ֆոլիկուլյար քաղցկեղի տարատեսակին, այլ հեղինակները, սակայն այն դասակարգում են որպես առանձին տեսակ։
- Մեդուլյար քաղցկեղ (դեպքերի 5-8%)- պարաֆոլիկուլյար բջիջներից զարգավող քաղցկեղ է, հաճախ որպես բազմակի էնդոկրին նեոպլազիայի տիպ 2-ի բաղադրիչ։ Մեդուլյար քաղցկեղը ի համեմատ պապիլյար ու ֆոլիկուլյար ձևերի ավելի ագրեսիվ է, ինչը արտահայտվում է վաղ փուլում պարանոցի լիմֆատիկ հանգույցներում մետաստազների առկայությամբ։ Ապրելիության աստիճանը հիվանդների մոտ բարձր է մինչև 40 տարեկան, քան 40-ից հետ։
- Վատ դիֆերենցված քաղցկեղ
- Անապլաստիկ քաղցկեղ (դեպքերի <5%) Վահանձև գեղձի անապլաստիկ քաղցկեղը հանդիսանում է ագրեսիվ կարցինոմա, արագ է աճում և բուժման հանդեպ ունի վատ պատասխան։ Վահանձև գեղձի անապլաստիկ քաղցկեղը բնորոշվում է արագ մետաստազներով դեպի շրջակա հյուսվաքներ և օրգաններ, ճնշման ախտանիշների առաջացումով, ոչ բարենպաստ կանխատեսումով և ապրելիության կարճ ժամանակով (հիվանդության առաջացումից միջինում մինչև 1 տարի)։
- Այլ տեսակներ
- Թիրեոիդ լիմֆոմա
- Տափակբջջային քաղցկեղ
- Վահանաձև գեղձի սարկոմա
Վահանձև գեղձի ֆոլիկուլյար և պապիլյար քաղցկեղը դասվում են բարձր տարբերակված քաղցկեղի տեսակին։ Այս տեսակների ժամանակ վաղ փուլերում արդյունքը 90 % դեպքերում բարենպաստ է, ինչը ավելի շատ է քան մեդուլյար և չդիֆերենցված ձևերի ժամանակ։
- Պապիլյար միկրոկարցինոման համարվում է պապիլյար քաղցկեղի ենթատեսակ, որի չափը է հավասար է 1սմ կամ դրանից փոքր։ Պապիլյար միկրոկարցինոմայի ամենահաճախակի դեպքերը հայտնաբերվել են 1985 թվականին Հարաչի և մն. (Harach et al.) կողմից , որը հայտնաբերել է, որ դիահերձման 101 դեպքերից 36-ը ունեցել են պատահական միկրոկարցինոման։ Միքայել Պակդամանը և մն. (Michael Pakdaman et al). հայտնաբերել են ամենաբարձր հաճախականության դեպքերը (860 վիրահատություններից 49.7%): Բուժման մարտավարությունը սոնոգրաֆիայով և բիոպսիայով հաստատված միկրոկարցինոմայի ժամանակ կարող է իր մեջ ներառել ինչպես տոտալ թիրեոիդէկտոմիա ռադիոյոդթերապիյով, այնպես և սովորական հսկողություն։ Հարաչ և մն. (Harach et al.) առաջարկում են այդ դեպքերում օգտագործել “քողարկված պապիլյար ուռուցք” տերմինը, որպեսզի քաղցկեղ բառով չվախացնել հիվանդներին։ Առաջին անգամ այդ տերմինը օգտագործել է 1960 թվականին Վուլները և մն., երբ որ նկարագրում էր ուռուցք <1.5սմ տրամաչափով
Աստիճաններ
Քաղցկեղի աստիճան որոշելը դա քաղցկեղի արտահայտվածության չափի որոշումն է։ TNM դասակարգման համակարգը սովորաբար օգտագործվում է դրա համար, բացառությամբ գլխուղեղի քաղցկեղի։
- M1 աստիճան
- N1a աստիճան
- N1b աստիճան
- T1a աստիճան
- T1b աստիճան
- T2 աստիճան
- T3 աստիճան
- T4a աստիճան
- T4b աստիճան
Մետաստազներ
Վահանաձև գեղձի քաղցկեղի ցանկացած մետաստազը հնարավոր է հայտնաբերել ամբողջ մարմնի ռադիոիզոտոպային յոդ-131-ի սցինտիգրաֆիայի միջոցով։
Քաղցկեղի տարածում
Վահանաձև գեղձի քաղցկեղը կարող է տարածվել ուղղակի, ավշային կամ արյունատար համակարգի միջոցով։ Ուղղակի տարածումը իրականացվում է շրջակա հյուսվածքների ինֆիլտրացիայով։ Ուռուցքը տարածվում է դեպի շնչափող, կերակրափող, ստորկորճային մկաններ, հետադարձ նյարդ, կարոտիսյան ծոց և այլն։ Այնուհետև ուռուցքը դառնում է ֆիքսված։ Անապլաստիկ քաղցկեղը տարածվում է հիմնականում ուղղակի տարածումով։ Իսկ պապիլյար քաղցկեղի ժամանակ առաջին հերթին ախտահարվում են ավշային հանգույցները։ Այդ դեպքում պարանոցային ավշահանգույցները դառնում են շոշափելի, նույնիսկ երբ որ բուն ուռուցքը դեռ չի շոշափվում։ Առավել հաճախ ախտահարվում են խորը պարանոցային, նախաշնչափողային, նախակոկորդային, հարշնչափողային ավշահանգույցները։ Սովորաբար ախտահարված աշվահանգույցը գտնվում է ուռուցքի տեղակայման նույն կողմում։ Վահանաձև գեղձի քաղցկեղի, հատկապես դրա անապլաստիկ և ֆոլիկուլյար ձևի ժամանակ հնարավոր է տարածումը նաև արյան միջոցով։ Ուռուցքային էմբոլիան առաջացնում է անոթի պատի ներաճում և ախտահարում է թոքերը, խողովակավոր ոսկրերի եզրերը, գանգը և ողնաշարը։ Պուլսացող մետաստազների առաջացումը հնարավոր է նրանց բարձրաված անոթավորման հետևանքով։
Բուժում
Վիրահատական
Վահանագեղձի քաղցկեղի հիմնական բուժման մեթոդը վիրահատական միջամտությունն է ՝ պարանոցային մուտքով թիրեոդէկտոմիա։ Գեղձը պահպանող վիրահատությունը կարելի է իրականացնել այն դեպքերում, երբ որ ուռուցքը ունի ցածր կենսաբանական ագրեսիվություն (օր. բարձր տարբերակված քաղցկեղ, ավշահանգույցներում չկա մետաստազավորման նշաններ, MIB-1 ցածր ցուցանիշներ, առկա չի այնպիսի գենետիկական փոփոխություններ, ինչպիսիք են BRAF, RET/PTC, p53 մուտացիաներ և այլն.), ինչպես նաև այն դեպքերում, երբ որ հիվանդի տարիքը <45: Եթե բարակ ասեղային պունկցիոն բիոպսիայի տվյալներով հաստատված է կամ կասկածվում է բարձր տարբերակված վահանաձև գեղձի քաղցկեղ (պապիլյար քաղցկեղ), ցուցված է վիրահատություն, սպասողական մարտավարությունը ոչ մի ուղեցույցներով ցուցված չի։ Այն նվազեցնում է գերդիագնոստիկան և մեծ տարիքի հիվանդների մոտ վահանաձև գեղձի գերբուժումը
Ռադիոյոդթերապիա
Ռադիոյոդ-131-ով ճառագայթումը օգտագործվում է պապիլյար կամ ֆոլիկուլյար քաղցկեղ ունեցող հիվանդների մոտ քաղցկեղի բուժման շրջանակներում, ինչպես նաև վահանաձև գեղձի վիրահատությունից հետո մնացորդային հյուսվածքը վերացնելու համար։ Այդ մարտավարությունը արդյունավետ չէ Հուրտլե (Hurtle) քաղցկեղի մեծ մասի, մեդուլյար և անապլաստիկ քաղցկեղով հիվանդների համար։
Արտաքին ճառագայթումը կարող է իրականացվել, եթե հիվանդը վիրահատությանը ենթակա չի, կամ երբ քաղցկեղը տալիս է ռեցիդիվ վիրահատությունից հետո, կամ էլ որպես ոսկրային մետաստազի բուժման միջոց։
Սոռաֆենիբ և լենվատինիբ դեղամիջոցները կարող է կիրառվել վահանաձև գեղձի քաղցկեղի մետաստազավորման բուժման ժամանակ։ Բազմաթիվ այլ դեղամիջոցները գտնվում է կլինիկական փորձարկման II և III փուլերում։
Կանխատեսում
Կանխատեսումը կապված է քաղցկեղի տեսակի և աստիճանի հետ։ Վահանաձև գեղձի քաղցկեղի ամենատարածված (պապիլյար) տեսակի դեպքում կանխատեսումը բարենպաստ է։ Իսկապես վերջին տարիներին պապիլյար քաղցկեղի հիվանդացության աճը ամենայն հավանականությամբ կապված է այն ավելի վաղ աստիճաններում ախտորոշման հետ։ Այդ դեպքում կանխատեսման ավելի բարենսպաստ լինելը կապված է երկու հանգամանքների հետ։ Առաջինը- զգալի դեպքերում այդ բջիջները չափերով փոքր են և դեռ չեն չարորակացել։ Երկրորդ հանգամանքը կայանում է նրանում, որ ավելի վաղ ախտորոշումը օգնում է ուռուցքը հեռացնել այն պահին, երբ որ ավելի քիչ է հավականությունը, որ նա տարածվել է վահանաձև գեղձի սահմաններից դուրս՝ դրանով իսկ բարձրացնելով հեռակա ապրելիության հավանականությունը։ Ներկա պահին վաղ դիագնոստիկայի անհրաժեշտության վերաբերյալ չկա համաձայնություն։
Վաղ ախտորոշման դեմ հիմնական փաստարկը կայանում է նրանում, որ վահանաձև գեղձի փոքր հանգույցները (հիմնականում պապիլյար) չեն աճելու կամ մետաստազավորվելու։ Այդ տեսակետի համաձայն վահանաձև գեղձի դեպքերի ճնշող մեծամասնությունը գերդիագնոստիկայի հետևանք է (այսինքն նույնիսկ քաղցկեղի առկայության դեպքում չի լինելու որևէ ախտանիշներ և հիվանդի կյանքը վտանգված չի)։ Այդ գերդիագնոստիկայի դեպքերի և կլինիկական տեսանկյունից կարևոր դեպքերի միավորելը, հեղաթյուրում է վիճակագրության տվյալները։ Վահանաձև գեղձի քաղցկեղը բավականին տարածված է, և այլ հիվանդություններից մահացած մարդկանց դիահերձման տվյալները ցույց են տվել, որ տարեց մարդկանց մեկ երրորը փաստացի ուներ վահանաձև գեղձի քաղցկեղ, որը սակայն նրանց չէր վնասում։ Բավականին հեշտ է հայտնաբերել հանգույցներ, որոնք կարող են լինել չարորակ, միայն շոշափելով պարանոցի հատվածը, որը ևս նպաստում է գերդիագնոստիկայի բարձրացմանը։ Վահանաձև գեղձի փոքր հանգույցները ավելի հաճախ հայտնաբերվում են պատահական՝ այլ ցուցումներով ՀՇ, ՄՌՇ, սոնոգրաֆիայի ժամանակ, հետագայում այդ հիվանդներից չնչին մասը միայն կունենա ինչ-որ կլինիկական ախտանիշներ և այդ հիվանդների բուժումը կարող է վնասել նրանց, ոչ թե օգնել։
Կանայք 3 անգամ ավելի հաճախ են հիվանդանում քան տղամարդիկ, սակայն համաձայն Եվրոպական վիճակագրությանը 5-տարվա ապրելիությունը կանանց մոտ 85%, իսկ տղամարդկանց մոտ 74%։
Ներքևում պատկերված աղյուսակում ցույց են տրված որոշակի խնդիրներ, վահանաձև գեղձի քաղցկեղի կանխատեսումների և որոշումների հետ կապված։ Թեպետ ընդունված է տեսակետ, որ պապիլյար, ֆոլիկուլյար կամ մեդուլյար քաղցկեղի I կամ II աստիճանը ունեն բարենպաստ ելք, փոքր չափի քաղցկեղի գնահատման ժամանակ դժվար է որոշել, նրանցից որն է աճելու և մետաստազավորվելու, և որը ոչ։ Հետևաբար, երբ որ հաստատվելու է վահանաձև գեղձի քաղցկեղը (հավանաբար բարակասեղային պունկցիոն բիոպսիայի միջոցով), ամենայն հավանականությամբ իրականացվելու է տոտալ թիրեոիդէկտոմիա։
Վաղ ախտորոշման նկատմամբ հակումը արտահայտվել է նաև Եվրոպայում խպիպ ունեցող հիվանդների մոտ շիճուկային կալցիտոնինի որոշելը։ Այդ հետազոտության տվյալների հիման վրա հնարավոր կլինի հայտնաբերել վահանաձև գեղձի հարֆոլիկուլյար կամ կալցիտոնին-արտադրող բջիջների վաղ անոմալիաներ։ Բազմակի հետազոտություններ ցույց են տվել, որ շիճուկային կալցիտոնինի նորմայից բարձր մակարդակը 20% դեպքերում կապված է մեդուլյար քաղցկեղի առաջացման հետ։
Եվրոպայում, որտեղ վահանաձև գեղձի վիրահատության համար ցուցումները ավելի շատ են, քան Միացյալ Նահանգներում, թիրեոիդէկտոմիա իրականացնելու համար ներառված է բարդ մարտավարություն, որը իր մեջ ներառում է շիճուկային կալցիտոնինի մակարդակի որոշումը և կալցիտոնին խթանող թեստի իրականացումը։ Ամերիկացի գիտնականները, նույն հետազոտությունները իրականացնելիս, դրանց մեջ կալցիտոնինի մակարդակի որոշումը չեն ներառել, դրանով իսկ հեռացնելով թիրեոիդէկտոմիայի զգալի մասը, և, որպես հետևանք, մահացության զգալի մասը։ Վահանաձև գեղձի եվրոպական կազմակերպությունը կենտրոնացված է վահանաձև գեղձի մեդուլյար փոքր քաղցկեղի մետաստազավորման կանխարգելման վրա, հյուսիսամերիկյան կազմակերպությունը կենտրոնացված է ավելի շատ թիրեոիդէկտոմիայի բարդությունների կանխարգելման վրա (նայել ներքևում պատկվերված ամերիկյան կազմակերպության ուղեցույցները)։ Դեռ պարզ չի, թե ով է ճիշտ։
Ինչպես ներքևում նշված է, մարդիկ, ովքեր ունեն քաղցկեղի III և IV աստիճան ունեն մահացության բարձր ռիսկ։ Թեպետ դրանցից շատերի մոտ զարգանում են մետաստատիկ փոփոխությունները, հետազոտությունները ցույց են տվել, որ այդ փոփոխությունները տարիների և տանսյամյակների ընթացքում նույն չափ զարգանում են նաև այն մարդկանց մոտ, որոնց մոտ առկա է քաղցկեղի I և II աստիճանը։ Քաղցկեղի տարբեր աստիճաններ վարող բժիշկները ընդունում են, որ ցածր ռիսկ ունեցող պացիենտների միայն չնչին մասի մոտ է զարգանում մետաստատիկ փոփոխություններ։
Վերջին տարիներին արձանագրվել է որոշակի առաջընթաց վահանաձև քաղցկեղի բուժման մեջ։ Այդ հիվանդության ժամանակ հայտնաբերված ԴՆԹ-ի որոշակի փոփոխություններ խթանել են այնպիսի դեղամիջոցների ստեղծումը, որոնք ուղղված կլինեն այդ փոփոխությունների շտկմանը։ Այդ դեղամիջոցներից առաջինն է վանդետանիբը, որը թիրոզին կինազայի պաշարիչ է, որի թիրախն է RET պրոթոօնկոգենը, անոթային էնդոթելիալ աճի գործոնի և էպիդերմալ աճի գործոնի ընկալիչները։ Այդ դեղամիջոցների հիմնական մասը փորձարկումների մեջ է և, հավանաբար, նրանց կիրառվելիությունը հաստատվելու է։ Վահանաձև գեղձի դիֆերենցված կարցինոմայի ժամանակ մշակվում են թիրախային բուժման առանձին ձևերի մարտավարություն, որոնց նպատակն է ճառագայթային յոդի կուտակման ունակությունը կորցրած պապիլյար կարցինոմայի բջիջների այդ նյութը կլանելու ունակության վերականգնումն է։ Այդ մարտավարությունը հնարավորություն կտա վահանաձև գեղձի քաղցկեղի “կայուն” ձևերի բուժման համար կիրառել ճառագայթային յոդը։ Իրականացվում է բուժման այլ միջոցների գնահատումը, որը հնարավորություն կտա քաղցկեղի III կամ IV աստիճան ունեցող հիվանդների կյանքի տևողությունը երկարացնել 5-10 տարով։
Կանխատեսումը ավելի բարենպաստ է երիտասարդ մարդկանց մոտ։ Նա կախված է քաղցկեղի տեսակից և աստիճանից։
| Քաղցկեղի տեսակը | 5 տարվա ապրելիությունը | 10 տարվա ապրելիությունը | ||||
|---|---|---|---|---|---|---|
| I աստիճան | II աստիճան | III աստիճան | IV աստիճան | ընդհանուր | ընդհանուր | |
| Պապիլյար | 100% | 100% | 93% | 51% | 96% or 97% | 93% |
| Ֆոլիկուլյար | 100% | 100% | 71% | 50% | 91% | 85% |
| Մեդուլյար | 100% | 98% | 81% | 28% | 80%, 83% or 86% | 75% |
| Անապլաստիկ | Միշտ IV աստիճան | 7% | 7% or 14% | տվյալներ չկան | ||
Համաճարակաբանություն
2010 թվականին ամբողջ աշխարհում վահանաձև գեղձի քաղցկեղից մահացել է 36000 մարդ, ինչը 1990 թվականի համեմատ 12000 ավելի շատ է։ Ճարպակալումը կարող է կապված լինել վահանաձև գեղձի քաղցկեղի ավելի բարձր հիվանդացության հետ, բայց այս պնդումը մնում է բազմաթիվ քննարկման առարկա։ Մեծ Բրիտանիայում վահանաձև գեղձի քաղցկեղից մահացությունը կազմում է քաղցկեղից ընդհանուր մահացության 1%-ը, այնտեղ այդ հիվանդությունից 2012 թվականին մահացել է շուրջ 370 մարդ։
Հայտնի դեպքեր
Դենիել Սնայդեր- ամերիկյան Washington Redskins ֆուտբոլային հավաքականի սեփականատերը։
Ջերրի Դիպոտո- բեյսբոլի Բարձրագույն լիգայի նախկին նետողը։
Վիլյամ Ռենքվիստը- Միացյալ Նահանգների Գլխավոր դատավորը (1996-2005) 2005թ. սեպտեմբերի 3-ին մահացել է վահանաձև գեղձի անապլաստիկ քաղցկեղից։
Ծանոթագրություններ
Արտաքին հղումներ
- Рак щитовидной железы(չաշխատող հղում)
- Диагностика рака щитовидной железы, обучающий фильм
- Современная классификация рака щитовидной железы, стандарты его диагностики и лечения
- Повышение экспрессии белка PIGU снижает резистентность к йодотерапии
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Վահանաձև գեղձի քաղցկեղ» հոդվածին։ |
This article uses material from the Wikipedia Հայերեն article Վահանաձև գեղձի քաղցկեղ, which is released under the Creative Commons Attribution-ShareAlike 3.0 license ("CC BY-SA 3.0"); additional terms may apply (view authors). Բովանդակությունը թողարկված է CC BY-SA 4.0 թույլատրագրով, եթե այլ բան նշված չէ։ Images, videos and audio are available under their respective licenses.
®Wikipedia is a registered trademark of the Wiki Foundation, Inc. Wiki Հայերեն (DUHOCTRUNGQUOC.VN) is an independent company and has no affiliation with Wiki Foundation.