Կրծքագեղձի Քաղցկեղ
Կրծքագեղձի քաղցկեղ, կրծքագեղձում զարգացող չարորակ ուռուցքային հիվանդություն։ Այս հիվանդության ախտանիշներից են կրծքագեղձի չափսերի փոփոխությունը, կրծքագեղձում առաջացող գնդանման կույտերը, մաշկի վրա առաջացող փոսիկները, կրծքապտուկներից հեղուկի արտահոսքը։ Հիվանդության տարածվածության դեպքում կարող են առաջանալ նաև ոսկրերի ցավեր, ավշային հանգույցների մեծացում, հևոցներ, մաշկի դեղնություն։
| Կրծքագեղձի քաղցկեղ | |
|---|---|
 Մամոգրամով ցույց է տրված նորմալ (ձախից) և քաղցկեղով հիվանդ (աջից) կրծքագեղձը | |
| Տեսակ | հիվանդության կարգ և ախտանիշ կամ նշան |
| Բուժաքննություն | MammaPrint? |
| Բժշկական մասնագիտություն | ուռուցքաբանություն |
| ՀՄԴ-9 | 174-175, V10.3 |
| ՀՄԴ-10 | C50 |
Հիվանդության առաջացման ռիսկային գործոններ են համարվում սեռը (հաճախ նկատվում է իգական սեռի մոտ), գիրությունը, ֆիզիկական ցածր ակտիվությունը, ալկոհոլի օգտագործումը, դաշտանադադարի ժամանակ կիրառվող հորմոնային փոխարինման թերապիան, իոնային ճառագայթահարումը, շատ ցածր տարիքում առաջացող դաշտանը, մեծ տարիքում երեխաներ ունենալը կամ ընդհանրապես չունենալը, մեծ տարիքը, բարեկամների մոտ արձանագրված հիվանդության դեպքերը։ Հիվանդության 5–10% դեպքերն ունեն գենետիկական հիմք և պայմանավորված են ժառանգականությաբ, մասնավորապես՝ BRCA1 և BRCA2 գեներով։ Կրծքագեղձի քաղցկեղը գերազնացապես առաջանում է կաթնածորանների և ծորաններին կաթ մատակարարող բլթերի շուրջ։ Ծորաններից զարգացող քաղցկեղը անվանվում է ծորանային կորցինոմա, իսկ բլթերից զարգացողը՝ բլթային կարցինոմա։ Ի հավելումն դրա, կան հիվանդության ավելի քան 18 այլ ենթատեսակներ։ Ախտորոշումը հիմնականում կատարվում է ախտահարված հատվածից կատարվող բիոպսիայի միջոցով։
Կրծքագեղձի քաղցկեղի սկրինինգի տարբեր միջոցների արդյունավետությունը վիճահարույց է։ 2013 թվականին Cochrane կազմակերպությունը հայտնեց, որ պարզ չէ, թե արդյոք մամոգրաֆիկական հետազոտությունը լավ է, թե վատ։ 2009 թվականին US Preventive Services Task Force կազմակերպությունն առաջարկեց 50-74 տարեկան կանանց շրջանում յուրաքանչյուր 2 տարին մեկ անց կացնել սկրինինգ։ Հիվանդության առաջացման նկատմամբ ռիսկային համարվող մարդկանց համար խորհուրդ է տրվում օգտագործել տամոքսիֆեն կամ ռալոքսիֆին դեղամիջոցներ։ Վիրահատմամբ զույգ կրծքագեղձերի հեռացումը համարվում է մեկ այլ կանխարգելիչ միջոցառում բարձր ռիսկային համարվող կանանց համար։ Քաղցկեղ ախտորոշված մարդկանց համար կան տարբեր բուժման միջոցներ, օրինակ՝ վիրահատություն, ճառագայթային թերապիա, քիմիոթերապիա, հորմոնային թերապիա, թիրախային թերապիա։ Վիրահատական միջամտությունը տարբեր կարող է լինել, սկսած կրծքագեղձի հատվածի հեռացումից մինչև ամբողջ կրծքագեղձի հեռացումը։ Այն մարդկանց համար, ում մոտ քաղցկեղն արդեն տարածվել է նաև այլ օրգաններով, կիրառվող բուժական միջոցառումները հիմնականում ուղղված են լինում հիվանդի վիճակի լավացմանը։
Հիվանդության ընթացքն ու ելքը կախված են քաղցկեղի տեսակից, հիվանդությունների առկայությունից, հիվանդի տարիքից։ Հիվանդության բարեհաջող ելքերը բավականին բարձր են ներկայիս ժամանակներում։ 5 տարիների հաշվարկով կենդանի մնացածների քանակը Մեծ Բրիտանիայում և ԱՄՆ-ում տատանվում է 80-90% սահմաններում։ Զարգացող երկրներում հիվանդությունից կենդանի մնացածների քանակն ավելի քիչ է։ Ամբողջ աշխարհում կրծքագեղձի քաղցկեղը կանանց շրջանում ամենատարածված քաղցկեղն է և կազմում է այս հիվանդության դեպքերի մոտավորապես 25%-ը։ 2012 թվականին արձանագրվել են 1.68 միլիոն հիվանդության դեպքեր և 522, 000 մահ։ Կանայք մոտ 100 անգամ ավելի հաճախ են հիվանդանում, քան տղամարդիկ։
Կենսակերպ
Ծխելը մեծացնում է կրծքագեղձի քաղցկեղի առաջացման հավանականությունը և ինչքան վաղ տարիքում են սկսում ծխել, այնքան մեծ է ռիսկը։ Երկարատև ծխողների մոտ հիվանդության առաջացման ռիսկը մեծանում է 35%-ից մինչև 50%։ Հիվանդության մոտ 10% դեպքերը կապված են անբավարար շարժողական ակտիվության, նստակյաց կյանքի հետ։
Կապ կա հորմոնային հակաբեղմնավորման միջոցների օգտագործման և նախադաշտանադադարի շրջանում կրծքագեղձի քաղցկեղի առաջացման միջև, սակայն դրա վերաբերյալ կարծիքները դեռևս խիստ հակասական են։ Այնուամենայնիվ, եթե կապ կա, ապա ռիսկը փոքր է։ BRCA1 կամ BRCA2 գեներում մուտացիա ունեցողները, կամ այն մարդիկ, որոնց ազգականների մոտ առաջացել է այս հիվանդությունից և օգտագործում են ժամանակակից հակաբեղմնավորիչներ, կրծքագեղձի քաղցկեղի առաջացման ռիսկի մեծացում չի նկատվել։
Հակասական են նաև կարծիքները կրծքով կերակրելու և քաղցկեղի առաջացման մինչև եղած կապի վերաբերյալ։ 1980-ական թվականներին կար տեսակետ, ըստ որ աբորտը կարող է մեծացնել կրծքագեղձի քաղցկեղի առաջացման հավանականությունը։ Այս տեսակետըն արժանացել է բազմաթիվ քննադատությունների, քանի որ կարծիքները խիստ տարբեր են։
Սննդակարգին առնչվող որոշ գործոններ կապված են այս հիվանդության առաջացման հավանականության հետ․ ճարպոտ սնունդ, ալկոհոլ, ճարպակալում, խոլեսթերինի բարձր մակարդակ։ Յոդի անբավարարությունը նույնպես կարող է ազդել այս հիվանդության առաջացման վրա։
Մյուս ռիսկային գործոններն են ճառագայթահարումը, ժամերի առումով փոփոխական աշխատանքը։ Տարբեր քիմիական նյութեր և պեստիցիդներ (օրգանական լուծիչներ, բազամցիկլիկ արոմատային ածխաջրածիններ և այլն) նույնպես ռիսկային գործոններ են համարվում։ Չնայած մամոգրաֆիայի ժամանակ ճառագայթահարման մակարդակը չափազանց քիչ է, այնուամենայնիվ կարծիք կա, որ տարեկան սկրինինգը 1 միլիոն կանանց հաշվով 225-ի մոտ կարող է քաղցկեղի առաջացման պատճառ լինել։
Ախտանիշներ
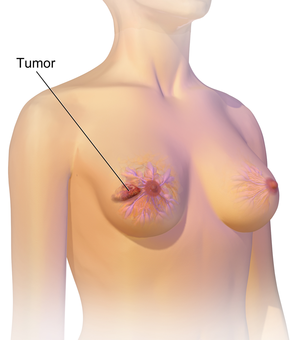

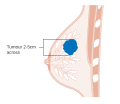
Կրծքագեղձի քաղցկեղի առաջին նշաններից մեկը կաթնագեղձում կոշտուկների, կույտերի առաջացումն է, որով այդ հատվածը տարբերվում է կրծքագեղձի մյուս հատվածներից։ Քաղցկեղի ավելի քան 80% դեպքերը զարգանում են այն ժամանակ, երբ կանայք կոշտություն են նկատում։ Զարգացման վաղ փուլում մամոգրաֆիայի միջոցով կարելի է ախտորոշել այս հիվանդությունը։ Անութային հատվածներում ավշային հանգույցների կոշտացումը, նրանցում գնդիկների առաջանալը նույնպես վկայում է այս հիվանդության առկայության մասին։
Կրծքագեղձի քաղցկեղի մասին կարող է վկայել նրանում նկատվող կոշտությունը, կաթնագեղձերի անհամաչափությունը, կաթնապտուկի դիրքի, ձևի փոփոխությունը կամ շրջվելը, մաշկի կնճռոտումը, պտուկի շուրջ առաջացող ցանը, կրծքի հատվածում առաջացող կայուն ցավը, անրակի կան անութային հատվածում առաջացող ուռուցքը։ Միայն ցավով չի կարելի (մաստոդինա) դատել քաղցկեղի առկայության մասին, քանի որ այն կարող է առաջանալ կրծքագեղձի այլ ախտահարումների ժամանակ ևս։
Բորբոքային կրծքագեղձի քաղցկեղը այս հիվանդության մասնակի ձևն է։ Ախտանշանները կարող են նման լինել կրծքագեղձի բորբոքմանը և կարող են ներառել ցավ, ուռչվածություն, այտուցվածություն, կաթնապտուկի շրջվածություն, կրծքագեղձի հատվածում կարմրություն և տաքություն, ինչպես նաև այդ հատվածի մաշկի թեփոտում (peau d'orange): Քանի որ բորբոքային կրծքագեղձի քաղցկեղի ժամանակ գնդիկների/կոշտուկների առաջացում չի նկատվում, այս հիվանդությունը բավականին ուշ է ախտորոշվում։
Կրծքագեղձի քաղցկեղի մեկ այլ ախտանշանների համալիր է կրծքագեղձի Պագեթի հիվանդությունը (Paget's disease of the breast)։ Այս համախտանիշի ժամանակ մաշկի փոփոխությունները նմանվում են էկզեմայի ժամանակ առաջացող փոփոխություններին (կարմրություն, գունաթափում, կաթնապտուկի մաշկի պոկոտում)։ Հիվանդության զարգացմանը զուգընթաց կարող են նկատվել ծակոցներ, քոր, զգայնության բարձրացում, ինչպես նաև արտահոսք պտուկներից։ Պագեթի հիվանդություն ախտորոշված կանանց մոտ կեսի կաթնագեղձում նույնպես նկատվում է կոշտություն։
Հազվադեպ դեպքերում, այն ինչը երևում է որպես ֆիբրոադենոմա (ամուր, շարժուն ոչ քաղցկեղային կոշտուկ) իրականում կարող է լինել ֆիլոդինային քաղցկեղ (phyllodes tumor)։ Վերջինս զարգանում է կրծքագեղձի շարակցական հյուսվածքում՝ ստրոմայում։
Կրծքագեղձի քաղցկեղի դեպքում կարող են առաջանալ տարածված մետաստազներ։ Այս դեպքում զարգացող ախտանշանները կախված են մետաստազների տեղադրությունից, այսինքն՝ ախտահարված օրգանների տեսակից։ Քաշի անբացատրելի նվազումը կարող է կրծքագեղձի քաղցկեղի ազդանշան հանդիսանալ։ Այս հիվանդության ժամանակ կարող են առաջանալ նաև ոչ յուրահատուկ ախտանշաններ (ցավ հոդերում, տենդ, հարբուխ և այլն), որոնք բնորոշ են այլ հիվանդություններին ևս։
Ոչ միշտ կոշտուկների առաջացումը պետք է կապել քաղցկեղի հետ։ Այսպես, կոշտուկների միայն 20%-ն է քաղցկեղածին։
Նոր ախտանշանների ի հայտ գալուն պետք է լուրջ վերաբերվել, քանի որ քաղցկեղի առաջացումը հնարավոր է բոլոր տարիքի մարդկանց մոտ։
Ռիսկային գործոններ
Ռիսկային գործոները բաժանվում են երկու հիմնական խմբի․
- փոփոխական ռիսկային գործոներ (գործոններ, որոնք մարդիկ կարող են փոխել, օրինակ՝ ծխելը) և
- ֆիքսված ռիսկային գործոններ (գործոններ, որոնք մարդը չի կարող փոխել, օրինակ՝ տարիքը, կենսաբանական սեռը)։
Ռիսկային ամենամեծ գործոններն են իգական սեռն ու տարիքը։ Մյուս ռիսկային գործոներն են՝ ժառանգականությունը, երեխաներ չունենալը կամ նրանց կրծքով չկերակրելը, որոշ հորմոնների բարձր մակարդակը, գիրությունը և այլն։ Վերջին հետազոտությունները վկայում են, որ շրջակա միջավայրի բարձր աղտոտվածությունը նույնպես բարձրացնում է այս հիվանդության առաջացման հավանականությունը։
- Կյանքում առաջին անգամ ախտորոշված կրծքագեղձի քաղցկեղը՝ ըստ տարիքային խմբերի (2020)
Կենսակերպ
Ծխելը մեծացնում է կրծքագեղձի քաղցկեղի առաջացման հավանականությունը և ինչքան վաղ տարիքում են սկսում ծխել, այնքան մեծ է ռիսկը։ Երկարատև ծխողների մոտ հիվանդության առաջացման ռիսկը մեծանում է 35%-ից մինչև 50%։ Հիվանդության մոտ 10% դեպքերը կապված են անբավարար շարժողական ակտիվության, նստակյաց կյանքի հետ։
Կապ կա հորմոնային հակաբեղմնավորման միջոցների օգտագործման և նախադաշտանադադարի շրջանում կրծքագեղձի քաղցկեղի առաջացման միջև, սակայն դրա վերաբերյալ կարծիքները դեռ խիստ հակասական են։ Այնուամենայնիվ, եթե կապ կա, ապա ռիսկը փոքր է։ BRCA1 կամ BRCA2 գեներում մուտացիա ունեցողները, կամ այն մարդիկ, որոնց ազգականների մոտ առաջացել է այս հիվանդությունից և օգտագործում են ժամանակակից հակաբեղմնավորիչներ, չի նկատվել կրծքագեղձի քաղցկեղի առաջացման ռիսկի մեծացում։
Հակասական են նաև կարծիքները կրծքով կերակրելու և քաղցկեղի առաջացման մինչև եղած կապի վերաբերյալ։ 1980-ական թվականներին կար տեսակետ, որ աբորտը կարող է մեծացնել կրծքագեղձի քաղցկեղի առաջացման հավանականությունը։ Այս տեսակետը ենթարկվել է բազմաթիվ քննադատությունների, քանի որ կարծիքները խիստ տարբեր են։
Սննդակարգին առնչվող որոշ գործոններ կապված են այս հիվանդության առաջացման հավանականության հետ․ ճարպոտ սնունդ, ալկոհոլ, ճարպակալում, խոլեսթերինի բարձր մակարդակ։ Յոդի անբավարարությունը նույնպես կարող է ազդել։
Մյուս ռիսկային գործոններն են ճառագայթահարումը, ժամերի առումով փոփոխական աշխատանքը։ Տարբեր քիմիական նյութեր և պեստիցիդներ (օրգանական լուծիչներ, բազմացիկլիկ արոմատային ածխաջրածիններ և այլն) նույնպես համարվում են ռիսկային գործոններ։ Չնայած մամոգրաֆիայի ժամանակ ճառագայթահարման մակարդակը չափազանց քիչ է, այնուամենայնիվ կարծիք կա, որ տարեկան սկրինինգը 1 միլիոն կանանց հաշվով 225-ի մոտ կարող է քաղցկեղի առաջացման պատճառ լինել։
Ժառանգականություն
Շատ դեպքերում հիվանդության առաջացումը պայմանավորվում է ժառանգական գործոններով։ Կարծիք կա, որ հիվանդություն դեպքերի 5–10%-ն ունի գենետիկական պատճառ։ Մինչև 50 տարեկան հասակի մայրիկի մոտ քաղցկեղի արձանագրման դեպքում աղջկա հիվանդանալու ռիսկը մեծանում է մինչև 1, 7, իսկ եթե մոր մոտ հիվանդությունն առաջացել է 50 տարեկանից հետո, աղջկա մոտ ռիսկը նվազում է մինչև 1, 4։ Եթե մարդը չի ունեցել կրծքագեղձի քաղցկեղով հիվանդ ազգական, կամ եղել է մեկ կամ 2 հիվանդ բարեկամ, մինչև 80 տարեկան հասակում հիվանդանալու հավանականությունը համապատասխանաբար 7.8%, 13.3% և 21.1% է, իսկ մահացության դեպքերը՝ համապատասխանաբար 2.3%, 4.2% և 7.6%: Առաջին կարգի հիվանդ հարազատ ունեցողների մոտ հիվանդության առաջացման հավանականության ռիսկը մեծանում է մոտ 2 անգամ։
5%-ից պակաս դեպքերում ժառանգականությամբ է պայմանավորված ժառանգական կրծքագեղձ-ձվարանային քաղցկեղի համախտանիշի առաջացումը։ Սա հանդիպում է BRCA1 և BRCA2 գեների մուտացիաների առկայութան դեպքում։ Այս մուտացիաները պայմանավորում են գենետիկորեն պայմանավորած դեպքերի մինչև 90%-ը:Մյուս կարևորագույն մուտացիաներն են․ p53 (Լի-Ֆրաումենի համախտանիշ, Li–Fraumeni syndrome), PTEN (Կոդենի համախտանիշ, Cowden syndrome), STK11 (Պեուց-Ջեգերսի համախտանիշ, Peutz–Jeghers syndrome), CHEK2, ATM, BRIP1, և PALB2.: 2012 թվականին հետազոտողները ենթադրեցին, որ կա ժառանգականությամբ պայմանավորված կրծքագեղձի քաղցկեղի չորս տարատեսակներ։
Հիվանդություններ
Կրծքագեղձի ատիպիկ ծորանային հիպերպլազիան, բլթակային կարցինոման, կրծքագեղձի ֆիբրոբլաստային փոփոխությունները կարող են հիմք հանդիսանալ կրծքագեղձի քաղցկեղի առաջացման համար։ Շաքարային դիաբետը նույնպես կարող է մեծացնել կրծքագեղձի քաղցկեղի առաջացման ռիսկը։
Ախտաֆիզիոլոգիա
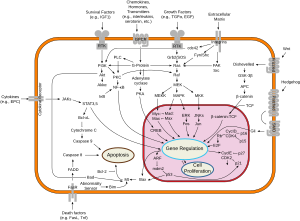
Կրծքագեղձի քաղցկեղը, մյուս չարորակ ուռուցքային հիվանդությունների նման, պայմանավորված է ոչ նորմալ բջիջների անսահմանափակ աճով։ Նորմալ բջիջները դառնում են քաղցկեղածին, երբ կորցնում են իրենց բաժանումը կանգնեցնելու հատկությունը։
Նորմալ բջիջները, որոնց կարիքն այլևս չի զգացվում, մահանում են ապոպտոզի միջոցով։ Մինչ այդ, բջիջները բազմաթիվ գործոների միջոցով պաշպանվում են «ինքանսպանությունից»։ Երբեմն պաշտպանական ուղիների համար պատասխանատու գեներում առաջանում են մուտացիաներ, որի հետևանքով վերանում է բջիջների՝ անհրաժեշտ ժամանակին կատարվող ծրագրավորված մահը։ Սա քաղցկեղ առաջացնող ուղիներից մեկն է։ Բնականոն պայմաններում PTEN ֆոսֆատազան անջատում է բջիջների պահպանման համար պատասխանատու PI3K/AKT ուղին, երբ բջիջը պատրաստ է մահանալուն։ Կրծքագեղձի որոշ ուռուցքների դեպքում PTEN գենը ենթարկված է լինում մուտացիաների, որի հետևանքով PI3K/AKT ուղին «միանում» է և բջիջը չի կարողանում ժամանակին մահանալ։
Կրծքագեղձի քաղցկեղ առաջացնող մուտացիաները սերտորեն կապված են էստրոգենների ազդեցության հետ։
Ստրոմայի և էպիթելային բջիջների միջև աճի գործոնների ոչ նորմալ ազդանշանման հետևանքով կարող է առաջանալ բջիջների անկառավարելի աճ։ Կրծքագեղձի ճարպային հյուսվածքում լեպտինի գերազդեցության դեպքում մեծանում է բջիջների պրոլիֆերիացիան և կարող է առաջացնալ քաղցկեղ։
ԱՄՆ-ում կրծքագեղձի և ձվարանների քաղցկեղով հիվանդների 10-20%-ը ունեն այս հիվանդությամբ հիվանդ առաջին կամ երկրորդ աստիճանի բարեկամներ։ Այս հիվանդությունների զարգացման նման բարեկամական հակումը կոչվում է ժառանգական (ընտանեկան) կաթնագեղձ-ձվարանային քաղցկեղի համախտանիշ։ Դրա ամենահայտնի պատճառը BRCA մուտացիան է։ Քաղցկեղի հետ կապված որոշ մուտացիաներ (p53, BRCA1 և BRCA2) պատահում են ԴՆԹ-ի սխալների կարգավորման մեխանիզմներում։ Այս մուտացիաները կարող են լինել թե բնածին, թե ձեռքբերով։ Հավանաբար, սրանք թողարկում են այլ մուտացիաներ ևս, որոնք առաջացնում են բջիջների անկառավարելի բաժանում և հեռավոր օրգաններում մետաստազների առաջացում։ Սակայն, չի կարելի քաղցկեղի առաջացման միակ պատճառ դիտարկել միայն գենի մուտացիան։ Կան նաև արտաքին միջավայրի շատ այլ գործոններ ևս, որոնք ազդեցություն ունեն այս հիվանդության առաջացման վրա։ BRCA1 կամ BRCA2 գեների մուտացիաները կարող են ազդել ԴՆԹ-ի վերականգնման վրա։ Այս քաղցկեղածինները վնասում են ԴՆԹ-ն այն տեղերում, որոնց վերականգման համար հարկավոր է BRCA1 և BRCA2 գեների գործունեությունը։ Սակայն BRCA գենի մուտացիան հանդիպում է կրծքագեղձի քաղցկեղով հիվանդության դեպքերի 2-3%-ի դեպքում միայն։ Կա կարծք, որ BRCA1 և BRCA2 գեների մուտացիաների դեպքում քաղցկեղի առաջացման անխուսափելիությունը բացարձակ չէ։ Ժառանգական կրծքագեղձ-ձվարանային քաղցկեղի համախտանիշով հիվանդությունների մոտ կեսն ունի չբացահայտված գեներ։
GATA-3-ն (GATA3 գենով առաջացող սպիտակուցներ) ուղղակիորեն կարգավորում է էստրոգենային ընկալիչների էքսպրեսիան և այն գեները, որոնք կապված են էպիթելային բջիջների տարբերակման հետ և սրա պակասի դեպքում խախտվում է տարբերակումն ու մեծանում քաղցկեղի առաջացման հավանականությունը։
Ախտորոշում

Կրծքագեղձի քաղցկեղի շատ տեսակներ հեշտ են ախտորոշվում բիոպսիայի միջոցով։ Բայց, կան այս հիվանդության տեսակներ, որոնք ախտորոշման լրացուցիչ կարիք ունեն։
Սկրինինգի ամենատարածման մեթոդները՝ կրծքագեղձի ֆիզիկական հետազոտությունն ու մամոգրաֆիան կարող են տվյալներ տալ այն մասին, որ նկատվող փոփոխությունը քաղցկեղ է, ինչպես նաև կարող են փաստել առաջացած կիստաների տեսակը։ Եթե կասկածներ կան հետազոտման ընթացքում, մանրադիտակով հետազոտման ժամանակ կարող են դիմել բարակ ասեղային ասպիրացիայի (fine needle aspiration and cytology-FNAC) մեթոդին։ Կրծքագեղձի ֆիզիկական հետազոտությունը, բիոպսիան և մամոգրաֆիան կարող են ճշտորեն ախտորոշել կրծքագեղձի քաղցկեղը։
Ախտորոշման նպատակով կարող են օգտագործել բիոպսիայի տարբեր մեթոդներ։ Ախտորոշման ժամանակ կարող են կիրառվել այլ մեթոդներ ևս. ուլտրաձայնային հետազոտություն, մագնիսոռեզոնանսային շերտագրություն (MRT) և այլն։
-
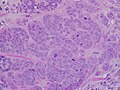
Կրծքագեղձի հյուսվածք, որտեղ երևում են անկանոն, աստղաձև, խիտ և սպիտակ քաղցկեղային հատվածները -
Ծորանային կարցինոմա -
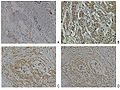
Կրծքագեղձի քաղցկեղով վարակված ավշային հանգույց -
Առողջ և քաղցկեղով ախտահարված կրծքագեղձ ներմուծված Neuropilin-2 -
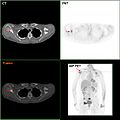
Կրծքագեղձի քաղցկեղի մետաստազներ աջ թիակոսկրում
Դասակարգում
Կրծքագեղձի քաղցկեղի դասակարգումն իրականացվում է տարբեր հատկանիշների հիման վրա։ Դրանցից յուրաքանչյուրն ազդում է հիվանդության պրոգնոզի և հետագա բուժման եղանակի վրա։
- Հյուսվածաախտաբանություն։ Կրծքագեղձի քաղցկեղն առաջին հերթին դասակարգվում է ըստ հյուսվածաբանական առանձնահատկությունների։ Հիվանդության մեծ մասը զարգանում է ծորանների և բլթերի շուրջ տեղակայված էպիթելային բջիջներից, որնոնք էլ համապատասխանաբար կոչվում են ծորանային և բլթային կարցինոմաներ: Տեղային կարցինոման (Carcinoma in situ) քիչ քանակի քաղցկեղային բջիջների աճն է կրծքագեղձի որևէ հյուսվածքում (օրինակ՝ կաթնածորանում)` առանց տարածվելու շրջակա հյուսվածներ։ Դրա հակառակ, ինվազի կարցինոման սահմանափակված չէ սկզբնական հյուսվածքի սահմաններով։
- Աստիճան (կարգ): Աստիճանը հիմնված է ախտահարված և նորմալ բջիջների համեմատության վրա։ Բնականոն բջիջներն օրգանում տարբերակվում են, ձեռք բերում յուրահատուկ ձև և տեսք, որն ազդում է իրենց կողմից իրագործվող ֆունկցիաների վրա։ Քաղցկեղային բջիջները կորցնում են տարբերակվելու այդ հատկությունը։ Քաղցկեղային բջիջները, որոնք բնականոն պայմաններում պետք է տեղակայված լինեին ծորանների շուրջը, տեղախախտվում են, իսկ նրանց աճը դառնում է չկարգավորվող։ Ախտաբանները բջիջները դասակարգում են որպես լավ տարբերակված (ցածր աստիճան), չափավոր տարբերակված (միջանկյալ աստիճան), վատ տարբերակված (բարձր աստիճան)։ Վերջին դեպքում տրվում է վատ պրոգնոզ։
- Փուլ (շրջան): Այս դասակարգումը հիմվնած է TMN համակարգի վրա։ TMN նշանակում է ուռուցքի չափ (T - Tumor), թևատակերի ավշային հանգույցներ հասնելու առկայություն կամ բացակայություն (N - lymph Nodes) և մետաստազների առկայություն (M - Metastasis):
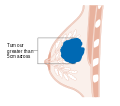
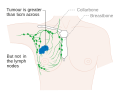
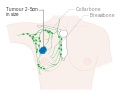
Հիմնական փուլերն են.- Փուլ 0` նախաքաղցկեղային փուլ, նկատվում է տեղային ծորանային կամ բլթային կարցինոմա։
- 1–3 փուլեր՝ հիվանդությունը սահմանափակված է կրծքագեղձի կամ տեղային շրջակա ավշային անոթների սահմաններով։
- Փուլ 4՝ առկա են մետաստազներ։
- Փուլ T1
- Փուլ T2
- Փուլ T3
- Անհարժեշության դեպքում կատարում են գերձայնային և ռենտգենային նկարահանումներ։ Եթե մետաստազների հավանականությունը շատ փոքր է, ապա խորհուրդ չի տրվում կատարել պոզիտրոնային ճառագայթման տոմոգրաֆիա, համակարգչային տոմոգրաֆիա և օստեոացինտիգրաֆիա` մեծաքանակ իոնային ճառագայթահարման վտանգի պատճառով։
- Ընկալիչների վիճակ։ Կրծքագեղձի քաղցկեղային բջիջներն իրենց մակերեսին, ցիտոպլազմայում և կորիզում ունեն ընկալիչներ։ Հորմոնները կարող են կապվել այդ ընկալիչներին և փոխել բջիջների հատկությունները։ Կրծքագեղձի քաղցկեղային բջիջները կարող են ունենալ կամ չունենալ հետևյալ երեք կարևոր ընկալիչները. էստրոգենային, պրոգեստերոնային և HER2 (Receptor tyrosine-protein kinase erbB-2)։
ER+ քաղցկեղային բջիջների աճի համար հարկավոր է էստրոգեն, այդ պատճառով սրանց բուժման ժամանակ կիրառում են էստրոգենային ազդեցությունները շրջափակող միջոցներ (օրինակ՝ տամոքսիֆեն)։ Առանց բուժման HER2+ քաղցկեղային բջիջները հիմնականում ավելի ագրեսիվ են, քան HER2- քաղցկեղային բջիջները, սակայն HER2+ քաղցկեղային բջիջները զգայուն են որոշ դեղանյութերի նկատմամբ (օրինակ՝ մոնոալկոհոլ հակամարմին տրաստուզումաբ)։ Այն բջիջները, որոնք չունեն վերոհիշյալ ընկալիչներց և ոչ մեկը, կոչվում են եռակի բացասական, triple-negative: Սրանք կարող են ունենալ այլ հորմոնների նկատմամբ ընկալիչներ (օրինակ՝ անդրոգենային, պրոլակտինային)։ - ԴՆԹ փորձ։ ԴՆԹ-ի տարբեր հետազոտությունների միջոցով համեմատում են նորմալ և քաղցկեղային բջիջները։ Կրծքագեղձի քաղցկեղային բջիջներում յուրահատուկ փոփոխությունները կարող են կիրառվել տարբեր ուղիներով քաղցկեղի դասակարգման նպատակով և կարող են որոշել բուժման ձևը։
- Փուլ 1A
- Փուլ 1B
- Փուլ 2A
- Փուլ 2A
- Stage 2B
- Փուլ 2B
- Փուլ 2B
- Փուլ 3A
- Փուլ 3A
- Փուլ 3A
- Փուլ 3B
- Փուլ 3B
- Փուլ 4
Կանխարգելում
Կենսակերպ
Կրծքագեղձի քաղցկեղի առաջացման ռիսկը կարելի է նվազեցնել նորմալ քաշի պահպանման, քիչ ալկոհոլ օգտագործելու, ֆիզիկական ակտիվության, երեխաներին կրծքով կերակրելու և այլ միջոցներով։ Որոշ տվյալների համաձայն, այս միջոցառումների շնորհիվ նվազել է հիվանդության առաջացման հավանականությունը 38%-ով (ԱՄՆ), 42%-ով (Միացյալ Թագավորություն), 28%-ով (Բրազիլիա), 20%-ով (Չինաստան)։
Ծովային օմեգա-3 ճարպաթթուների և սոյայով պատրաստված մթերքների օգտագործումը նույնպես նվազեցնում են հիվանդանալու հավանականությունը։
Կանխարգելիչ վիրահատություն
BRCA1 և BRCA2 մուտացիաներով մարդկանց հիվանդանալու հավանականության նվազման համար դիմում են զույգ կրծքագեղձերի վիրահատական հեռացմանը, մինչև քաղցկեղի առաջանալը։ BRCA հետազոտությունը խորհուրդ է տրվաում այն անձանց համար, ովքեր ունեցել են այդ գենի մուտացիայով ազգականներ։ Պետք է հաշվի առնել, որ այդ գենի մուտացիաները խիստ բազմազան կարող են լինել, ոչ վտանգավոր փոփոխություններից մինչև խիստ վտանգավոր մուտացիաների։ Պարզ չէ, արդյոք արդյունավետ է երկրորդ կրծքի հեռացումը, եթե հեռացված կրծքում եղել է այս հիվանդությունը։
Դեղամիջոցներ
Էստրոգենային ընկալիչների ընտրողական մոդուլյատորները (օրինակ՝ տամոքսիֆենը) փոքրացնում են կրծքագեղձի քաղցկեղի առաջացման ռիսկը, սակայն մեծացնում են թրոմբոէմբոլիաների և էնդոթելային քաղցկեղի առաջացման հավանականությունը։ Այդ պատճառով այս դեղամիջոցները խորհուրդ չի տրվում օգտագործել այն մարդկանց, ովքեր ունեն հիվանդանալու միջին ռիսկ։ Քաղցկեղի առաջացման ռիսկի նվազումը շարունակվում է այս դեղամիջոցների օգտագործումը դադարեցնելուց հետո 5 տարվա ընթացքում։
Սկրինինգ

Կրծքագեղձի քաղցկեղի սկրինինգը ենթադրում է կանանց հետազոտություն և հիվանդության բացահայտում վերջինիս զարգացման վաղ փուլերում։ Սկրինինգը ներառում է կրծքագեղձի կլինիկական և ինքնուրույն հետազոտոթյուն, մամոգրաֆիա, գենետիկական սկրինինգ, գերձայնային և մագնիսային ռեզոնանսային հետազոտություն։
Կրծքագեղձի կլինիկական կամ ինքնուրույն հետազոտման միջոցով հնարավոր է բացահայտել կրծքագեղձում առկա կոշտուկները։ Բարձր արդյունավետություն չպետք է հուսալ այս հետազոտումից, քանի որ ուռուցքն զգալու համար այն պետք է բավարար չափերի հասած լինի։
Կրծքագեղձի մամոգրաֆին կատարվում է ռենտգենյան ճառագայթներով։ Դիտարկումը կատարվում է տարբեր անկյուններից։ Հիմնական մամոգրաֆին նկարում է ամբողջական կրծքագեղձը, մինչև դեռ ախտորոշիչ մամոգրաֆիան՝ թիրախային որևէ մասը։
ԱՄՆ-ում United States Preventive Services Task Force-ի (USPSTF) կողմից 50-ից մինչև 74 տարեկան կանանց խորհուրդ է տրվում յուրաքանչյուր 2 տարին մեկ հետազոտվել մամոգրաֆիայով։ Եվրոպայի խորհուրդն առաջարկում է 50-ից մինչև 69 տարեկան կանանց անցնել մամոգրաֆիկական հոտազոտություն 2 տարին մեկ անգամ, իսկ Կանադայում՝ 50-ից մինչև 74 տարեկան կանանց, 2-3 տարին մեկ հաճախականությամբ։ Հաճախակի կատարվող մամոգրաֆիան հաճախակի ճառագայթահարման հետևանքով կարող է որոշ չափով մեծացնել քաղցկեղով հիվանդանալու ռիսկը։
Cochrane կազմակերպությունը (2013) փաստում է, որ մամոգրաֆիայի հետևանքով ոչ նվազում է հիվանդության առաջացման հավանականությունը, ոչ էլ մահվան դեպքերը։ 10 տարուց ավել կատարվող սկրինինգը 30 %-ով մեծացնում է հիպերախտորոշման (over-diagnosis) և հիպերբուժման (over-treatment) հաճախականությունը (յուրաքանչյուր 1000 մարդու հաշվով՝ 3-ից մինչև 14) և դրանց կեսից ավելին նվազագույնը 1 անգամ կունենա սխալ արդյունք։ Մամոգրաֆիայի դրական կամ բացասական արդյունքների տվյալները հակասական են։ Մամոգրաֆիայի համեմատությամբ մագնիսա-ռեզոնանսային տոմոգրաֆիայի ազդեցության արդյունավետության կամ վնասակարության մասին տվյալները նույնպես տարբեր են։
Կառավարում
Կրծքագեղձի քաղցկեղի կառավարումը կախված է տարբեր գործոններից, ներառյալ հիվանդության փուլից, հիվանդի տարիքից և այլն։ Ոչ բարենպաստ կանխորոշման (պրոգնոզի) դեպքում կիրառում են բուժական առավել ագրեսիվ միջոցներ։
Կրծքագեղձի քաղցկեղի դեպքում քիմիոթերապիայից և/կամ ճառագայթային թերապիայից հետո դիմում են վիրահատական միջամտության։ Հորմոնային ընկալիչ-դրական քաղցկեղի դեպքում մի քանի տարի շարունակ դիմում են հորմոնային շրջափակման թերապիային։
Վիրահատություն

Վիրահատման միջոցով հեռացնում են առկա ուռուցքը՝ շրջապատի հյուսվածքների հետ միասին։ Վիրահատության ժամանակ հաճախ կատարում են ավշային հանգույցների բիոպսիա։
Վիրահատությունը լինում է.
- Մաստէկտոմիա`ամբողջական կրծքագեղձի հեռացում։
- Քառաէկտոմիա (quadrantectomy)` կրծքագեղձի մեկ քարորդի հեռացում։
- Բլթաէկտոմիա (lumpectomy)`կրծքագեղձի փոքր հատվածի հեռացում։
Կրծքագեղձի հեռացումից հետո, հիվանդի ցանկությամբ, կարող են դիմել կրծքի վերականգնման վիրահատության։ Սա պլաստիկ վիրաբուժության տեսակ է, որի միջոցով վերականգնում են կրծքի էսթետիկական տեսքը։ Երբեմն կանայք օգտագործում են կրծքային պրոթեզներ։
Դեղամիջոցներ
Վիրահատությունից հետո կամ դրա ժամանակ օգտագործվող դեղանյութերով բուժումը կոչվում է ադյուվանտ թերապիա։ Վիրահատությանը նախորդող քիմիոթերապիան կամ բուժման այլ տեսակները կոչվում են նեոադյուվանտ թերապիա: Ասպրինը կարող է նվազեցնել կրծքագեղձի քաղցկեղից մահացության մակարդակը։
Ադյուվանտ թերապիայի հիմնական եղանակներն են հորմոնային շրջափակման թերապիան, քիմիոթերապիան, մոնոկլոնային հակամարմիններով թերապիա։
Հորմոնային շրջափակման թերապիա
- Որոշ դեպքերում կրծքագեղձի քաղցկեղային բջիջների աճի համար անհրաժեշտ են էստրոգեններ։ Այս բջիջները կարող են տարբերակվել էստրոգենային և պրոգեստերոնային ընկալիչների հայտնաբերման միջոցով։ ER+ քաղցկեղի ժամանակ կիրառում են էստրոգենային ընկալիչները շրջափոկող դեղամիջոցներ (օրինակ` տամոքսիֆեն) կամ շրջափակում են էստրոգենների առաջացման գործընթացը (օրինակ, արոմատազի ինհիբիտորներով` անաստրոզոլ, լոթրոզոլ)։ Տամոքսիֆենը խորհուրդ է տրվում օգտագործել 10 տարվա ընթացքում։ Արոմատազի ինհիբիտորները առավել նպատակահարմար է օգտագործել դաշտանադադարից հետո։
Քիմիոթերապիա
- Քիմիոթերապիան հիմնականում օգտագործվում է կրծքագեղձի քաղցեղի 2-4 փուլերի դեպքում, սակայն այն մասնակիորեն օգտակար է նաև էստրոգեն ընկալիչ-բացասական (ER-) տեսակի դեպքում ևս։ Քիմիոթերապիայի դեղամիջոցները օգտագործվում են համակցված ձևով, սովորաբար 3-6 ամիս տևողությամբ։ Սրանց կիրառման ամենատարածված սխեմաներից մեկը հայտնի է սրպես "AC", համակցում է ցիկլոֆոսֆամիդը դոքսոռուբիցինի հետ։ Երբեմն ավելացնում են տաքսանե դեղեր, օրինակ` դոկետաքսել, իսկ այս դեպքում սխեման կոչվում է "CAT: Մեկ այլ համակցություն է ցիկլոֆոսֆամիդի, մեթոտրեքսատի և ֆլյուրոուրացիլի համակցությունը "CMF: Քիմիոթերապիայի գործոնների մեծամասնությունը քայքայում են արագ աճող կամ արագ բաժանվող քաղցկեղային բջիջները` ԴՆԹ-ն վնասելու կամ այլ մեխանիզմներով։ Սակայն, sդեղամիջոցները վնասում են նաև արագ աճող նորմալ բջիջները, որոնք կարող են առաջացնել լուրջ խնդիրներ։ Սրտամկանի վնասումն, օրինակ, դրա օրինակները մեկն է։
Ճառագայթային թերապիա

Ճառագայթային թերապիան սովորաբար կարատվում է վիրահատությունից հետո` ուռուցքային հատվածում և շրջակա ավշային հանգույցներում։ Սակայն այն կարող է կատարվել վիրահատության ժամանակ ևս։ Նպատակն այն է, որ քայքայվեն վիրահատության միջոցով չհեռացված միկրոսկոպիկ ուռուցքայիին մասնիներն ու բջիջները։ Ճառագայթային թերապիան կարող է կատարվել արտաքին կամ օրգանիզմի ներս անցած ներքին աղբյուրներով։ Ճիշտ չափաքանակով տրված ճառագայթահարումը 50–66%-ով կարող է նվազեցնել հիվանդության ռիսկը և այն հատկապես խորհուրդ է տրվում այն ժամանակ, երբ հեռացված է լինում ոչ թե ամբողջ կրծքագեղձը, այլ նրա առանձին բիլթը։
Կանխագուշակում (պրոգնոզ)


Հիվանդության կանխագուշակումը սովորաբար տրվում է progression-free survival (PFS) կամ disease-free survival (DFS) հիման վրա։ . Այս կանխագուշակումները հիմնվում են նման դասակարգմամբ այլ հիվանդների փորձի վրա։ Կանխագուշակումը գնահատական է, թե ինչպես նման դասակարգմամբ հիվանդը կենդանի կմնա որոշակի ժամանակամիջոցում։ Կենդանի մնալը սովորաբար հաշվարկվում է այն ամիսների կամ տարիների միջին թվաբանականով, որի ընթացքում հիվանդների 50%-ը կենդանի են մնում, կամ հիվանդների այն տոկոսը, որոնք կենդանի են մնում 1, 5, 15, և 20 տարի հետո։ Կանխագուշակումը կարևոր է բուժման համար, քանի որ բարենպաստ կանխագուշակմամբ հիվանդների բուժումը կատարվում է ավելի քիչ վնասակար, ինվազիվ մեթոդներով (բլթի հեռացում, հորմոնային թերապիա), մինչ դեռ առավել վատ կանխագուշակման դեպքում սովորաբար կիրառում են բուժման ավելի ագրեսիվ մեթոդներ (կրծքագեղձի հեռացում, մեկ կամ մի քանի տեսակի դեղերով քիմիոթերապիա)։
Կանխագուշակման գործոններ
Կանխագուշակման համար օգտվում են տարբեր գործոններից. կրծքագեղձի քաղցկեղի փուլ, աստիճան, հիվանդության կրկնություններ (ռեցիդիվ), հիվանդի տարիք և առողջական վիճակ։ Սովորաբար կիրառվում է Նոթինգեմյան կանխագուշակման ինդեքսը։
Կրծքագեղձի քաղցկեղի փուլը համարվում է ամենակարևոր կանխագուշակիչ գործոններից մեկը, այդ պատճառով միաժամանակ համարվում է քաղցկեղի դասակարգման հիմնական եղանակը։ Ինչքան բարձր է քաղցկեղի դասակարգման փուլն, այնքն վատ է կանխագուակումը։ Եթե քաղցկեղն անտեսանելի է, չափսը հիվանդության աստիճանակարգման գործոն չի հանդիսանում։ Օրինակ, կրծքագեղձի սահմաններում առկա և 10 տարվա տևողությամբ տեղային ծորանային կարցինոման կունենա զրո աստիճան և, դրան համապատասխան, գերազանց պրոգնոզ։
- Քաղցկեղի 1-ին փուլն ունի բարենպաստ պրոգնոզ և հիմնականում բուժվում է բլթի հեռացմամբ կամ ճառագայթահարմամբ։ HER2+ քաղցկեղը պեըք է բուժվի տրաստուզումաբով։ Քիմիոթերապիան ընդունված մեթոդ չէ այս փուլի քաղցկեղի բուժման համար։
- Քաղցկեղի 2-րդ և 3-րդ փուլերն ունեն վատ պրոգնոզ և կրկնվելու հավանականություն, հիմնականում բուժվում են վիրահատությամբ, բլթերի կամ ամբողջական կրծքագեղձի հեռացմամբ, որոշ դեպքերում նաև հեռացում են շրջակա ավշային հանգույցները։ Այս դեպքւոմ կիրառում են նաև քիմիոթերապի, որոշ դեպքերում՝ ճառագայթահարում։
- Քաղցկեղի 4-րդ փուլը (մետաստազային քաղցկեղ) ունի վատ պրոգնոզ, բուժման նպատակով կիրառում են վիրահատություն, ճառագայթահարում, քիմիոթերապիա, թիրախային թերապիա։
Կրծքագեղձի քաղցկեղի աստիճանը գնահատվում է ախտահարված և առողջ բջիջների համեմատության միջոցով։ Ավելի լավ կանխագուշակումը տրվում է քաղցկեղային բջիջների դանդաղ աճի և նորմալ բջիջներին ավելի նման լինելու դեպքում։ Եթե բջիջները լավ տարբերակված չեն, նրանք ավելի արագ կբազմանան և կտարածվեն։ Լավ տարբերակված բջիջենրի դեպքում տրվում է 1 աստիճան, միջին տարբերակման դեպքում՝ 2, իսկ վատ տարբերակման դեպքում՝ 3 կամ 4։ Առավել հաճախ կիրառվում է գնահատման Նոթինգհեմյան սանդղակը։
Քաղցկեղային բջիջների վրա էստրոգենային և պրոգեստերոնային ընկալիչների առկայությունը կարևոր է բուժման միջոցների ընտրության համար։ Ընկլաիչների բացակայության դեպքում այս հիվանդները զգայուն չեն լինի հորմոնային թերապիայի նկատմամբ։
Բացի հորմոնային ընկալիչներից, կան նաև բջջաթաղանթային այլ սպիտակուցներ ևս, որոնց առկայությունը նույնպես կարող է ազդել կանխագուշակման և բուժման վրա։ HER2-դրական հիվանդության դեպքում կանխագուշակումն ավելի անբարենպաստ է, իսկ բուժման ընթացքն՝ ավելի ագրեսիվ։
40 տարեկանից ցածր և 80 տարեկանից բարձր կանանց դեպքում կանխագուշակումն ավելի անբարենպաստ է, քան հետդաշտանային կանանց դեպքում։ Այդ պատճառով, երիտասարդ կանաց դեպքում հիվանդության ավելի բարձր աստիճան է տրվում։
Քաղցկեղի ազգային ինստիտուտի (National Cancer Institute) հետազոտությունները վկայում են, որ բազմակի մամոգրաֆիկական հետազոտություններ չեն մեծացնում հիվանդների շրջանում մահվան ռիսկը։
Քանի որ տղամարդկանց մոտ կրծքագեղձի քաղցկեղը շատ ուշ է ախտորոշվում, կանխագուշակումը սովորաբար անբարենպաստ է։
Հոգեբանական կողմ
Հիվանդության ախտորոշումը, բուժման ընթացքն իրենց ազդեցությունն են թողնում հիվանդի հոգեկան վիճակի վրա։ Քաղցկեղի հետ առնչվող բուժական հաստատությունների մեծ մասն ունի նաև կից հոգեբանական ծառայություններ, որոնվ օժանդակում են հիվանդներին։
Հիվանդության ժամանակ տարբեր մարդկանց վարքը կարող է տարբեր լինել։ Դա կախված է տարբեր գործոններից, մասնավորապես՝ տարիքից։ Հետազոտողների մի մասը համարում է, որ ավելի երիտասարդ հիվանդները հոգեբանական օժանդակության ավելի մեծ կարիք ունեն, մինչ այլ հետազոտություններ հակառակն են պնդում։
Համաճարակաբանություն
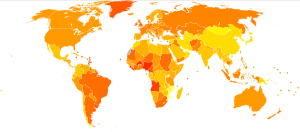
| տվյալ չկա <2 2–4 4–6 6–8 8–10 10–12 | 12–14 14–16 16–18 18–20 20–22 >22 |
Ամբողջ աշխարհում կրծքագեղձի քաղցկեղը կանանց շրջանում ամենատարածված հիվանդություններից մեկն է։ Դրանով հիվանդանում են կանանց մոտ 12%-ը։ Այն կազմում է կանանց մոտ հանդիպող քաղցկեղի 16%-ը։ 2012 կանանց մոտ ախտորոշված քաղցկեղների 25.2%-ը կազմել է կրծքագեղձի քաղցկեղը։
2008 թվականին կրծքագեղձի քաղցկեղի պատճառով ամբողջ աշխարհում մահացավ 458, 503 մարդ (13.7%` կանանց մոտ հանդիպող բոլոր տեսակի քաղցկեղների, տղամարդկանց և կանանց շրջանում քաղցկեղցի մահվան դեպքերի մոը 6.0%-ը)։ Թոքերի քաղցկեղից (կանանց շրջանում քաղցկեղի տեսակներից երկրորդ ամենատարածված հիվանդությունը) մահվան դեպքերը կազմել են մոտ 12.8%` քաղցկեղի ընդհանուր մահվան դեպքերից (տղամարդկան և կանանց բոլոր տեսակի քաղցկեղներից մահվան դեպքերի 18.2%-ը).
Կրծքագեղձի քաղցկեղի դեպքերն ավելի հաճախակի երևույթ են զարգացած երկրներում։ Հիվանդության հանդիպման դեպքերը յուրաքանչյուր 100.000 բնակչի հաշվով կազմում են. հետևյալն են. Արևեակյան ասիայում՝ 18, Կենտրոնական Ասիա՝ 22, Աֆրիկա (Սահարայից ներքև)` 22, Հարավ-արևելյան Ասիա` 26, Հյուսիսային Աֆրիկա և Արևմտյան Ասիա՝ 28, Հարավային և Կենտրոնական Ամերիկա՝ 42, Արևելյան Եվրոպա՝ 49, Հարավային Եվրոպա՝ 56, Հյուսիասային Եվրոպա՝ 73, Օկիանարիա՝ 74, Արևմտյան Եվրոպա՝ 78, Հյուսիսային Ամերիկա՝ 90:
1970-ական թվականներից սկսած հիվանդության դեպքերը խիստ շատացել են։ Այս հիվանդությունը սերտորեն կախված է տարիքից։ Այսպես, հիվանդության դեպքերի միայն 5%-ն է հանդիպում 40 տարեկանից երիտասարդ կանանց մոտ։ 2011 թվականին Միացյալ Թագավորությունում արձանագրվել է հիվանդության ավելի քան 41, 000 դեպք, որոնցից 80%-ից ավելին եղել է 50 տարեկանից մեծերի մոտ։ 2015 թվականին, ըստ վիճակագրության, մոտ 2.8 միլիոն կանայք հիվանդ են եղել այս հիվանդությամբ։
Համաճարակաբանությունը Հայաստանում
- Հայաստանում կրծքագեղձի քաղցկեղի հաստատված դեպքերը, 1981-2020100,000 բնակչի հաշվարկով
Հասարակություն և մշակույթ
Մինչև 20-րդ դարը, կրծքագեղձի քաղցկեղի մասին քննարկումները բավականին քիչ էին, քանի որ այն համարվում էր ամոթալի։ Կանայք ավելի հակված էինն տառապել հիվանդությունից, քան դիմել բուժական միջոցների։ Վիրաբուժության զարգացմանը զուգընթաց կանայք սկսեցին ավելի հաճախակի դիմել բժիշկներին։ Women's Field Army-ն՝ ստեղծված Քաղցկեղի կառավարման ամերիկյան հասարակության (American Society for the Control of Cancer, հետագայում՝ Քաղցկեղի ամերիկյան ասոցիացիա, American Cancer Society) կողմից, 1930-40-ական թվականներին գործող առաջին կազմակերպություններից մեկն էր։ 1952 թվականին առաջին օժանդակիչ խումբը՝ Reach to Recovery-ն սկսեց այցելել կանանք, ովքեր կենդանի էին մնացել այս հիվանդության բուժումից հետո։
Կրծքագեղձի քաղցկեղի իրազեկումը (Breast cancer awareness) 1980-90-ական թվականներին վերածվեց հզոր ֆեմինիստական շարժման։
Վարդագույն ժապավեն

Վարդագույն ժապավենը կրծքագեղձի քաղցեղի իրազեկման հանրաճանաչ նշանն է։ Այս նշանը կրում են այն ժամանակ, երբ ցանկանում են իրենց աջակցությունը հայտնել կրծքագեղձի քաղցկեղով հիվանդների նկատմամբ։
Վարդագույն ժապավեիկ կրումն ու ցուցադրումը քննադատվում է շատերի կողմից, համարվելով «բազմոցային ակտիվության» դրսևորում և գտնելով, որ այն գործնական ոչ մի օգուտ չունի։ Շատերը համարում են, որ վարդագույն ժապավեն կրելն ավելի շատ կեղծավորություն է, քանի որ որոշ մարդիկ կրում են այն՝ ցույց տալու համար իրենց աջակցությունը հիվանդ կանանց նկատմամբ, սակայն միաժամանակ ընդդիմանում են կամ չեն աջակցում օրինակ՝ պացիենտների իրավունքներին կամ հակաաղտոտման օրոնսդրությանը։ Քննադատներն ասում են, որ վարդագույն տեսքը մարդկանց չի հուշում այս հիվանդության դեպքերի՝ տարեց-տարի ավելացման և տարածման մասին։ Համարում են, որ այն ամրապնդում է գենդերային կարծրատիպերն ու առարկայացնում կանանց ու նրանց կուրծքը։ Breast Cancer Action կազմակերպությունը կազմակերպում է «Մտածին, մինչև վարդագույն կկրես» (Think Before You Pink) միջոցառումներ։
Կրծքագեղձի քաղցկեղի մշակույթ
Կրծքագեղձի քաղցկեղի մշակույթը կամ վարդագույն ժապավենի մշակույթը աշխարհով մեկ տարածված միջոցառումների, վերաբերմունքի և արժեքների ամբողջութություն է, որը հանրայնացնում է այս հիվանդության մասին տեղեկատվությունը։ Հիմնական արժեքներն են անձնանվիրվածությունը, միասնությունը, լավատեսությունը։
Հիվանդության շեշտադրում
Այլ հիվանդությունների համեմատությամբ, կրծքագեղձի քաղցկեղն ավելի մեծ ուշադրության է արժանանում՝ թե ստացվող ռեսուրսների, թե քննարկումների առումով։ Կրծքագեղձի քաղցկեղի մասին շատ է խոսվում նաև զանգվածային լրատվամիջոցներով. այն ամենաքննարկվող հիվանդություններից մեկն է համարվում ողջ աշխարհում։ Վերջին հաշվով, մտահոգություն կա, որ կրծքագեղձի քաղցկեղով հիվանդներին տրամադրվող ֆինանսական և այլ ռեսուրսների պատճառով կարող են տուժել այլ հիվանդություններով հիվանդները՝ ռեսուրսների անհամաչափ բաշխման պատճառով։
Այս հիվանդության նկատմամբ մեծ ուշադրության բացասական կողմերից մեկն այն է, որ շատ դեպքերում ստացված վիճակագրական արդյունքները կարող են խեղաթյուրվել և ոչ ճիշտ ներկայացվել։
Այս հիվանդության սկրինինգի խիստ շեշտադրումը կարող է վնասել կանանց՝ ավելորդ ճառագայթահարման, բիոպսիայի, վիրահատության տեսակետից։
Հղիություն
Կրծքագեղձի քաղցկեղը հաճախ կարող է հանդիպել նաև հղիների մոտ։ Նույն տարիքային խմբում հղիներ և ոչ հղիների մոտ այս հիվանդության հանդիպման հավճախությունը հավասար է։ Հղիությանը հաջորդող 5-10 տարիների ընթացքում կրծքագեղձի քաղցկեղի առաջացման հաճախությունը մեծանում է, սիկ այնուհետև՝ նվազում։ Սրանք հայտնի են որպես հետծննդյան կրծքագեղձի քաղցկեղներ և ունեն ոչ բարենպաստ կանխագուշակում։
Հղիների մոտ հիվանդության ախտորոշումը փոքր-ինչ բարդ է, քանի որ առաջացող նշանները որոշ չափով նման այն այն անհարմարության նշաններին, որոնք կապված են հղիության հետ։ Որպես արդյունք, հղիների մոտ այն ախտորոշվում է համեմատաբար ուշ։ Ախտորոշման որոշ միջոցներ (մագնիսառեզոնանսային հետազոտություն, գերձայնային հետազոտություն, մամոգրաֆիա, համակարգչային տոմոգրաֆիա) հղիների համար անվտանգ են համարվում, իսկ մյուսները (օրինակ՝ պոզիտրոնային էմիսիոն տոմոգրաֆիան)` ոչ։
Հղիների բուժումը հիմնականում նման է ոչ հղիների բուժմանը, սակայն ճառագայթային թերապիան խորհուրդ չի տրվում կիրառել նման կանաց դեպքում։ Եթե հիվանդությունն ախտորոշվել է հղիության վերջում, սովորաբար բուժումը հետաձգվում է մինչև ծննդաբերությունը։ Հղիների բուժման հիմնական եղանակը վիրահատականն է, և այդ շրջանում խիստ ռիսկային է համարում քիմիոթերապիան, քանի որ այն կարող է առաջացնել պտղի մահ և վիժում, հատկապես` հղիության առաջին եռամսյակում։
Ճառագայթային թերապիան կարող է նվազեցնել մոր կրծքագեղձի կողմից կաթի առաջացման ունակությունը, ինչպես նաև մեծացնեխ մաստիտների առաջացման հավանականությունը։ Բացի այդ, եթե քիմիոթերապիան կատարվում է ծննդաբերությունից հետո, շատ քիմիական նյութեր կարող են կաթի միջոցով անցնել երեխայի օրգանիզմ՝ վնասելով վերջինիս։
Կրծքագեղձի բուժումից կենդանի մնացածների մոտ կարող է վախի զգացում առաջանալ հաջորդ հղիության ժամանակ հիվանդության կրկնության նկատմամբ։ Դրան հակառակ, կան մարդիկ, որոնք հավատով են լցվում հաջորդ հղիության նկատմամբ։
Հորմոններ
Հղիության կանխարգելում
Կրծքագեղձի քաղցկեղով բուժվածների մոտ հղիության կանխարգելման համար գերադասելի են ոչ հորմոնային մեթոդները։ Պրոգեստերոնի վրա հիմնված մեթոդները հնարավոր է, մեծացնեն կրկին հիվանդանալու ռիսկը, չնայած քիչ ուսումնասիրությունների պատճառով սրա մասին կարծիքները դեռ հստակեցված չեն։ Այնուամենայնիվ, այս մեթոդը կարելի է օգտագործել, եթե ակնկալվում է, որ արդյունքը կգերազանցի հիվանդության առաջացման ռիսկին։
Դաշտանադադարի հորմոնային կարգավորում
Կրծքագեղձի քաղցկեղով բուժվածների համար խորհուրդ է տրվում առաջին հերթին կիրառել ոչ հորմոնային մեթոդներ, օրինակ՝ բիսֆոսֆոնատ, կամ էստրոգենային ընկալիչների ընտրողական մոդուլյատորներ՝ օստեոպորոզի դեպքում կամ հեշտոցային էստրոգեններ՝ տեղային ախտանշանների դեպքում։ Կրծքագեղձի քաղցկեղից հետո հորմոնային փոխարինման թերապիայի ուսումնասիրությունները հուսադրող են։ Եթե կրծքագեղձի քաղցկեղից հետո հորմոնային փոխարինումն անհրաժեշտ է, անվտանգ է համարվում միայն էստրոգեններով թերապիան կամ էստրոգենների և պրոգեստերոնով ներարգանդային պարույրի համատեղ կիրառումը։
Հետազոտություն
Կրծքագեղձի քաղցկեղի ուղղությամբ հետազոտությունները հիմնականում ուղղված են թիրախային թերապիային և քաղցկեղի նկատմամբ վակցինաների հայտնաբերմանը։
Կրծքագեղձի քաղցկեղի ուղղությամբ կատարված հետազոտությունների արդյունքները քննարկվում են տարբեր գիտական հանդիպումներում, օրինակ՝ Կլինիկական օնկոլոգիայի ամերիկյան կազմակերպությունում, Սան Անտոնիոյի կրծքագեղձի քաղցկեղի համաժողովում, Շվեյցարիայում կազմակերպված Սբ. Գալլենի օնկոլոգիական համաժողովում և այլ հարթույթներում։ Քննարկման արդյունքների հիման վրա մշակվում են հատուկ ուղեցույցներ՝ կրծքագեղձի քաղցկեղին առնչվող տարբեր գործընթացների վերաբերյալ։
Ֆենռետինիդը ռետինոիդ է, որն, ըստ որոշ տվյալների, նվազեցնում է կրծքագեղձի քաղցկեղի առաջացման ռիսկը։ Ռետինոիդները դեղեր են՝ հիմնված A վիտամինի վրա։
Կրիոաբլացիա
2014 թվականից ուսումնասիրվում է կրիոաբլացիայի (cryoablation) արդյունավետությունը փոքր չափի քաղցկեղի դեպքում։ Փորձերը վկայում են, որ այն կարող է արդյունավետ լինել 2 սմ-ից փոքր չափի ուռուցքի դեպքում։ Այն կարող է կիրառվել նաև այն դեպքերում, երբ վիրահատական միջամտությունն անհնարին է։
Մոլեկուլային մարկերներ
Տրանսկրիպցիայի գործոններ
NFAT (T բջիջների ակտիվացման բջջային գործոն, Nuclear factor of activated T-cells) տրանսկրիպցիայի գործոնները ներգրավված են կրծքագեղձի քաղցկեղի տարբեր, գերազանցապես՝ մետաստազների առաջացումը պայմանավորող բջիջների շարժունակության գործընթացներում։ Իսկապես, NFAT1 (NFATC2) և NFAT5 գործոնները կրծքագեղձի կարցինոմայի դեպքում նպաստող են բջիջների միգրացիային, իսկ NFAT3-ը (NFATc4) ճնշիչ ազդեցություն ունի բջիջների շարժունակության վրա։ NFAT1-ը կարգավորում է TWEAKR-ի և սրա լիգանդների էքսպրեսիան լիպոկալին 2-ի հետ, ինչը մեծացնում է բջիջների ախտահարման աստիճանը քաղցկեղի ժամանակ։ NFAT3-ն արգելակում է լիպոկալին 2-ի էքսպրեսիան՝ թուլացնելով բջիջների ախտահարումը։
Նյութափոխանակային մարկերներ
Կլինիկայում կրծքագեղձի քաղցկեղի նյութափոխանակային ամենաարդյունավետ մարկերներն են էստրոգենային և պրոգեստերոնային ընկալիչները որոնք կիրառվում են հորմոնային թերապիայի նկատմամբ պատասխանի կանխման նպատակով։ Կրծքագեղձի քաղցկեղի նոր մարկերներ են BRCA1 և BRCA2-ը, որոնք կիրառվում են այս հիվանդության նկատմամբ ռիսկի բացահայտման նպատակով։ HER-2-ը և SCD1-ը կիրառվում են թերապևտիկ բուժման սխեմայի որոշման, իսկ արյան պլազմինոգենն ակտիվացնող ուրոկինազան (PA1-1 և SCD1)` կանխագուշակման գնահատման համար։
Ծանոթագրություններ
Արտաքին հղումներ
- Կրծքագեղձի քաղցկեղ
- BRCA մուտացիան կրծքագեղձի քաղցկեղի ժամանակ
- Առողջ կրծքագեղձ նախագիծ
- Կրծքագեղձի քաղցկեղի մասին Մեդեքսում
| Այս հոդվածն ընտրվել է Հայերեն Վիքիպեդիայի օրվա հոդված: |
This article uses material from the Wikipedia Հայերեն article Կրծքագեղձի քաղցկեղ, which is released under the Creative Commons Attribution-ShareAlike 3.0 license ("CC BY-SA 3.0"); additional terms may apply (view authors). Բովանդակությունը թողարկված է CC BY-SA 4.0 թույլատրագրով, եթե այլ բան նշված չէ։ Images, videos and audio are available under their respective licenses.
®Wikipedia is a registered trademark of the Wiki Foundation, Inc. Wiki Հայերեն (DUHOCTRUNGQUOC.VN) is an independent company and has no affiliation with Wiki Foundation.