โรคกรดไหลย้อน
โรคกรดไหลย้อน หรือ โรคการไหลย้อนจากกระเพาะอาหารมาหลอดอาหาร (อังกฤษ: gastroesophageal reflux disease, GERD) เป็นภาวะระยะยาว (เช่น มีอาการมากกว่า 2 ครั้งต่ออาทิตย์เป็นเวลาหลายอาทิตย์) ที่สิ่งซึ่งอยู่ในกระเพาะอาหารไหลย้อนเข้าไปในหลอดอาหารซึ่งทนต่อกรดและเอนไซม์ย่อยอาหารได้แค่ระดับหนึ่ง แล้วทำให้เกิดอาการต่าง ๆ หรือนำไปสู่ภาวะแทรกซ้อนอื่น ๆ อาการรวมทั้งเรอเปรี้ยวเรอขม คือได้รสกรดหรือรสขมที่ใกล้ ๆ คอ แสบร้อนกลางอก/ยอดอก ปวดหน้าอก ลมหายใจเหม็น อาเจียน หายใจมีปัญหาเช่นหายใจไม่ออกเวลานอนหรือเจ็บคอ และฟันกร่อน อาการอาจแย่ลงจนเกิดภาวะแทรกซ้อนรวมทั้งหลอดอาหารอักเสบ หลอดอาหารตีบ และเกิดเยื่อบุผิวเสี่ยงมะเร็งในหลอดอาหาร ซึ่งอย่างสุดท้ายพิจารณาว่า เป็นการเปลี่ยนแปลงของเซลล์เยื่อบุหลอดอาหารก่อนจะเป็นมะเร็ง แล้วอาจกลายเป็นมะเร็งชนิดต่อมซึ่งบ่อยมากทำให้เสียชีวิต
| โรคกรดไหลย้อน (gastroesophageal reflux disease) | |
|---|---|
| ชื่ออื่น | โรคการไหลย้อนจากกระเพาะอาหารมาหลอดอาหาร, gastro-oesophageal reflux disease (GORD), gastric reflux disease, acid reflux disease, reflux, gastroesophageal reflux |
 | |
| ภาพเอกซ์เรย์โดยความเปรียบต่าง (radiocontrast) แสดงกระเพาะอาหารซึ่งเลื่อนเข้าไปในช่องกลางของหน้าอกซึ่งเป็นปัจจัยเสี่ยงก่อโรคนี้ | |
| การออกเสียง | |
| สาขาวิชา | วิทยาทางเดินอาหาร |
| อาการ | ได้รสกรด แสบร้อนกลางอก เจ็บหน้าอก ลมหายใจเหม็น หายใจมีปัญหา |
| ภาวะแทรกซ้อน | หลอดอาหารอักเสบ หลอดอาหารตีบ มีเยื่อบุผิวเสี่ยงมะเร็งในหลอดอาหาร ปัญหาการหายใจ |
| ระยะดำเนินโรค | ระยะยาว |
| สาเหตุ | หูรูดหลอดอาหารด้านล่างปิดได้ไม่ดี |
| ปัจจัยเสี่ยง | โรคอ้วน ตั้งครรภ์ สูบบุหรี่ ได้รับควันบุหรี่เป็นประจำ กระเพาะอาหารเลื่อนผ่านกะบังลม ยาบางอย่าง |
| วิธีวินิจฉัย | การส่องกล้องตรวจทางเดินอาหารส่วนบน การวัดความเป็นกรดด่างในหลอดอาหาร การกลืนแป้งถ่ายภาพรังสี การวัดการบีบตัวของหลอดอาหาร |
| โรคอื่นที่คล้ายกัน | แผลเปื่อยเพปติก มะเร็งหลอดอาหาร หลอดอาหารกระตุก อาการปวดเค้นหัวใจ |
| การรักษา | เปลี่ยนอาหารและพฤติกรรม ยา ผ่าตัด |
| ยา | ยาลดกรด ยาต้านตัวรับเอช2 ยายับยั้งการหลั่งกรด, ยาเพิ่มการบีบตัวของลำไส้เล็ก (prokinetics) |
| ความชุก | 7.4% (ไทย), <5% (เอเชีย), ~15% (ประเทศตะวันตก) |
ปัจจัยเสี่ยงรวมทั้งโรคอ้วน การตั้งครรภ์ การสูบบุหรี่ การได้รับควันบุหรี่เป็นประจำ กระเพาะอาหารเลื่อนผ่านกะบังลม (hiatus hernia) และการใช้ยาบางประเภท ยาที่อาจมีบทบาทรวมทั้งสารต้านฮิสตามีน (เช่น ยาแก้แพ้ ยาลดน้ำมูก) แคลเซียมแชนแนลบล็อกเกอร์ ยาแก้ซึมเศร้า และยานอนหลับ โรคมีเหตุจากหูรูดหลอดอาหารด้านล่าง (ส่วนต่อระหว่างกระเพาะอาหารและหลอดอาหาร) ปิดได้ไม่ดี คือคลายตัวบ่อยเกิน การวินิจฉัยสำหรับคนไข้ที่ไม่ดีขึ้นด้วยการตรวจรักษาปกติ อาจรวมการส่องกล้องตรวจทางเดินอาหารส่วนบน การกลืนแป้งถ่ายภาพรังสี และการวัดความเป็นกรดด่างในหลอดอาหาร
โรคที่ไม่ได้รักษาดูแล สามารถทำความเสียหายต่อหลอดอาหารอย่างถาวร การรักษาปกติคือให้เปลี่ยนอาหารพร้อมพฤติกรรม การใช้ยา หรือบางครั้งการผ่าตัด การเปลี่ยนพฤติกรรมอาจรวมไม่นอนในระยะ 2-3 ชม. หลังทานอาหาร, ลดน้ำหนัก, เลี่ยงอาหารบางประเภท, เลิกสูบบุหรี่และหลีกเลี่ยงควันบุหรี่ ยารวมทั้งยาลดกรด ยาต้านตัวรับเอช2 ยายับยั้งการหลั่งกรด (PPI) และยาเพิ่มการบีบตัวของลำไส้เล็ก (prokinetics) การผ่าตัดอาจเป็นทางเลือกสำหรับคนไข้ที่รักษาด้วยวิธีอื่น ๆ ไม่หาย
ประชากรประมาณ 7.4% ในประเทศไทยเป็นโรคนี้ ในเอเชีย อาจมีประชากรน้อยกว่า 5% ที่มีโรค แต่ในโลกตะวันตก ประชากรถึงระหว่าง 10-20% อาจมีโรคนี้ ถึงกระนั้น การมีกรดไหลย้อนธรรมดา (GER) เป็นบางครั้งบางคราว (คือมีอาการ 2 ครั้งหรือน้อยกว่าต่ออาทิตย์) โดยไม่มีอาการหรือภาวะแทรกซ้อนที่สำคัญ ก็เป็นเรื่องสามัญกว่า โรคแม้จะไม่ร้ายแรงเหมือนกับโรคมะเร็งหรือโรคหัวใจ แต่ก็ทำให้ผู้ป่วยทุกข์ทรมาน ลดคุณภาพชีวิตอย่างมากทั้งในด้านร่างกายและจิตใจและลดประสิทธิภาพการทำงาน รายละเอียดของอาการนี้ได้กล่าวถึงเป็นครั้งแรกในปี 1935 โดยแพทย์โรคทางเดินอาหารชาวอเมริกัน แต่อาการแบบคลาสสิกก็กล่าวถึงตั้งแต่ปี 1925 แล้ว
อาการ
--- รศ.นพ.อุดม คชินทร (หัวหน้าภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์ศิริราชพยาบาล) ให้สัมภาษณ์เมื่อปี 2552
| รูปแบบ | อาการ |
|---|---|
| ตรงแบบ/คลาสสิก | เรอเปรี้ยว แสบร้อนกลางอก |
| นอกแบบ | จุก-แน่น-อึดอัด-เจ็บที่ยอดอก/ใต้ลิ้นปี่ อาหารไม่ย่อย คลื่นไส้ ท้องอืด ท้องเฟ้อ เรอ |
| อาการนอกเหนือหลอดอาหาร | ไอเรื้อรัง หลอดลมหดเกร็ง หายใจเสียงหวีด เสียงแหบ เจ็บคอ หอบหืด กล่องเสียงอักเสบ ฟันกร่อน |
ผู้ใหญ่
อาการสามัญที่สุดของโรคก็คือเรอเปรี้ยว เรอขม (คือรู้สึกถึงรสขมของน้ำดี รสเปรี้ยวของกรด ในปากหรือลำคอ) และแสบร้อนกลางอก (เนื่องจากกรดไปทำให้หลอดอาหารอักเสบ) ส่วนอาการที่สามัญน้อยกว่ารวมทั้งอาการกลืนเจ็บ เจ็บคอ น้ำลายมาก คลื่นไส้ เจ็บปวดหน้าอก จุกแน่นบริเวณหน้าอก ลมหายใจเหม็น อาเจียน ฟันกร่อน โรคนี้บางครั้งทำหลอดอาหารให้เสียหายโดยอาจเกิดดังต่อไปนี้
- Reflux esophagitis (หลอดอาหารอักเสบเหตุกรดไหลย้อน) - เป็นการอักเสบของเยื่อบุหลอดอาหาร (esophageal epithelium) ซึ่งอาจทำให้เป็นแผลเปื่อยที่ส่วนเชื่อมระหว่างกระเพาะและหลอดอาหาร ผู้ใหญ่ที่มีหลอดอาหารอักเสบเรื้อรังเป็นเวลาหลายปีมีโอกาสสูงที่หลอดอาหารจะเปลี่ยนเป็นมีเนื้อเยื่อเสี่ยงมะเร็ง
- Esophageal stricture (หลอดอาหารตีบ) - เป็นการตีบของหลอดอาหารที่คงยืนเนื่องจากการอักเสบเหตุกรดไหลย้อน ซึ่งทำให้มีปัญหาในการกลืน
- เยื่อบุผิวเสี่ยงมะเร็งในหลอดอาหารคือ Barrett's esophagus - เป็นการเปลี่ยนแปลงผิดปกติ (metaplasia) ในเซลล์ที่ส่วนล่างของหลอดอาหาร คือเยื่อบุหลอดอาหารแบบ stratified squamous epithelium จะแทนที่ด้วย simple columnar epithelium ซึ่งบางครั้งกลายเป็นมะเร็งชนิดต่อมที่หลอดอาหาร
- Esophageal adenocarcinoma (มะเร็งชนิดต่อมที่หลอดอาหาร) - เป็นมะเร็งชนิดหนึ่งซึ่งบ่อยมากทำให้เสียชีวิต
โรคสามารถทำให้มีปัญหาเกี่ยวกับการหายใจ เพราะกรดอาจเข้าไปในคอและปอด รวมทั้ง
- โรคหืด เป็นโรคระยะยาวในปอดที่ทำให้ไวเป็นพิเศษต่อสิ่งที่แพ้
- แน่นหน้าอก หรือมีน้ำในปอด
- ไอแห้ง ๆ เป็นระยะนาน หรือคอเจ็บ
- เสียงแหบ
- กล่องเสียงอักเสบ (laryngitis) ทำให้เสียงแย่ลง
- ปอดบวม คือเชื้อที่ปอดข้างหนึ่งหรือทั้งสอง โดยเป็นใหม่บ่อย ๆ
- หายใจเป็นเสียงหวีด
นักวิจัยบางพวกได้เสนอว่า การติดเชื้อที่หูซึ่งเป็นซ้ำ ๆ และภาวะเกิดผังผืดที่ปอดซึ่งไม่ทราบสาเหตุ (idiopathic pulmonary fibrosis) อาจมีความสัมพันธ์ในบางกรณีกับโรค แต่ก็ยังไม่สามารถแสดงความเป็นเหตุผล[ไม่อยู่ในแหล่งอ้างอิง] โรคดูจะไม่สัมพันธ์กับโพรงอากาศอักเสบเรื้อรัง (chronic sinusitis)
อาการและผลต่อชีวิต (เอเชีย)
งาน "The Asian Burning Desires Survey" ได้สำรวจผู้ป่วยโรคกรดไหลย้อน 1,020 คน ในประเทศเอเชีย 7 ประเทศ คือ จีน ฮ่องกง อินโดนีเซีย เกาหลีใต้ ฟิลิปปินส์ ไต้หวัน และไทย เรื่องผลกระทบต่อการทำงานและชีวิต แล้วได้พบว่า
- 65% ของผู้ป่วยรวมที่ไปพบแพทย์ไม่รู้ว่า ตนกำลังป่วยเป็นโรคนี้
- 75% มีอาการเรอเปรี้ยวและแสบร้อนกลางอก
- 60% รู้สึกไม่สบาย เลี่ยงน้ำและอาหาร เหนื่อย และกังวลเรื่องโรค
- 50% ตื่นขึ้น 1-2 ครั้งต่อเดือนเพราะอาการของโรค
เด็ก
โรคอาจรู้ได้ยากในทารกและเด็ก เพราะไม่สามารถบอกว่ารู้สึกอย่างไรโดยผู้ใหญ่ต้องสังเกตอาการเอาเอง อาการอาจต่างจากของผู้ใหญ่โดยทั่ว ๆ ไป โรคในเด็กอาจทำให้อาเจียนบ่อย ๆ การขากออกโดยไม่ตั้งใจ ไอ และปัญหาการหายใจอื่น ๆ เช่น เสียงหายใจหวีด โดยอาการอื่น ๆ รวมทั้งการร้องไห้แบบปลอบไม่ได้ ปฏิเสธอาหาร ร้องไห้เรียกร้องอาหารแต่แล้วก็เอาขวดนมออก แล้วร้องขออีก น้ำหนักไม่สมวัย ลมหายใจเหม็น และเรอ ก็สามัญด้วยเหมือนกัน เด็กอาจมีอาการเดียวหรือหลายอย่าง ไม่มีอาการไหนที่เหมือนกันในเด็กทุกคนที่เป็นโรค
ในสหรัฐอเมริกาแต่ละปี ทารกเกิดใหม่ถึง 35% อาจมีปัญหากรดไหลย้อนในช่วง 2-3 เดือนแรก ทฤษฎีหนึ่งคือ "fourth trimester theory" (ทฤษฎีไตรมาสที่สี่) ซึ่งให้ข้อสังเกตว่า สัตว์โดยมากเกิดมาเคลื่อนไหวไปมาได้ทันที ส่วนมนุษย์ค่อนข้างจะช่วยตนเองไม่ได้เมื่อเกิด ซึ่งแสดงว่า อาจเคยอยู่ในครรภ์เป็นไตรมาสที่สี่ แต่ต่อมาเกิดความกดดันทางวิวัฒนาการให้มีศีรษะและสมองที่ใหญ่ขึ้นโดยก็ยังต้องลอดช่องคลอดออกมาได้ จึงต้องเกิดก่อนและทำให้ระบบย่อยอาหารยังไม่พัฒนาขึ้นเต็มที่[ต้องการอ้างอิง] เด็กโดยมากจะเลิกมีปัญหานี้ภายในปีแรก แต่ก็มีจำนวนหนึ่งซึ่งน้อยแต่ยังสำคัญ ผู้จะยังมีปัญหานี้อยู่ โดยจริงเป็นพิเศษสำหรับครอบครัวที่มีประวัติโรคนี้[ต้องการอ้างอิง]
Barrett's esophagus
Barrett's esophagus หมายถึงการเปลี่ยนแปลงผิดปกติ (metaplasia) ในเซลล์บุเยื่อที่ส่วนล่างของหลอดอาหาร คือเยื่อบุหลอดอาหารแบบ stratified squamous epithelium จะแทนที่ด้วย simple columnar epithelium ซึ่งประกอบด้วย goblet cell (ซึ่งปกติพบในส่วนล่างของทางเดินอาหาร) ความสำคัญทางการแพทย์ของอาการนี้ก็คือ สัมพันธ์อย่างมีกำลังกับมะเร็งชนิดต่อมที่หลอดอาหาร (esophageal adenocarcinoma) ซึ่งบ่อยมากทำให้เสียชีวิต
โรคกรดไหลย้อนอาจแย่ลงจนกลายเป็น Barrett's esophagus ซึ่งก็เป็นอาการเริ่มต้นก่อนจะเป็นมะเร็งหลอดอาหาร ความเสี่ยงการแย่ลงจากการเปลี่ยนแปลงผิดปกติ (metaplasia) ไปเป็นการเจริญผิดปกติ (dysplasia) ยังไม่ชัดเจน แต่ประเมินอยู่ที่ 20% เนื่องจากการแสบร้อนกลางหน้าอกเรื้อรังอาจแย่ลงจนเป็น Barrett's esophagus จึงแนะนำให้ส่องกล้องตรวจทางเดินอาหารส่วนบน ทุก ๆ 5 ปีสำหรับผู้แสบร้อนกลางอกเรื้อรังหรือคนไข้โรคนี้แบบเรื้อรังที่ทานยาเป็นประจำ

เหตุ
โรคนี้มีเหตุจากการทำงานบกพร่องของหูรูดหลอดอาหารส่วนล่าง (LES) ที่คลายตัวเมื่อมันไม่ควร ในคนปกติ ตรงมุมที่หลอดอาหารส่งเข้าไปในกระเพาะอาหาร (Angle of His) จะมีหูรูดที่ป้องกันของในกระเพาะอาหารรวมทั้งเอนไซม์ต่าง ๆ และกรดกระเพาะอาหารเป็นต้น ไม่ให้ไหลกลับเข้าไปในหลอดอาหารซึ่งสามารถทำให้มันแสบร้อนและอักเสบ
ปัจจัยที่อาจมีบทบาทต่อโรครวมทั้ง
- โรคอ้วน - ดัชนีมวลกายที่เพิ่มขึ้นสัมพันธ์กับโรคที่รุนแรงขึ้น งานศึกษาคนไข้ที่มีอาการโรค 2,000 คนพบว่า 13% ของการเปลี่ยนแปลงการไหลย้อนของกรดสามารถสัมพันธ์กับการเพิ่มดัชนีมวลกายได้
- การตั้งครรภ์ทำให้มีความดันในท้องเพิ่ม
- การสูบบุหรี่หรือได้รับควันบุหรี่เป็นประจำ
- การใช้ยาต่าง ๆ เช่น ยารักษารักษาโรคหืด แคลเซียมแชนแนลบล็อกเกอร์ สารต้านฮิสตามีน ยาแก้ปวด ยานอนหลับ ยาแก้ซึมเศร้า
- กระเพาะอาหารเลื่อนผ่านกะบังลม ซึ่งเพิ่มโอกาสเสี่ยงโรคเนื่องจากปัจจัยทางกายภาพและการบีบตัว (motility) เช่น ลดความแข็งแรงของหูรูด
- Zollinger-Ellison syndrome - เป็นเหตุเพิ่มกรดในกระเพาะอาหารเนื่องจากการเพิ่มผลิตฮอร์โมนชนิดเพปไทด์คือ gastrin
- แคลเซียมในเลือดสูง (hypercalcemia) สามารถเพิ่มการผลิตฮอร์โมนชนิดเพปไทด์คือ gastrin ซึ่งเพิ่มกรดในกระเพาะอาหาร
- โรคหนังแข็ง (ทั้ง scleroderma และ systemic sclerosis) อาจมีอาการเป็นหลอดอาหารบีบตัวผิดปกติ
- อวัยวะภายในย้อย (visceroptosis, Glénard syndrome) ซึ่งกระเพาะอาหารได้ย้อยลงในท้อง ทำให้การบีบตัวและการหลั่งกรดของกระเพาะผิดปกติ
โรคพบว่าสัมพันธ์กับปัญหาการหายใจและปัญหาที่กล่องเสียง เช่น กล่องเสียงอักเสบ (laryngitis) ไอเรื้อรัง ภาวะเกิดผังผืดที่ปอด (pulmonary fibrosis) เจ็บหู และโรคหืด แม้เมื่อโรคนี้อาจยังไม่ปรากฏอาการที่ชัดเจนทางคลินิก อาการปรากฏที่ไม่ทั่วไปของโรคเช่นนี้เรียกว่า กรดไหลย้อนขึ้นกล่องเสียงและคอหอย (laryngopharyngeal reflux, LPR) หรือโรคกรดไหลย้อนนอกหลอดอาหาร (extraesophageal reflux disease, EERD)
ปัจจัยที่ได้สัมพันธ์กับโรคแต่ยังสรุปไม่ได้รวมทั้ง
- การหยุดหายใจขณะหลับเหตุอุดกั้น (OSA)
- นิ่วน้ำดี (gallstone) ซึ่งสามารถขัดการไหลของน้ำดีเข้าไปในลำไส้เล็กส่วนต้น ซึ่งมีผลต่อสมรรถภาพทำกรดกระเพาะอาหารให้เป็นกลาง
งานทบทวนวรรณกรรมปี 1999 พบว่า โดยเฉลี่ยแล้ว คนไข้โรคนี้ 40% ติดเชื้อ H. pylori ด้วย แต่การกำจัดเชื้อกลับทำให้หลั่งกรดเพิ่มขึ้น ซึ่งสร้างคำถามว่า คนไข้ที่ติดเชื้อต่างจากที่ไม่มีเชื้ออย่างไร งานศึกษาแบบอำพรางสองทางปี 2004 ไม่พบความแตกต่างที่สำคัญทางคลินิกระหว่างคนไข้สองพวกนี้ ไม่ว่าจะเป็นความรุนแรงของโรคที่วัดโดยเป็นอัตวิสัยหรือโดยปรวิสัย
- ดื่มแอลกอฮอล์
- ทานอาหารรสจัด เร่งรีบเกินไป อิ่มเกินไป
- ความเครียด
- ทานอาหารรสจัด เร่งรีบเกินไป อิ่มเกินไป ก็สามารถก่อให้เกิดกรดไหลย้อน[ลิงก์เสีย]ได้
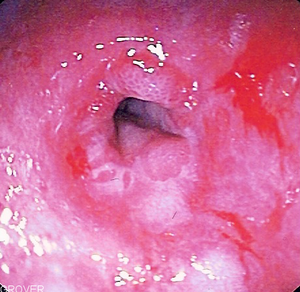
การวินิจฉัย
| การตรวจรักษา | อาการบ่งใช้ |
|---|---|
| ลองรักษาด้วย PPI | อาการคลาสสิกโดยไม่มีอาการอื่น ๆ ซึ่งน่าเป็นห่วง |
| วัดความเป็นกรดด่างในหลอดอาหาร | การรักษาด้วยยาไม่ทำอาการให้ดีและสงสัยว่าเป็นโรคนี้จริง ๆ หรือไม่ หรือเพื่อประเมินว่ามีแผลในหลอดอาหารเหตุกรดก่อนการผ่าตัดหรือไม่ |
| ส่องกล้อง | อาการน่าเป็นห่วงเช่นกลืนลำบาก, คนไข้ไม่ตอบสนองต่อ PPI, เสี่ยงสูงต่อภาวะเยื่อบุผิวเสี่ยงมะเร็งในหลอดอาหารคือ Barrett's esophagus |
| กลืนแป้งถ่ายภาพรังสี | เพื่อประเมินการกลืนลำบาก นอกเหนือจากนี้ไม่แนะนำเพื่อประเมินโรคนี้ |
| วัดการบีบตัวของหลอดอาหาร | ก่อนผ่าตัดเพื่อยืนยันว่าไม่ใช่อาการไม่บีบตัวของหลอดอาหาร (เช่นมีโรค กล้ามเนื้อเรียบไม่คลาย โรคหนังแข็ง) นอกเหนือจากนี้ไม่แนะนำเพื่อประเมินโรคนี้ |
แพทย์มักวินิจฉัยว่าเป็นโรคนี้เมื่อมีอาการแบบคลาสสิก คือเรอเปรี้ยวและแสบร้อนกลางหน้าอก ซึ่งเมื่อไม่มีอาการที่น่าเป็นห่วงอื่น ๆ ก็อาจเริ่มทดลองรักษาด้วยยาได้เลย และถ้าอาการดีขึ้นภายในสองอาทิตย์ก็สันนิษฐานได้ว่ามีโรคนี้ แต่คนไข้ที่ไม่ปรากฏอาการก็อาจมีโรคได้ โดยการวินิจฉัยจะต้องให้มีทั้งอาการ/ภาวะแทรกซ้อนบวกกับการไหลย้อนของสิ่งที่อยู่ในกระเพาะ ถ้าคนไข้ไม่ดีขึ้นเมื่อทานยาและเปลี่ยนอาหารพร้อมพฤติกรรมแล้ว อาจจะต้องตรวจเพิ่มขึ้น โดยอาจส่งไปหาแพทย์เฉพาะทาง เช่น แพทย์โรคทางเดินอาหาร
การตรวจวิธีอื่น ๆ รวมการส่องกล้องตรวจทางเดินอาหารส่วนบน (EGD) แต่อาจระบุโรคได้เพียงแค่ 10-30% เท่านั้น การวัดความเป็นกรดด่างในหลอดอาหารในชีวิตปกติ อาจมีประโยชน์สำหรับคนไข้ที่ไม่ดีขึ้นหลังให้ยายายับยั้งการหลั่งกรด (PPI) แต่ไม่จำเป็นสำหรับคนไข้ที่เห็นว่ามีเยื่อบุผิวเสี่ยงมะเร็งในหลอดอาหารคือ Barrett's esophagus ไม่ควรใช้ภาพเอกซ์เรย์ที่ให้คนไข้กลืนแบเรียม (แป้ง) เพื่อการวินิจฉัย เพราะไม่สามารถแสดงโรค ส่วนการวัดการบีบตัวของหลอดอาหาร แนะนำให้ใช้ก่อนผ่าตัดเท่านั้นและไม่แนะนำให้ใช้เพื่อวินิจฉัย และการตรวจสอบการติดเชื้อ H. pylori ปกติก็ไม่จำเป็น
การลองรักษาด้วยยา
สำหรับคนไข้ที่ปรากฏอาการคลาสสิกของโรคคือแสบร้อนกลางอก และ/หรือเรอเปรี้ยว ที่ไม่มีอาการน่าเป็นห่วงอื่น ๆ วิธีการหนึ่งเพื่อวินิจฉัยโรคก็คือการให้ยายับยั้งการหลั่งกรด (PPI) ในระยะสั้น ๆ (เช่น 2 อาทิตย์) ถ้าอาการดีขึ้นก็อาจวินิจฉัยได้ว่ามีโรค แต่ถ้าไม่ดีขึ้น แพทย์อาจจะต้องตรวจเพิ่มเพื่อยืนยันการมีโรคนี้ และเพื่อประเมินว่ามีโรคอื่นหรือไม่ อนึ่ง อาการโรคนอกแบบหรือคนไข้ที่เจ็บหน้าอกเป็นอาการหลักซึ่งไม่เกี่ยวกับหัวใจ ก็ยังอาจต้องพิจารณาตรวจด้วยวิธีอื่นก่อนจะใช้วิธีการนี้ คนไข้แม้รับยา PPI ขนาดสูงก็ยังอาจพบลักษณะการถูกกรดในหลอดอาหารเมื่อวัดความเป็นกรดด่าง ซึ่งอาจเป็นเพราะไม่ทานยาตามแพทย์สั่งหรือเพราะไม่ตอบสนองต่อยา
วิธีนี้ยังช่วยพยากรณ์ผลการเฝ้าสังเกตความเป็นกรดด่างที่ผิดปกติภายใน 24 ชม. ในบรรดาคนไข้ที่มีอาการซึ่งอาจแสดงถึงโรค
การส่องกล้อง
การส่องกล้องตรวจทางเดินอาหารส่วนบน (Esophagogastroduodenoscopy, gastroscopy เป็นต้น) เป็นวิธีการตรวจที่ใช้กล้องส่องต่อเส้นใยนำแสงซึ่งยืดหยุ่นได้ เพื่อดูตั้งแต่ส่วนบนของทางเดินอาหารจนไปถึงลำไส้เล็ก เป็นวิธีการที่ไม่ต้องผ่าตัดและใช้เวลาไม่มากเพื่อฟื้นตัว (ยกเว้นถ้าใช้ยาสลบหรือยาชา) แต่คอเจ็บก็สามัญด้วยเหมือนกัน
วิธีนี้ไม่จำเป็นต้องทำถ้าคนไข้มีอาการคลาสสิกและตอบสนองต่อการรักษา เพราะการส่องกล้องจะวินิจฉัยโรคได้เพียง 10-30% เท่านั้น แต่แนะนำให้ใช้สำหรับผู้ที่ทานยาแล้วไม่ดีขึ้น หรือมีอาการน่าเป็นห่วงอื่น ๆ รวมทั้งการกลืนลำบาก (dysphagia) โลหิตจาง เลือดในอุจจาระ (โดยตรวจด้วยสารเคมี) หายใจเป็นเสียงหวีด น้ำหนักลด หรือเสียงเปลี่ยน แพทย์บางพวกเสนอให้ส่องกล้องดูครั้งหนึ่งในชีวิตหรือทุก ๆ 5-10 ปีสำหรับคนไข้โรคนี้ที่เป็นระยะยาว เพื่อประเมินว่ามีการเจริญผิดปกติ (dysplasia) หรือเยื่อบุผิวเสี่ยงมะเร็งในหลอดอาหารคือ Barrett's esophagus หรือไม่
ถ้าแพทย์ให้ทานยาเต็มอัตราแล้วแต่ยังไม่หาย แพทย์อาจส่องกล้องเพื่อตรวจเพิ่ม ซึ่งสามารถแสดงอาการผิดปกติต่าง ๆ ในคนไข้ที่รักษาด้วยยาไม่ดีขึ้นประมาณ 10% เป็นความผิดปกติเช่นของหลอดอาหารอักเสบแบบมีแผลที่คงยืน หลอดอาหารอักเสบแบบชอบอีโอซิโนฟิล (eosinophilic esophagitis) และ Barrett's esophagus โดยการพบการอักเสบจะช่วยยืนยันวินิจฉัยโรคนี้และแสดงว่า คนไข้ไม่ทานยาตามสั่งหรือยาล้มเหลวในการรักษา แต่กรดที่ไหลย้อนก็อาจไม่ก่อแผลในหลอดอาหาร เป็นแบบโรคที่เรียกว่า โรคกรดไหลย้อนที่ไม่ก่อแผลในหลอดอาหาร (non-erosive reflux disease, NERD) ทำให้โดยมากคนไข้จะไม่มีความผิดปกติในหลอดอาหาร และอาจจำเป็นต้องตรวจวัดความเป็นกรดด่างในหลอดอาหารต่อไป
วิธีนี้มีข้อจำกัด ยกตัวอย่างเช่น ถ้าพบหลอดอาหารอักเสบหรือเยื่อบุผิวเสี่ยงมะเร็งในหลอดอาหารคือ Barrett's esophagus นี่เท่ากับยืนยันวินิจฉัยโรคนี้อย่างเฉพาะเจาะจง แต่การมีหลอดอาหารปกติก็ไม่ได้กันว่าไม่มีโรคนี้ คนไข้โรคนี้โดยมากจะไม่มีอะไรผิดปกติที่เห็นได้ผ่านกล้อง ดังนั้น จึงจะใช้ต่อเมื่อมีอาการแทรกซ้อนอื่น ๆ หรือเพื่อประเมินโรคอื่น หรือเพื่อการติดตั้งแคปซูลตรวจความเป็นกรดด่างแบบไร้สาย คนไข้ที่มีปัจจัยเสี่ยงหลายอย่างต่อมะเร็งชนิดต่อมที่หลอดอาหาร (esophageal adenocarcinoma) (รวมทั้งอายุมากกว่า 50 เป็นชาย เป็นโรคนี้แบบเรื้อรัง กระเพาะอาหารเลื่อนผ่านกะบังลม ดัชนีมวลกายสูง ไขมันสะสมที่ท้อง) และเพื่อตรวจคัดกรองว่ามี Barrett's esophagus หรือไม่
การตัดเนื้ออกตรวจ
เมื่อส่องกล้อง นอกจากจะตรวจดูหลอดอาหารแล้ว แพทย์ยังสามารถตัดเนื้อออกตรวจถ้าเห็นความเปลี่ยนแปลงผิดปกติ ส่วนตีบ หรือก้อนเนื้อ การตัดเนื้อออกตรวจอาจแสดง
- การบวมน้ำ และ basal hyperplasia ซึ่งเป็นการเปลี่ยนแปลงโดยอักเสบที่ไม่จำเพาะเจาะจง
- การอักเสบโดยเกี่ยวกับเม็ดเลือดขาว (lymphocytic inflammation) ที่ไม่จำเพาะเจาะจง
- การอักเสบแบบแต้มสีที่มีค่าพีเอชเป็นกลางได้ (neutrophilic inflammation) ซึ่งปกติมาจากกรดไหลย้อน หรือกระเพาะอักเสบ (gastritis) เนื่องจากเชื้อ Helicobacter
- การอักเสบแบบชอบอีโอซิโนฟิล (eosinophilic inflammation) ซึ่งปกติมีเหตุจากกรดไหลย้อน การมีอีโอซิโนฟิลภายในเยื่อบุอาจระบุให้วินิจฉัยเป็นหลอดอาหารอักเสบแบบชอบอีโอซิโนฟิล (EE) ถ้าพบอีโอซิโนฟิลเป็นจำนวนมากพอ แต่ถ้ามีอีโอซิโนฟิลไม่มากในหลอดอาหารส่วนล่าง และพบลักษณะทางเนื้อเยื่ออื่น ๆ ของโรคกรดไหลย้อน (GERD) อาการก็จะเข้ากับโรคนี้มากกว่า EE
- การเปลี่ยนแปลงผิดปกติ (metaplasia) ที่ประกอบด้วย Goblet cell ซึ่งเป็นอาการของ Barrett's esophagus
- papillae ที่ยาวขึ้น
- ชั้น squamous cell ที่บางลง
- การเจริญผิดปกติ (dysplasia)
- มะเร็งเยื่อบุ (carcinoma)
การวัดความเป็นกรดด่างในหลอดอาหาร
การวัดค่าความเป็นกรดด่างและค่าอิมพีแดนซ์ในหลอดอาหาร (esophageal pH and impedance monitoring) เป็นวิธีการตรวจสอบกรดไหลย้อนที่แม่นยำที่สุด เป็นมาตรฐานในการวินิจฉัยโรคนี้ เป็นการตรวจสอบที่เป็นปรวิสัยมากที่สุดเพื่อวินิจฉัยโรคนี้ และช่วยให้เฝ้าสังเกตการตอบสนองของคนไข้ต่อการรักษาไม่ว่าจะโดยยาหรือผ่าตัดด้วย เป็นการวัดค่ากรดในหลอดอาหารเมื่อคนไข้ทำกิจกรรมชีวิตประจำวันปกติรวมทั้งทานอาหารและนอน
แพทย์จะทำการนี้เมื่อส่องกล้องตรวจทางเดินอาหารส่วนบน โดยมากเมื่อคนไข้มีสติ คือแพทย์จะส่งสายยางบาง ๆ ผ่านจมูกหรือปากไปถึงกระเพาะอาหาร แล้วก็ดึงสายขึ้นกลับมาอยู่ในหลอดอาหารแล้วเทปสายอีกปลายหนึ่งติดที่แก้ม ปลายในหลอดอาหารจะเป็นตัววัดว่า กรดย้อนขึ้นมาในหลอดอาหารเมื่อไรและเท่าไร ส่วนอีกปลายหนึ่งจะต่อเข้ากับเครื่องบันทึกที่ติดไว้นอกตัว
คนไข้จะใส่ชุดอุปกรณ์นี้เป็นเวลา 24 ชม. ซึ่งจะถอดออกเมื่อกลับไปหาแพทย์
วิธีนี้มีประโยชน์ต่อแพทย์มากที่สุดเมื่อคนไข้เก็บบันทึกว่า เมื่อไร อะไร และจำนวนแค่ไหน ที่คนไข้ได้ทานอาหารและเกิดอาการต่าง ๆ ของโรคหลังทานอาหาร ซึ่งทำให้แพทย์สามารถเห็นได้ว่า อาการโรค อาหารบางชนิด และเวลาบางเวลา สัมพันธ์กันอย่างไร วิธีนี้ยังช่วยแสดงว่า กรดไหลย้อนมีผลต่อปัญหาการหายใจด้วยหรือไม่
วิธีนี้มักใช้กับคนไข้ที่ไม่ตอบสนองต่อการรักษาด้วยยาและส่องกล้องดูแล้วแต่ไม่ปรากฏลักษณะของโรค เพื่อให้ยืนยันได้ว่ามีโรค อนึ่ง สามารถใช้สอดส่องการตอบสนองต่อยาสำหรับคนไข้ที่มีอาการคงยืน และแนะนำให้ใช้สำหรับคนไข้ที่ไม่มีหลักฐานผ่านการส่องกล้องว่ามีโรค ก่อนจะรักษาด้วยการผ่าตัดด้วย
ถ้าแพทย์ให้ทานยาเต็มอัตราแล้วยังไม่หาย และได้ส่องกล้องเพิ่มแต่ไม่พบอาการ แพทย์อาจเลือกตรวจโดยวิธีนี้เพื่อยืนยันหรือกันโรคนี้ ถ้าสามารถยืนยันความสัมพันธ์ระหว่างกรดไหลย้อนที่ผิดปกติกับอาการของโรค นีก็จะเป็นตัวบ่งความล้มเหลวของการรักษาด้วยยายับยั้งการหลั่งกรด ซึ่งอาจทำให้แพทย์พิจารณาการรักษาด้วยยาเพิ่มหรือการผ่าตัด
นอกจากการวัดแบบมีสายเช่นนี้ ปัจจุบันยังมีวิธีการวัดแบบไร้สายโดยติดแคปซูลที่หลอดอาหารซึ่งทำเมื่อแพทย์ส่องกล้องตรวจดูหลอดอาหาร
การวัดการบีบตัวของหลอดอาหาร
การวัดการบีบตัวของหลอดอาหาร (esophageal manometry, EMS) ช่วยวัดการบีบเกร็งของกล้ามเนื้อในหลอดอาหาร แพทย์อาจให้ตรวจโดยวิธีนี้ถ้าคนไข้จะผ่าตัด เพื่อกันโรคหลอดอาหารไม่บีบตัวอื่น ๆ รวมทั้งกล้ามเนื้อเรียบไม่คลาย (achalasia) และโรคหนังแข็ง (scleroderma) ซึ่งเป็นตัวแสดงว่าไม่ควรผ่าตัด หรือเพื่อช่วยกำหนดจุดวางเครื่องวัดความเป็นกรดด่าง นอกเหนือจากนี้ เป็นวิธีที่ไม่แนะนำให้ใช้เกี่ยวกับโรคนี้
พยาบาลจะพ่นยาชาที่คอหรือให้คนไข้กลั้วคอด้วยยา แพทย์จะใส่สายบาง ๆ ผ่านเข้าจมูกเข้าไปในกระเพาะอาหาร ซึ่งคนไข้จะทำการกลืนเมื่อแพทย์ค่อย ๆ ดึงสายออกมาสู่หลอดอาหาร เครื่องคอมพิวเตอร์จะบันทึกแรงบีบของกล้ามเนื้อในส่วนต่าง ๆ ของหลอดอาหาร
วิธีตรวจนี้อาจแสดงว่าอาการของโรคเนื่องกับหูรูดอ่อนแอหรือไม่ และยังสามารถใช้วินิจฉัยปัญหาหลอดอาหารอื่น ๆ ที่มีอาการคล้ายกับการแสบร้อนกลางอก
การกลืนแป้งถ่ายภาพรังสี
การกลืนแป้งถ่ายภาพรังสี (upper gastrointestinal series) หรือ upper gastrointestinal study หรือ contrast radiography of the upper gastrointestinal tract เป็นการถ่ายภาพรังสีเป็นชุดเพื่อตรวจความผิดปกติของทางเดินอาหารส่วนบน เช่น เพื่อดูรูปร่างของทางเดินอาหาร เป็นการทดสอบที่ไม่จำเป็นต้องใช้ยาชา/ยาสลบ แต่จะจำกัดการทานอาหารและดื่มน้ำ เมื่อกำลังตรวจ คนไข้จะยืนหรือนั่งหน้าเครื่องเอ็กซ์เรย์และดื่มแบเรียม (แป้ง) เพื่อให้หุ้มเยื่อบุทางเดินอาหารส่วนบน เจ้าหน้าที่จะถ่ายภาพเป็นชุด ๆ ในขณะที่แบเรียมดำเนินผ่านทางเดินอาหาร เป็นการทดสอบที่ไม่แสดงโรคกรดไหลย้อน แต่แสดงปัญหาที่เกี่ยวข้องกันอื่น ๆ เช่น กระเพาะอาหารเลื่อนผ่านกะบังลม หลอดอาหารตีบ และแผลเปื่อย (ulcer) และยังอาจบวกใช้กับการส่องกล้องเพื่อประเมินการกลืนลำบากในคนไข้หลังผ่าตัดรักษาโรคนี้
การวินิจฉัยแยกแยะโรค
เหตุอื่น ๆ ของการเจ็บปวดหน้าอก เช่น โรคหัวใจ ต้องกันออกก่อนที่จะวินิจฉัยว่าเป็นโรคนี้ได้ ยังมีโรคกรดไหลย้อนอีกชนิดซึ่งมีอาการทางการหายใจและที่กล่องเสียงซึ่งเรียกว่า กรดไหลย้อนขึ้นกล่องเสียงและคอหอย (LPR) หรือโรคกรดไหลย้อนนอกหลอดอาหาร (EERD) แต่ไม่เหมือนโรคกรดไหลย้อนธรรมดา LPR ไม่ค่อยทำให้แสบร้อนกลางหน้าอก จึงบางครั้งเรียกว่า กรดไหลย้อนเงียบ (silent reflux)
โรคที่สามารถวินิจฉัยต่างอาจแบ่งเป็น 4 กลุ่ม โดยมีโรครวมทั้ง
- ความผิดปกติที่หลอดอาหาร - แผลเปื่อยเพปติก หลอดอาหารอักเสบเหตุยา หลอดอาหารอักเสบเหตุติดเชื้อ หลอดอาหารตีบ มะเร็งหลอดอาหาร มีของแปลกปลอมติด หลอดอาหารไม่บีบเกร็ง/ไม่เคลื่อน โรคหนังแข็ง (scleroderma)
- ความผิดปกติที่กล่องเสียง - ติ่งเนื้อเมือกที่กล่องเสียง ปัญหาที่กล่องเสียง ออกเสียงลำบากเพราะกล้ามเนื้อหดเกร็ง (spasmodic dysphonia)
- การเจ็บหน้าอก - อาการปวดเค้นหัวใจ เนื้อหัวใจตายเหตุขาดเลือด (MI) หลอดอาหารกระตุกที่กระจายไปทั่ว (diffuse esophageal spasm) ภาวะสิ่งหลุดอุดหลอดเลือดในปอด (pulmonary embolism)
- การปวดท้องส่วนบน - นิ่วน้ำดี นิ่วท่อน้ำดี ตับอักเสบ ม้ามอักเสบฉับพลัน โรคแผลเปื่อยเพปติก กระเพาะอาหารอักเสบ ไตและกรวยไตอักเสบ
ส่วนวินิจฉัยต่างอื่น ๆ รวมทั้งภาวะกล้ามเนื้อเรียบไม่คลาย (achalasia) อาหารไม่ย่อย อัมพฤกษ์ทางเดินอาหาร (gastroparesis) functional heartburn
การรักษา
--- ผศ.นพ.สมชาย ลีลากุศลวงศ์ (อายุรแพทย์ด้านระบบทางเดินอาหาร คณะแพทยศาสตร์ศิริราชพยาบาล) ให้สัมภาษณ์เมื่อปี 2552
การรักษาโรครวมทั้งการเปลี่ยนอาหารพร้อมพฤติกรรม การใช้ยา และอาจต้องผ่าตัด การรักษาเบื้องต้นบ่อยครั้งก็คือให้ทานยายับยั้งการหลั่งกรด เช่น โอมีปราโซล
การเปลี่ยนพฤติกรรม
เพื่อรักษากรดไหลย้อน แนะนำให้ปรับเปลี่ยนนิสัย และการดำเนินชีวิตประจำวัน การรักษาวิธีนี้สำคัญมากเพราะทำให้ผู้ป่วยมีอาการน้อยลง ป้องกันไม่ให้เกิดอาการ และเพิ่มคุณภาพชีวิตของผู้ป่วย โดยลดปริมาณกรดในกระเพาะอาหาร และป้องกันไม่ให้กรดไหลย้อนกลับขึ้นไปในระบบทางเดินอาหารและทางเดินหายใจ ส่วนบนมากขึ้น ที่สำคัญการรักษาด้วยวิธีนี้ควรทำอย่างต่อเนื่องตลอดชีวิต แม้ผู้ป่วยจะมีอาการดีขึ้นหรือหายดีแล้วโดยไม่ต้องรับประทานยาแล้วก็ตาม[ต้องการอ้างอิง]
สถาบันสุขภาพแห่งชาติสหรัฐ (NIH) แนะนำว่า คนไข้อาจควบคุมอาการด้วยตนเองได้โดย
- ไม่ทานอาหารหรือเครื่องดื่มที่ทำให้เกิดอาการ เช่น อาหารมัน เผ็ด ของทอด เครื่องดื่มแอลกอฮอล์ กาแฟ เป็นต้น
- ในแต่ละมื้อ ไม่ควรรับประทานอาหารมากเกินไป (โดยเฉพาะมื้อเย็น)
- ไม่ทานอาหาร 2-3 ชม. ก่อนนอน
- ลดน้ำหนักถ้าหนักเกินหรือเป็นโรคอ้วน
- หยุดสูบบุหรี่และเลี่ยงควันบุหรี่
- ทานยาลดกรดที่ไม่ต้องใช้ใบสั่งแพทย์ (แต่อาจมีผลข้างเคียงรวมทั้งท้องผูกท้องร่วง)
อนึ่ง สถาบันยังแนะนำด้วยว่า โรคสามารถลดอาการได้ด้วยการเปลี่ยนอาหารและพฤติกรรมรวมทั้ง
- ลดน้ำหนักถ้าจำเป็น เนื่องจากภาวะน้ำหนักเกินจะทำให้ความดันในช่องท้องมากขึ้น ทำให้กรดไหลย้อนได้มากขึ้น
- หลีกเลี่ยงการสวมเสื้อผ้าที่คับเกินไป โดยเฉพาะบริเวณรอบเอว เพราะมันจะบีบกระเพาะแล้วดันกรดเข้าไปในหลอดอาหาร
- หลังอาหาร อย่านอนทันที โดยให้ตั้งตัวตรง 3 ชม. และเลี่ยงการนั่งเอนหรือนั่งหลังค่อม
- เวลานอน ควรหนุนหัวเตียงให้สูงขึ้นประมาณ 6 - 8 นิ้วจากพื้นราบ โดยใช้วัสดุรองขาเตียง เช่น ไม้ อิฐ (โดยให้นอนตะแคงซ้าย)
พฤติกรรมอื่น ๆ ที่อาจได้ผลรวมทั้งเลี่ยงก้มต้วเป็นเวลานาน
อย่างไรก็ดี แม้จะทำตามคำแนะนำอย่างเคร่งครัด การเปลี่ยนอาหารพร้อมพฤติกรรมเท่านั้นบ่อยครั้งช่วยควบคุมอาการไม่ได้ จึงจะต้องอาศัยยาด้วย
อาหาร
สถาบันสุขภาพแห่งชาติสหรัฐแนะนำว่า คนไข้สามารถป้องกันหรือบรรเทาอาการของโรคโดยเปลี่ยนการกิน
- ในแต่ละมื้อ ไม่ควรรับประทานอาหารมากเกินไป ทานแค่พออิ่ม (โดยเฉพาะมื้อเย็น)
- ควรรับประทานอาหารปริมาณทีละน้อย ๆ แต่บ่อยครั้ง แทนการทาน 3 มื้อปกติ
- ไม่ทานอาหาร 2-3 ชม. ก่อนนอน
- ลดหรืองดอาหารและเครื่องดื่มที่ก่ออาการ อาหารที่อาจทำให้อาการแย่ลงรวมทั้งช็อกโกแลต กาแฟ พืชพวกมินต์ อาหารมัน อาหารเผ็ด มะเขือเทศและผลิตภัณฑ์มะเขือเทศ (เช่น ซอสมะเขือเทศ ซอสพริก ซอสในสปาเกตตีหรือพิซซา) และเครื่องดื่มแอลกอฮอลล์ เช่น สุรา
วิธีการทานอาหารอื่น ๆ ที่อาจได้ผลรวมทั้ง
- หลีกเลี่ยงเครื่องดื่มบางประเภทอื่น ๆ เช่น ชา น้ำอัดลม น้ำผลไม้ที่เปรี้ยวจัด
- หลีกเลี่ยงอาหารบางประเภทอื่น ๆ เช่น อาหารที่เปรี้ยวจัด พืชผักรวมกระเทียม หัวหอม สะระแหน่ อาหารย่อยยาก เนย ถั่ว ฟาสต์ฟู้ดเช่นพิซซ่า อาหารคาร์โบไฮเดรตสูง
- หลังจากรับประทานอาหารทันที พยายามหลีกเลี่ยงการออกกำลังกาย ยกของหนัก เอี้ยวหรือก้มตัว
การเปลี่ยนวิถีชีวิตตามงานวิจัยและแนวทางการรักษาของแพทย์
แม้อาหารและพฤติกรรมบางอย่างพิจารณาว่า โปรโหมตให้เกิดโรค แต่ประสิทธิผลการรักษาโรคของการเปลี่ยนรูปแบบการดำเนินชีวิตบางอย่างก็มีหลักฐานน้อยมาก การเปลี่ยนพฤติกรรมต่าง ๆ รวมทั้งการยกเตียงขึ้นสูงทางศีรษะ เลี่ยงทานอาหารใกล้นอน เลี่ยงทานอาหารโดยเฉพาะ ๆ หรือเลี่ยงกิจกรรมบางโดยเฉพาะ ๆ เป็นต้น ควรจะแนะนำต่อคนไข้ที่การกระทำเช่นนั้นสัมพันธ์กับอาการเท่านั้น เช่น คนไข้ที่มีปัญหาแสบร้อนกลางอกในช่วงกลางคืนอาจได้ประโยชน์ด้วยการยกหัวเตียงให้สูงขึ้น แต่การแนะนำให้คนไข้ทำเช่นนี้ผู้ไม่มีอาการตอนกลางคืนอาจไม่ได้ประโยชน์อะไร
อาหารที่อาจมีผลรวมทั้งกาแฟ สุรา/แอลกอฮอล์ ช็อกโกแลต อาหารมัน (เช่นของทอด ของมัน) อาหารที่เป็นกรด (ปกติมีรสเปรี้ยว) และอาหารเผ็ด
งานทบทวนวรรณกรรมและการวิเคราะห์อภิมานปี 2006 พบว่า การลดน้ำหนักและการยกศีรษะเมื่อนอนโดยทั่วไปได้ผลดี และการนอนตะแคงซ้ายก็เช่นกัน (เพราะหูรูดคลายตัวน้อยครั้งลง ) แม้จะทำได้ยาก โดยการลดน้ำหนักแนะนำสำหรับผู้หนักเกินและผู้ที่น้ำหนักเพิ่มขึ้นเร็ว ๆ นี้
หมอนรูปลิ่มที่ยกศีรษะอาจช่วยระงับกรดไหลย้อนในเวลานอนได้ แต่การหยุดสูบบุหรี่และการหยุดทานเครื่องดื่มแอลกอฮอล์ ดูจะไม่ปรับปรุงอาการอย่างมีนัยสำคัญ แม้การออกกำลังกายหนักกลาง ๆ อาจช่วยปรับปรุงอาการ แต่การออกกำลังกายหนักดูเหมือนจะทำให้แย่ลง
อย่างไรก็ดี แม้จะทำตามคำแนะนำอย่างเคร่งครัด การเปลี่ยนอาหารพร้อมพฤติกรรมเท่านั้นบ่อยครั้งช่วยควบคุมอาการไม่ได้ จึงจะต้องอาศัยยาด้วย
--- ผศ.นพ.สมชาย ลีลากุศลวงศ์ (อายุรแพทย์ด้านระบบทางเดินอาหาร คณะแพทยศาสตร์ศิริราชพยาบาล)
ประเภทยาต่าง ๆ ที่ใช้รักษา
ยาที่ใช้รักษาบางอย่างสามารถซื้อเองได้โดยไม่ต้องใช้ใบสั่งแพทย์ แต่ถ้าอาการไม่หาย คนไข้ควรไปหาแพทย์ ยาประเภทต่าง ๆ ทำงานต่างกัน และอาจต้องใช้ยาร่วมกันเพื่อควบคุมอาการ
ยาลดกรด - แพทย์อาจแนะนำให้ใช้ยานี้ก่อนสำหรับอาการแสบร้อนกลางอกและอาการอื่น ๆ ของโรค
ยาต้านตัวรับเอช2 - เป็นยาลดการผลิตกรด เป็นยาบรรเทาอาการชั่วคราว และอาจช่วยรักษาหลอดอาหาร แม้จะไม่เท่ายาอื่น ๆ ถ้าคนไข้มีอาการแสบร้อนกลางอกหลังทานอาหาร แพทย์อาจแนะนำให้ใช้ยาลดกรดบวกยานี้ เพราะแม้เมื่อยาลดกรดหมดฤทธิ์ทำกรดให้เป็นกลางแล้ว แต่ยานี้ก็ได้ระงับการผลิตกรดแล้วเช่นกัน มียาชนิดต่าง ๆ รวมทั้ง
ยายับยั้งการหลั่งกรด (PPI) เป็นยาลดการผลิตกรด ซึ่งมีประสิทธิภาพรักษาอาการของโรคนี้ดีกว่ายาต้านตัวรับเอช2 มันสามารถรักษาหลอดอาหารในคนไข้โดยมาก แพทย์บ่อยครั้งสั่งยานี้เพื่อใช้ในการรักษาระยะยาว แต่ก็มีงานวิจัยที่แสดงว่า คนไข้ที่ใช้ยาในระยะยาวหรือในขนาดสูง เสี่ยงต่อกระดูกแตก/หักที่สะโพก ข้อมือ และสันหลัง คนไข้ต้องทานยาเมื่อท้องว่างเพื่อจะให้ยามีประสิทธิผล มียาชนิดต่าง ๆ รวมทั้ง
- โอมีปราโซล
- ราบีปราโซล
- esomeprazole
- lansoprazole
- pantoprazole
ยาเพิ่มการบีบตัวของลำไส้เล็ก (prokinetic) ช่วยทำให้กระเพาะเคลียร์อาหารได้เร็วขึ้น ยาเช่น
- bethanechol
- metoclopramide
- domperidone
ยาปฏิชีวนะบางอย่างรวมทั้งอิริโทรมัยซิน ช่วยทำให้กระเพาะเคลียร์อาหารได้เร็วขึ้น และอาจมีผลข้างเคียงน้อยกว่ายาเพิ่มการบีบตัวของลำไส้เล็ก แต่ก็อาจทำให้ท้องร่วงได้
งานวิเคราะห์อภิมานปี 2007 แสดงว่า เมื่อใช้ยาที่คนไข้หาซื้อเองได้โดยไม่ต้องใช้ใบสั่งแพทย์เพื่อรักษาโรคนี้ ยาต่าง ๆ มีผลดังต่อไปนี้เมื่อเทียบกับยาหลอก
- ยาลดกรดบวกกับกรดอัลจินิก (เช่นยี่ห้อกาวิสคอน) ทำให้คนไข้รู้สึกดีขึ้นถึง 60% (NNT=4)
- ยาต้านตัวรับเอช2 ทำให้อาการต่าง ๆ ดีขึ้นได้ถึง 41%
- ยาลดกรดทำให้คนไข้รู้สึกดีขึ้นได้ 11% (NNT=13)
สถาบันสุขภาพแห่งชาติสหรัฐ (NIH) แนะนำให้ไปหาหมอเมื่ออาการกรดไหลย้อนไม่ดีขึ้นเมื่อทานยาลดอาการที่ไม่ต้องใช้ใบสั่งแพทย์ หรือเมื่อเปลี่ยนอาหารและพฤติกรรมแล้ว แต่ให้ไปหาหมอทันทีเมื่อ
การรักษาด้วยยา
ภาพรวม
พบว่าประมาณร้อยละ 80-100% ของผู้ป่วยที่มีอาการของโรคกรดไหลย้อนสามารถควบคุมอาการได้ด้วยยา ปัจจุบันยายับยั้งการหลั่งกรดกลุ่ม PPI เป็นยาที่ได้ผลดีที่สุด มีประสิทธิภาพสูงมากเพื่อป้องกันการแสบร้อนกลางอก เพื่อสมานแผลที่หลอดอาหาร แพทย์จะแนะนำให้ทานยากลุ่มนี้เป็นเวลา 6-8 อาทิตย์ แต่บางรายที่เป็นมาก อาจต้องใช้ยาหลายเดือนหรือเป็นปี โดยอาจปรับใช้เป็นช่วงสั้น ๆ เช่นไม่กี่วัน ตามอาการที่มี หรืออาจต้องทานติดต่อกันเป็นเวลานาน
อย่างไรก็ตาม ควรอยู่ภายใต้การดูแลของแพทย์เมื่อใช้ยา ควรรับประทานยาสม่ำเสมอตามแพทย์สั่ง ไม่ควรลดขนาดยา หรือ หยุดยาเอง นอกจากแพทย์แนะนำ และควรมาพบแพทย์ตามแพทย์นัดอย่างสม่ำเสมอและต่อเนื่อง ซึ่งผู้ป่วยบางรายอาจใช้เวลานานประมาณ 1-3 เดือน กว่าที่อาการต่าง ๆ จะดีขึ้น ที่สำคัญไม่ควรซื้อยารับประทานเองเวลาป่วย เนื่องจากยาบางชนิดจะทำให้กระเพาะอาหารหลั่งกรดเพิ่มขึ้น หรือกล้ามเนื้อหูรูดของหลอดอาหารส่วนล่างคลายตัวมากขึ้น
เมื่ออาการต่าง ๆ ดีขึ้น และผู้ป่วยสามารถปรับเปลี่ยนนิสัยและการดำเนินชีวิตประจำวันข้างต้นดังกล่าวได้ และได้รับประทานยาต่อเนื่อง แพทย์ก็จะปรับลดขนาดยาลง ส่วนถ้าทานยาแล้วไม่ดีขึ้น แพทย์อาจพิจารณาตรวจด้วยการส่องกล้อง และด้วยการวัดความกรดด่างในหลอดอาหาร
การรักษาเบื้องต้น
ยาหลักที่ใช้รักษาโรคก็คือยายับยั้งการหลั่งกรด, ยาต้านตัวรับเอช2, และยาลดกรดโดยใช้หรือไม่ใช้ร่วมกับกรดอัลจินิก (alginic acid) ยายับยั้งการหลั่งกรด (PPI) เช่น โอมีปราโซล ได้ผลดีที่สุด ตามมาด้วยยาต้านตัวรับเอช2 เช่น แรนิทิดีน
สำหรับคนไข้ที่มีอาการไม่ซับซ้อนคือมีอาการแบบคลาาสสิก แพทย์อาจเริ่มลองรักษาด้วยยากลุ่ม PPI ถ้าทานยา PPI ครั้งเดียวต่อวันเพียงได้ผลบ้าง ก็อาจใช้ได้สองครั้งต่อวัน โดยเฉพาะคนไข้ที่มีอาการตอนกลางคืน มีเวลาการทำงานไม่แน่นอน และ/หรือนอนหลับได้ไม่ดี
ยาควรทานครึ่ง ชม. ถึงชั่วโมงหนึ่งก่อนอาหาร โดยอาจมียาแบบใหม่ ๆ ที่ไม่จำเป็นต้องรอ เช่น dexlansoprazole ซึ่งสามารถทานได้โดยไม่ต้องคำนึงถึงอาหาร PPI แบบต่าง ๆ ไม่แตกต่างในการรักษาอย่างสำคัญ
การรักษาเมื่อดื้อยา
สำหรับคนไข้ที่ทานยา PPI อย่างเดียวไม่หาย และมีอาการตอนกลางคืน แพทย์อาจเพิ่มยาต้านตัวรับเอช2ให้ทานเวลากลางคืน แต่ผลของยาอาจมีแค่ชั่วคราวคือเดือนเดียว ส่วนยาทำการต่อหน่วยรับกาบาบี (GABAB agonist) คือ baclofen ซึ่งลดอาการหลังอาหารและหลดกรดไหลย้อนทั้งในบุคคลปกติและคนไข้โรคนี้ (โดยมีผลข้างเคียงหลายอย่างเช่นง่วงนอน คลื่นไส้ อ่อนเปลี้ยและล้า) งานทดลองปี 2012 ได้พบว่า เมื่อทานเวลากลางคืน จะช่วยลดกรดไหลย้อนและช่วยทำให้คนไข้นอนหลับได้ดีขึ้นไม่ว่าจะวัดโดยค่าที่เป็นอัตวิสัยหรือปรวิสัย ดังนั้น ยานี้อาจมีอนาคตสำหรับคนไข้ที่ยังมีอาการเมื่อใช้ PPI เต็มที่แล้วแต่ยังมีอาการตอนกลางคืน
metoclopramide ซึ่งเป็นยาเพิ่มการบีบตัวของลำไส้เล็ก (prokinetic) ไม่แนะนำไม่ว่าจะใช้เดี่ยว ๆ หรือใช้กับการรักษาแบบอื่น ๆ เนื่องจากผลที่ไม่พึงประสงค์ ส่วนประโยชน์ของยาเพิ่มการบีบตัวของลำไส้เล็ก mosapride อาจอยู่ในระดับกลาง ๆ โดยงานทดลองทางคลินิกแบบสุ่มปี 2011 แสดงว่า ยา PPI บวก mosapride ไม่มีผลดีกว่ายา PPI บวกยาหลอก เพื่อควบคุมอาการคนไข้แบบหลอดอาหารไม่มีแผล อาศัยงานนี้และอื่น ๆ งานทบทวนวรรณกรรมปี 2014 จึงไม่แนะนำให้ใช้ยาเพิ่มการบีบตัวของลำไส้เล็กสำหรับโรคนี้ ส่วนแนวทางการรักษาปี 2013 แสดงทางเลือกเป็นยา domperidone ที่แม้จะไม่ได้อนุมัติให้ใช้สำหรับโรคนี้และทั้งไม่มีข้อมูลเกี่ยวกับโรคนี้ แต่ก็มีข้อมูลแสดงว่า มีผลเท่ากับของ metoclopramide เพื่อเคลียร์กระเพาะอาหาร แต่แพทย์อาจต้องคอยตรวจตราการเปลี่ยนคลื่นหัวใจ (QT prolongation) เพราะมีความเสี่ยงเล็กน้อยเนื่องจากหัวใจเต้นเสียจังหวะและทำให้ถึงตายได้
แม้ยา sucralfate จะมีประสิทธิผลคล้ายกับสารต้านตัวรับเอช2 แต่ก็ต้องทานหลายครั้งต่อวัน ทำให้การใช้จำกัด ส่วนยาทำการต่อหน่วยรับกาบาบีคือ baclofen แม้จะมีประสิทธิผล แต่ก็มีปัญหาคล้ายกันคือต้องทานบ่อยครั้งบวกกับมีผลไม่พึงประสงค์มากกกว่ายาอื่น ๆ
การรักษาดำรงสภาพ
คนไข้ที่เมื่อหมดอาการแล้วกลับมีอาการอีกเมื่อหยุดยา PPI หรือคนไข้ที่มีภาวะแทรกซ้อนเช่นหลอดอาหารอักเสบแบบมีแผล (erosive esophagitis) หรือเยื่อบุผิวเสี่ยงมะเร็งในหลอดอาหารคือ Barrett's esophagitis อาจควรใช้ยาเป็นประจำ เมื่อใช้ยาในระยะยาว ควรใช้ในขนาดน้อยสุดซึ่งมีประสิทธิผล
สำหรับคนไข้ที่ไม่มีปัญหาเรื่องแผลในหลอดอาหาร อาจสามารถทานยา PPI เพียงเมื่อตอนมีอาการ หรืออาจใช้ยาอื่น ๆ เช่น ยาต้านตัวรับเอช2 เพราะการใช้ยา PPI เป็นประจำอาจมีค่าใช้จ่ายสูง งานปี 2014 จึงแนะนำให้ใช้ยาต้านตัวรับเอช2ในระยะยาวถ้าจำเป็นเพื่อกันไม่ให้อาการกลับมา แล้วเปลี่ยนเป็นใช้ PPI ในระยะยาวถ้าโรคยังกำเริบ
การตั้งครรภ์
เมื่อตั้งครรภ์ การเปลี่ยนอาหารและพฤติกรรมอาจลองดูได้ แต่บ่อยครั้งมีผลน้อยมาก และแนะนำให้ใช้ยาลดกรดแบบเป็นแคลเซียมถ้าไม่ได้ผล โดยยาลดกรดแบบเป็นอะลูมิเนียมและแมกนีเซียมก็ปลอดภัยด้วย และเช่นกัน ยาต้านตัวรับเอช2 คือ แรนิทิดีน และยายับยั้งการหลั่งกรดต่าง ๆ
ทารก
ทารกอาจบรรเทาอาการได้ถ้าเปลี่ยนเทคนิกการให้นม เช่น เช่นให้ในปริมาณน้อยกว่าแต่บ่อยครั้งกว่า ให้เปลี่ยนอิริยาบถร่างกายเมื่อทานนม หรือเมื่อเรอบ่อยขึ้นเมื่อกำลังทานนม หรือก็สามารถให้ยาได้ด้วย เช่น แรนิทิดีนหรือยายับยั้งการหลั่งกรด (PPI) แต่ PPI ก็ไม่พบว่ามีประสิทธิผลในทารกและก็ไม่มีหลักฐานด้วยว่าปลอดภัย
การรักษาเกินควร
การบำบัดด้วยยาระงับกรดเป็นการตอบสนองที่สามัญต่อการมีอาการต่าง ๆ ของโรคนี้ และคนไข้หลายคนอาจได้การรักษาแบบนี้มากกว่าที่กรณีของตนควร การใช้วิธีการรักษานี้มากเกินเป็นปัญหาเพราะผลที่ไม่พึงประสงค์ และคนไข้ไม่ควรรักษาเกินความจำเป็น ในบางกรณี คนที่มีอาการอาจรักษาด้วยยาที่ไม่ต้องใช้ใบสั่งแพทย์และด้วยการเปลี่ยนอาหารพร้อมพฤติกรรม ซึ่งปกติจะปลอดภัยกว่าและเสียค่าใช้จ่ายน้อยกว่ายาที่ต้องใช้ใบสั่งแพทย์ มีแนวทางการรักษาที่แนะนำให้ลองรักษาอาการด้วยยาต้านตัวรับเอช2 ก่อนจะใช้ยายับยั้งการหลั่งกรดเพราะปัญหาเรื่องค่าใช้จ่ายและความปลอดภัย
ปัญหาการใช้ยา PPI ในระยะยาว
การใช้ยายับยั้งการหลั่งกรด (PPI) ในระยะยาวสัมพันธ์อย่างมีกำลังกับการเกิดติ่งเนื้อเมือกที่ไม่ร้าย (benign polyp) จากต่อมส่วนกระพุ้งกระเพาะ (fundic gland) (ซึ่งต่างจากโรค fundic gland polyposis) ติ่งเหล่านี้ไม่ได้ก่อมะเร็งและจะหายไปเองเมื่อหยุดใช้ยา ยังไม่พบความสัมพันธ์ระหว่างการใช้ PPI กับมะเร็ง แต่การใช้ยาก็อาจอำพรางมะเร็งหรือปัญหากระเพาะปัญหาที่หนักอื่น ๆ ซึ่งแพทย์จะต้องคอยระวัง
งานทบทวนวรรณกรรมปี 2017 พบความสัมพันธ์ของการใช้ยา PPI ระยะยาวกับสภาวะต่าง ๆ ในระดับไม่เท่ากันคือ
- สม่ำเสมอ - ติ่งเนื้อเมือกไม่ร้าย (benign polyp) จากต่อมส่วนกระพุ้งกระเพาะ (fundic gland) (ซึ่งต่างจาก fundic gland polyposis)
- ปานกลาง - โรคไต
- อ่อน - ความเสี่ยงกระดูกหักที่สูงขึ้น (OR<22,3), ภาวะแมกนีเซียมในเลือดน้อยเกิน (hypomagnesemia, OR<24), การขาดวิตามินบี12, ความเสี่ยงโรคหัวใจสูงขึ้น (OR<2), การติดเชื้อ Clostridium difficile (OR<26-8), ปอดบวม (OR<29)
- ไม่ชัดเจน - ภาวะสมองเสื่อม, มะเร็งกระเพาะอาหาร (OR<2 สำหรับมะเร็งและไม่มีนัยสำคัญสำหรับ pre-neoplastic lesion)
- ไม่มีความสัมพันธ์ทางคลินิกที่ชัดเจน - มะเร็งลำไส้ใหญ่
การรักษาด้วยการผ่าตัด
การผ่าตัดมาตรฐานสำหรับโรคที่อาการรุนแรง รักษาด้วยาไม่ดีขึ้น เรียกว่า fundoplication (การผูกหูรูดกระเพาะอาหาร) เป็นการผ่าตัดรักษาโรคนี้ซึ่งใช้บ่อยครั้งที่สุด และในกรณีโดยมากทำให้สามารถควบคุมกรดไหลย้อนในระยะยาวได้ แต่ก็แนะนำสำหรับคนไข้ที่ไม่ดีขึ้นเมื่อใช้ยายับยั้งการหลั่งกรด (PPI) แล้วเท่านั้น แม้คุณภาพชีวิตจะดีขึ้นในระยะสั้นเทียบกับการทานยา แต่ประโยชน์ของการผ่าตัดเหนือการรักษาด้วย PPI ในระยะยาวก็ไม่ชัดเจน การผ่าตัดในประเทศไทยอาจต้องอาศัยศัลยแพทย์มือหนึ่ง ซึ่งอาจยังมีจำนวนน้อย
ข้อบ่งใช้ในการผ่าตัดรักษาโรคนี้ ซึ่งปกติจะเป็นการผูกหูรูดกระเพาะอาหารหรือการผ่าตัดรักษาโรคอ้วน (bariatic surgery) รวมความไม่ต้องการใช้ยาตลอดชีวิต, การแพ้หรืออดทนต่อยาไม่ได้, อาการที่ดื้อยาบวกหลักฐานว่ามีโรคจากการส่องกล้องหรือการวัดความเป็นกรดด่างในหลอดอาหาร, โรคนี้บวกกับกระเพาะอาหารที่เลื่อนเข้าไปในช่องกลางของหน้าอกอย่างมาก, และอาการที่ดื้อยาบวกกับโรคอ้วนระดับเป็นเหตุโรค (morbid)
ผลดีที่สุดจะได้ในคนไข้ที่ตอบสนองต่อการรักษาด้วยยา หรือวัดความเป็นกรดด่างในหลอดอาหารได้ผิดปกติโดยสัมพันธ์กับอาการของโรคเป็นอย่างดี แต่ไม่ดีเท่าในคนไข้ที่มีอาการไม่ตรงแบบหรือมีอาการนอกเหนือหลอดอาหาร เช่น งานศึกษาหนึ่งสำรวจคนไข้หลังผ่าตัด 69 เดือน แล้วพบว่าคนไข้ได้หมดอาการหรือลดอาการต่าง ๆ เทียบกับก่อนผ่าตัด โดยมีอัตราคนไข้ดังต่อไปนี้
- แสบร้อนกลางอก 90%
- เรอเปรี้ยว/เรอขม 92%
- กลืนลำบาก 75%
- เสียงแหบ (อาการนอกเหนือหลอดอาหาร) 69%
- ไอ (อาการนอกเหนือหลอดอาหาร) 69%
การผ่าตัดจะทำให้อาการตรงแบบต่าง ๆ ของโรคดีขึ้นในระยะสั้นและระยะกลาง แต่ในระยะยาวประโยชน์ที่ได้อาจลดลง งานศึกษาหนึ่งติดตามคนไข้ในระยะ 10-13 ปี แล้วพบว่า คนไข้ทีได้ผ่าตัด 62% ยังต้องทานยารักษาโรคนี้เป็นประจำ เทียบกับคนไข้ที่รักษาด้วยยาผู้ยังต้องทานยาเป็นปกติที่ 92% ดังนั้น แม้การผ่าตัดอาจมีประสิทธิผล แต่คนไข้ไม่ควรหวังว่าจะไม่ต้องทานยาอีก
แพทย์อาจผ่าตัดโดยใช้กล้องส่องตรวจช่องท้อง (laparoscope) ซึ่งเป็นหลอดเล็ก ๆ ต่อกับกล้อง ในระหว่างการผ่าตัด แพทย์จะเย็บส่วนบนของกระเพาะอาหารรอบ ๆ หลอดอาหารซึ่งเพิ่มกำลัง/แรงกดของหูรูดหลอดอาหารส่วนล่าง (LES) ลดการไหลย้อน และรักษาปัญหากระเพาะอาหารเลื่อนผ่านกะบังลม เป็นการผ่าตัดที่ใช้ยาชา ซึ่งคนไข้สามารถออกจาก รพ. ได้ภายใน 2-3 วัน โดยคนส่วนมากสามารถกลับไปทำกิจกรรมชีวิตได้ปกติภายใน 2-3 อาทิตย์
ภาวะแทรกซ้อนเนื่องกับการผ่าตัดรวมทั้งกลืนลำบาก ซึ่งรุนแรงพอที่จะต้องขยายหลอดอาหาร (esophageal dilation) ในคนไข้ผ่าตัดถึง 6%, ลมในท้อง/ท้องอืดท้องเฟ้อ, และเรอไม่ได้
เมื่อเทียบเทคนิคการผ่าตัดโดย fundoplication แบบต่าง ๆ partial posterior fundoplication จะมีประสิทธิผลกว่า partial anterior fundoplication และ partial fundoplication ก็มีผลดีกว่า total fundoplication
ในปี 2012 องค์การอาหารและยาสหรัฐ (FDA) ได้อนุมัติอุปกรณ์คือ LINX ซึ่งประกอบด้วยเม็ดลูกปัดโลหะที่มีแกนเป็นแม่เหล็กและต่อเป็นโซ่ และใช้พันรอบ ๆ LES ในการผ่าตัดรักษาคนไข้ที่ไม่ตอบสนองต่อการรักษาแบบอื่น ๆ เป็นวิธีการที่ปรับปรุง LES โดยไม่ต้องเปลี่ยนกายวิภาคของกระเพาะอาหาร ซึ่งหลังจากผ่าตัด 4 ปี คนไข้ 87.5% พึงพอใจกับสภาพที่ตนมี และ 80% ไม่ต้องทานยายับยั้งการหลั่งกรดเป็นประจำ อาการของโรคจะดีขึ้นคล้ายกับการผ่าตัดโดย Nissen fundoplication แม้จะยังไม่มีข้อมูลในระยะยาว แต่เมื่อเทียบกับ Nissen fundoplication วีธีนี้จะลดภาวะแทรกซ้อน เช่น ท้องอืด ท้องเฟ้อ ซึ่งเกิดอย่างสามัญเมื่อผ่าตัดปกติ ผลไม่พึงประสงค์รวมทั้งกลืนลำบาก เจ็บปวดหน้าอก คลื่นไส้ และอาเจียน ข้อห้ามใช้ก็คือคนไข้ที่แพ้หรืออาจแพ้ไทเทเนียม เหล็กกล้าไร้สนิม นิกเกิล หรือวัสดุที่เป็น Iron (II) oxide/ferrous oxide โดยมีคำเตือนว่า ไม่ควรใช้ในคนไข้ที่อาจต้องประสบกับ หรือต้องตรวจด้วยการสร้างภาพด้วยเรโซแนนซ์แม่เหล็ก (MRI) เพราะอาจทำให้บาดเจ็บหนักหรืออาจทำอุปกรณ์ให้เสียหาย
สำหรับคนไข้ที่ไม่ดีขึ้นเพราะยา PPI การผ่าตัดโดยใช้กล้องส่องแบบ transoral incisionless fundoplication ก็อาจช่วย โดยมีผลดีอาจถึง 6 ปี แม้จะได้มีรายงานว่า คนไข้ส่วนย่อยเท่านั้นที่มีคุณภาพชีวิตดีขึ้นและสามารถลดใช้ยายับยั้งการหลั่งกรดเมื่อติดตามหลังผ่าตัด 3 ปี และมีคนไข้เกินจำนวนที่ยอมรับได้ ผู้ต้องใช้ยาต่อไปอีกหรือต้องผ่าตัดเพิ่ม
--- ผศ.นพ.สมชาย ลีลากุศลวงศ์ (อายุรแพทย์ด้านระบบทางเดินอาหาร คณะแพทยศาสตร์ศิริราชพยาบาล) ให้สัมภาษณ์เมื่อปี 2552
วิทยาการระบาด
ในโลกตะวันตก โรคนี้มีผลต่อประชากร 10-20% โดยมี 0.4% ผู้พึ่งเกิดอาการใหม่ ยกตัวอย่างเช่น มีการประเมินว่า คนแคนาดา 3.4-6.8 ล้านคน (ประมาณ 10-19% ของประชากรทั้งหมด) เป็นโรค ความชุกของโรคในประเทศพัฒนาแล้วสัมพันธ์อย่างแนบแน่นกับอายุ โดยผู้ใหญ่อายุระหว่าง 60-70 ปีเป็นกลุ่มที่มีโรคมากสุด ในสหรัฐอเมริกา ประชากร 20% จะมีอาการของโรคภายในหนึ่งอาทิตย์ โดย 7% จะมีอาการทุก ๆ วัน แต่ก็ไม่มีข้อมูลแสดงความมากน้อยของโรคสำหรับชายหญิงแต่ละเพศ
งานวิจัย
มีกล้องส่องเอ็นโดสโกปต่าง ๆ ที่ได้ทดสอบใช้รักษาอาการแสบร้อนกลางอกแบบเรื้อรัง รวมทั้ง
- Endocinch ทำรอยเย็บเข้าที่หูรูดหลอดอาหารส่วนล่าง (LES) เพื่อสร้างรอยจีบ/กลีบเพื่อทำกล้ามเนื้อให้แข็งแรงขึ้น แต่ผลระยะยาวน่าผิดหวัง และบริษัทก็ไม่ได้ขายอุปกรณ์อีกต่อไป
- Stretta procedure ใช้อิเล็กโทรดเพื่อส่งพลังงานคลื่นวิทยุเข้าที่ LES แต่งานปริทัศน์เป็นระบบพร้อมการวิเคราะห์อภิมานปี 2015 ซึ่งเป็นการตอบสนองต่อข้ออ้างที่มีมาก่อน ก็ไม่แสดงหลักฐานว่า วิธีนี้มีประสิทธิผลต่อการรักษาโรคนี้ แม้งานปริทัศน์เป็นระบบพร้อมการวิเคราะห์อภิมานปี 2012 จะพบว่า มันทำให้อาการดีขึ้น
- NDO Surgical Plicator ใช้สร้างรอยพับ (plication, fold) ที่เนื้อเยื่อใกล้ ๆ หูรูดหลอดอาหารส่วนล่าง และเย็บมันด้วยวัสดุปลูกฝังพิเศษ แต่บริษัทได้ล้มเลิกกิจการไปเมื่อกลางปี 2008 จึงไม่มีการขายอุปกรณ์นี้ในปัจจุบัน
- Transoral incisionless fundoplication ซึ่งใช้อุปกรณ์ที่เรียกว่า Esophyx อาจมีประสิทธิผล
เชิงอรรถ
อ้างอิง
อ้างอิงอื่น ๆ
- "Diagnosis and treatment of gastroesophageal reflux disease". 2014. doi:10.4292/wjgpt.v5.i3.105.
- นพ.สุริยา กีรติชนานนท์ (ศูนย์โรคระบบทางเดินอาหารและตับ โรงพยาบาลกรุงเทพ), ผศ.พญ.วรางคณา กีรติชนานนท์ (หน่วยโรคระบบหายใจและภาวะวิกฤตระบบหายใจ ภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์ มหาวิทยาลัยสงขลานครินทร์) (2017-04). "โรคกรดไหลย้อนขึ้นมาที่คอและกล่องเสียง: อาการ วิธีวินิจฉัย และแนวทางการรักษา" (PDF). วงการแพทย์. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2018-07-30. สืบค้นเมื่อ 2018-07-30. CS1 maint: uses authors parameter (ลิงก์)
- "โรคกรดไหลย้อน". รศ.นพ.อุดม คชินทร (หัวหน้าภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์ศิริราชพยาบาล), ผศ.นพ.สมชาย ลีลากุศลวงศ์ (อายุรแพทย์ด้านระบบทางเดินอาหาร คณะแพทยศาสตร์ศิริราชพยาบาล). สนุก! Woman. 2009. เก็บจากแหล่งเดิมเมื่อ 2009-04-27. สืบค้นเมื่อ 2009-07-11.
{{cite web}}: CS1 maint: others (ลิงก์) - "โรคกรดไหลย้อน โรคยอดฮิตของสาวออฟฟิศ". ผศ.นพ.สมชาย ลีลากุศลวงศ์ (อายุรแพทย์ด้านระบบทางเดินอาหาร คณะแพทยศาสตร์ศิริราชพยาบาล) ให้สัมภาษณ์. คอลัมน์...สายตรงสุขภาพกับศิริราช, ผู้จัดการออนไลน์. 2007-11-01. คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2016-03-05.
{{cite news}}: CS1 maint: others (ลิงก์) - "แพทย์เตือนหนุ่ม-สาววัยทำงาน ระวังโรคกรดไหลย้อนโรคยอดฮิตของสาวออฟฟิศ". รศ.พญ. วโรชา มหาชัย (หัวหน้าหน่วยทางเดินอาหาร โรงพยาบาลจุฬาลงกรณ์) ให้สัมภาษณ์. 2007-05-28. เก็บจากแหล่งเดิมเมื่อ 2010-04-22. สืบค้นเมื่อ 2009-07-11.
{{cite news}}: CS1 maint: others (ลิงก์)
- www.gerdthai.com (ไม่ดำเนินงานแล้ว ข้อมูลจากอินเทอร์เน็ตอาร์ไคฟ์)
- "โรคกรดไหลย้อน Gastroesophageal Reflux Disease (GERD) / GERD คืออะไร?". gerdthai.com. เก็บจากแหล่งเดิมเมื่อ 2009-04-12. สืบค้นเมื่อ 2021-08-12.
- "ภาวะการไหลย้อนที่กระเพาะอาหาร - Gastroesophageal Reflux (GER)". gerdthai.com. เก็บจากแหล่งเดิมเมื่อ 2009-03-28. สืบค้นเมื่อ 2021-08-12.
แหล่งข้อมูลอื่น
| การจำแนกโรค | |
|---|---|
| ทรัพยากรภายนอก |
- โรคกรดไหลย้อน ที่เว็บไซต์ Curlie
- Kahrilas, PJ; Shaheen, NJ; Vaezi, MF; Hiltz, SW; Black, E; Modlin, IM; Johnson, SP; Allen, J; Brill, JV (2008-10). "American Gastroenterological Association Medical Position Statement on the management of gastroesophageal reflux disease". Gastroenterology. 135 (4): 1383–91, 1391.e1-5. doi:10.1053/j.gastro.2008.08.045. PMID 18789939. ; CS1 maint: uses authors parameter (ลิงก์)
- Lichtenstein, DR; Cash, BD; Davila, R; Baron, TH; Adler, DG; Anderson, MA; Dominitz, JA; Gan, SI; Harrison, ME; Ikenberry, SO; Qureshi, WA; Rajan, E; Shen, B; Zuckerman, MJ; Fanelli, RD; VanGuilder, T (2007-08). "Role of endoscopy in the management of GERD". Gastrointestinal Endoscopy. 66 (2): 219–24. doi:10.1016/j.gie.2007.05.027. PMID 17643692. ; CS1 maint: uses authors parameter (ลิงก์)
- Hirano, I; Richter, JE (2007-03). "ACG practice guidelines: esophageal reflux testing" (PDF). Am J Gastroenterol. 102 (3): 668–85. doi:10.1111/j.1572-0241.2006.00936.x. PMID 17335450. คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2011-09-27. สืบค้นเมื่อ 2018-07-26. CS1 maint: uses authors parameter (ลิงก์)
This article uses material from the Wikipedia ไทย article โรคกรดไหลย้อน, which is released under the Creative Commons Attribution-ShareAlike 3.0 license ("CC BY-SA 3.0"); additional terms may apply (view authors). เนื้อหาอนุญาตให้เผยแพร่ภายใต้ CC BY-SA 4.0 เว้นแต่ระบุไว้เป็นอื่น Images, videos and audio are available under their respective licenses.
®Wikipedia is a registered trademark of the Wiki Foundation, Inc. Wiki ไทย (DUHOCTRUNGQUOC.VN) is an independent company and has no affiliation with Wiki Foundation.