Bliskowschodni Zespół Oddechowy: Wirusowa choroba zakaźna
Bliskowschodni zespół oddechowy, MERS (od ang. Middle East respiratory syndrome) – opisana w 2012 roku ciężka choroba zakaźna, wywoływana przez koronawirusa MERS-CoV.
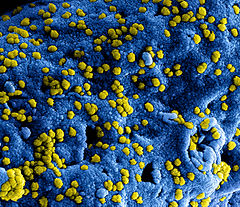 MERS-CoV przyczepione do komórki. Obraz ze skaningowego mikroskopu elektronowego | |
| Czynnik chorobotwórczy | |
| Nazwa | MERS-CoV (wirus) |
|---|---|
| Rezerwuar | wielbłąd, nietoperz, człowiek |
| Epidemiologia | |
| Droga szerzenia | kontakt z chorym, zoonoza (przypuszczalnie) |
| Występowanie | cały świat (głównie Arabia Saudyjska) |
| Prawo | |
| Podlega zgłoszeniu WHO | Tak |
| Klasyfikacje | |
| ICD-10 | B97.2 |
Etiologia
Przyczyną choroby jest MERS-CoV, wyizolowany po raz pierwszy od chorego w 2012 roku w szpitalu w Dżuddzie, należący do rodzaju koronawirusów (wirusy z jednoniciowym RNA, odpowiedzialne także za często łagodne zakażenia górnych dróg oddechowych, SARS oraz COVID-19). Wysunięto teorię, że głównymi rezerwuarami tego wirusa są wielbłądy (izolowano go w wydzielinach dróg oddechowych, moczu, kale i mleku) i nietoperze.
Patogeneza
Celem ataku wirusa są komórki posiadające na swojej błonie komórkowej dipeptydylopeptydazę 4 (DPP4), m.in. komórki nabłonka oddechowego, limfocyty T, monocyty i makrofagi. Ich zakażenie skutkuje wydzielaniem cytokin, a co za tym idzie rozwojem zapalenia. Kontakt z wirusem zapewnia krótkotrwałą odporność opartą na działaniu przeciwciał.
Epidemiologia
Drogi szerzenia MERS-CoV nie są w pełni znane, ale przypuszcza się, że jest on zdolny przenieść się z chorujących zwierząt na człowieka (zoonoza), natomiast między ludźmi przemieszcza się drogą bezpośredniego kontaktu z chorym.
Ciężkie zakażenia występują przede wszystkim u osób starszych, niedawno operowanych i przewlekle chorych. Wśród chorych dwie trzecie to mężczyźni.
Objawy i przebieg
Ciężkość przebiegu tej choroby jest różna: od całkowitego braku objawów do śmiertelnego zapalenia płuc. Okres inkubacji wynosi 2–14 dni.
Objawy kliniczne
Początkowe objawy przypominają grypę, są to: gorączka, dreszcze, uczucie zmęczenia, kaszel (czasem krwioplucie), bóle mięśni, stawów, głowy i rzadziej występujące objawy ze strony układu pokarmowego (nudności oraz wymioty, ból brzucha, biegunka), ból gardła i nieżyt nosa. Występująca początkowo duszność u połowy pacjentów szybko przechodzi w bardzo ciężkie zapalenie płuc. Może ono wywołać zespół ostrej niewydolności oddechowej i wymusić konieczność zastosowania tlenoterapii oraz wentylacji mechanicznej. Niekiedy występuje niewydolność nerek wymagająca dializy, a także zaburzenia krzepnięcia.
Badania obrazowe, laboratoryjne i histopatologia
Zdjęcie rentgenowskie i tomogram komputerowy klatki piersiowej ukazują zacienienia, nacieki i zmiany śródmiąższowe, czasami także niewielką ilość płynu w jamie opłucnej.
W krwi występuje leukopenia (ze szczególnie zaznaczoną limfopenią i monocytozą), trombocytopenia, obniżenie poziomu CRP, niskie stężenie hemoglobiny oraz albumin oraz zwiększenie aktywności LDH, AST i ALT (w około 50% przypadków).
Aby potwierdzić zakażenie, należy wykonać PCR, do której materiałami mogą być np. wymazy z jamy nosowo-gardłowej albo popłuczyny oskrzelowo-pęcherzykowe; za jej pomocą można wykryć RNA wirusa. Można także wykonać test ELISA w celu wykrycia przeciwciał przeciwko niemu.
Badanie histopatologiczne ukazuje:
- w płucach: martwicze zapalenie płuc i rozlane uszkodzenie pęcherzyków
- w nerkach: ostre uszkodzenie nerek
- w wątrobie: zapalenie wątroby
- w mięśniach: zapalenie mięśni ze zmianami atroficznymi.
Leczenie

Nie opracowano leczenia przyczynowego, jedynie leczenie objawowe – wentylację mechaniczną, dializoterapię w przypadku niewydolności nerek oraz antybiotykoterapię przy nadkażeniu bakteryjnym. Interferony typu I (IFN-α i w szczególności IFN-β) działają przeciwko wirusowi in vitro, a IFNα2b w połączeniu z rybawiryną zmniejszał uszkodzenie płuc (stosowanie samej rybawiryny w standardowych ilościach nie dawało żadnych efektów). Potencjalnym lekiem jest kwas mykofenolowy. Stosowanie glikokortykosteroidów nie zwiększa przeżywalności.
Zapobieganie

Nie opracowano szczepionki. Prewencja opiera się na częstym myciu rąk, unikaniu dotykania rękoma twarzy i odpowiednim ubiorze przy kontakcie z chorym. Chory powinien być odizolowany w izolatce spełniającej standardy AIIR.
Rokowanie
Śmiertelność choroby jest dość wysoka, wynosi około 35%; najwyższa jest u pacjentów po 70. roku życia. Stwierdzono, że opóźnienie w rozpoznaniu MERS ma negatywny wpływ na przeżywalność. Śmiertelność jest mniejsza u kobiet (nieznacznie), młodych pacjentów, ludzi spoza Arabii Saudyjskiej, pracowników służby zdrowia (znacznie), osób wcześniej zdrowych i u chorych w stabilnym stanie.
Epidemie choroby
Epidemia na Bliskim Wschodzie
Pierwsza epidemia MERS miała miejsce w roku 2012 w Dżuddzie, tuż po identyfikacji MERS-CoV. Większość zachorowań dotyczyła pracowników szpitali (przyczyną szybkiego przenoszenia się wirusa były zatłoczone oddziały ratunkowe), co powodowało nawet przymus zamknięcia niektórych placówek. Wtedy też wysunięto teorię, że wirus przenosi się drogą kropelkową. Później donoszono o wystąpieniach choroby w Katarze, Bahrajnie, Jordanii, Kuwejcie i Tunezji.
Epidemia w Korei Południowej
Choroba po raz pierwszy wystąpiła w Korei Południowej 20 maja 2015 roku u biznesmena, który odwiedzał państwa na Bliskim Wschodzie. Wirus łatwo przenosił się w szpitalach i między szpitalami. Przywleczenie tej choroby stało się przyczyną drugiej pod względem wielkości epidemii, podczas której zachorowało 186 osób, 36 zmarło, a co najmniej 16 693 zostało odizolowanych w związku z podejrzeniem kontaktu z wirusem.
Do 21 lipca 2017 roku potwierdzono 2 040 przypadków choroby i 712 śmierci z powodu MERS.
Zobacz też
Przypisy
Bibliografia
- Andrzej Szczeklik, Piotr Gajewski: Interna Szczeklika 2017. Kraków: Wydawnictwo Medycyna Praktyczna, 2017, s. 741. ISBN 978-83-7430-517-4.
This article uses material from the Wikipedia Polski article Bliskowschodni zespół oddechowy, which is released under the Creative Commons Attribution-ShareAlike 3.0 license ("CC BY-SA 3.0"); additional terms may apply (view authors). Treść udostępniana na licencji CC BY-SA 4.0, jeśli nie podano inaczej. Images, videos and audio are available under their respective licenses.
®Wikipedia is a registered trademark of the Wiki Foundation, Inc. Wiki Polski (DUHOCTRUNGQUOC.VN) is an independent company and has no affiliation with Wiki Foundation.
