Bêta-Bloquant
Pour les articles homonymes, voir Bêta (homonymie).
Un bêtabloquant (ou bêta-bloquant, ou plus rarement bêta-adrénolytique) est une molécule utilisée comme médicament en médecine, principalement en cardiologie. Les bêta-bloquants agissent en tant qu'antagonistes des neurotransmetteurs du système adrénergique : l'adrénaline, la noradrénaline ou la dopamine. Cette classe médicamenteuse est notamment utilisée pour la régulation des rythmes cardiaques anormaux, comme l'arythmie ou la tachycardie. Ils peuvent également être utilisés en seconde intention dans le traitement de l'hypertension artérielle, chez les patients ayant souffert d'angine de poitrine afin de prévenir la survenue d'accidents cardiaques, ainsi que sous forme de collyres pour diminuer les effets des glaucomes,.
| Bêtabloquant | |
 | |
| Le Propranolol, le premier bêtabloquant commercialisé, qui a été découvert en 1960. | |
| Identification | |
|---|---|
| Code ATC | ATC C07 |
| Considérations thérapeutiques | |
| Précautions | Soumis à prescription médicale (France: Liste I) |
| Antidote | Glucagon, catécholamines, atropine, bêta-2-agonistes (voir traitements de l'intoxication) |
| Unités du SI et CNTP, sauf indication contraire. | |
| modifier | |
Les récepteurs bêta-adrénergiques, ciblés par les bêtabloquants, sont situés entre autres au niveau du cœur, des muscles lisses, des reins, des poumons et des vaisseaux sanguins. Lorsqu'ils sont activés par les neurotransmetteurs du système adrénergique (par exemple l'adrénaline), ils entraînent en général une augmentation du stress et du métabolisme en activant le système nerveux sympathique. Les bêtabloquants prennent la place des neurotransmetteurs sur les récepteurs bêta, mais ne provoquent pas de réaction de la part de ces récepteurs. Ils sont ainsi définis comme antagonistes de ces derniers: ils bloquent les effets des récepteurs bêta-adrénergique et du système nerveux sympathique. Cela permet de diminuer la pression artérielle et permet de traiter les risques associés à de nombreuses pathologies cardiaques, mais aussi neurologiques (la migraine) ou oculaires (les glaucomes).
Les premiers bêtabloquants sont synthétisés au début des années soixante, ce qui a permis une révolution dans le traitement des pathologies cardiaques. James W. Black, qui a synthétisé le propranolol, premier bêtabloquant d'usage médical, a été récompensé en 1988 par le prix Nobel de médecine.
Un traitement par bêtabloquant ne doit en aucun cas être arrêté brutalement, surtout chez les patients souffrant de pathologies coronaires, car un arrêt brutal peut causer des troubles du rythme potentiellement mortels,.
Indications et usages
Tous les bêtabloquants ne sont pas efficaces de manières équivalentes dans toutes les situations. Leurs caractéristiques diffèrent selon la molécule et les laboratoires les fabriquant n'ont pas systématiquement testé leurs molécules dans toutes les situations. Par exemple, un bêtabloquant utilisé dans le traitement du glaucome ne sera pas forcément utilisable pour la prévention des angines de poitrine, soit par manque d'efficacité, soit par manque de données scientifiques.
Hypertension
On les utilise pour stabiliser une hypertension artérielle ou traiter une crise hypertensive. Le seuil de travail du cœur est abaissé pour prévenir les excès d'efforts cardiaques délétères.
L'action directe des bêtabloquants sur les récepteurs bêta-adrénergiques, en tant qu'antagoniste, entraîne une diminution du rythme cardiaque (chronotrope négatif), une diminution de la contractilité myocardique (inotrope négatif) et une diminution de la production de rénine, enzyme responsable d'une augmentation de la pression artérielle. Tout ces effets permettent la diminution de la pression artérielle, grâce à un débit plus faible et régulier.
Les bêtabloquants ne constituent cependant plus le premier choix de classe thérapeutique dans l'hypertension sans maladies cardiovasculaires, ou dans l'hypertension sans complications,,. Ils sont moins protecteurs que les autres classes d'antihypertenseurs vis-à-vis du risque d’accident vasculaire cérébral et n'ont pas d'influence sur la mortalité. Ils diminuent cependant le risque d'apparition de maladies cardiovasculaires. Les inhibiteurs de l'enzyme de conversion (IEC) leur sont donc préférés. Chez les patients insuffisants cardiaques ou ayant des troubles coronariens, ils gardent cependant une place de choix dans les traitements de première ligne.
Cardiopathies
Arythmie
Ils sont utilisés également en tant que médicaments antiarythmiques et constituent la classe II de la classification de Vaughan Williams. Ils sont efficaces pour ralentir un rythme rapide et pour prévenir la survenue d'un trouble du rythme auriculaire ou ventriculaire.
Insuffisance cardiaque
L'utilisation des bêtabloquants en cas d'insuffisance cardiaque est plus récente. Elle est quelque peu paradoxale puisqu'ils diminuent la contraction du muscle cardiaque et contrecarrent l'effet du système adrénergique, utile pour le maintien du débit cardiaque. La première utilisation date de 1975. Leur efficacité est actuellement largement démontrée tant dans la réduction de la mortalité que des événements indésirables graves. Tous les bêtabloquants n'ont cependant pas été étudiés dans cette indication : seuls le métoprolol, le bisoprolol, le nébivolol et le carvédilol ont prouvé une efficacité en cas d'insuffisance cardiaque avec une fraction d'éjection basse (dysfonction systolique). En cas d'insuffisance cardiaque avec fonction systolique préservée, l'indication des bêtabloquants est plus discutée.
Angine de poitrine
Les bêtabloquants sont utilisés dans la maladie coronarienne, comme traitement de fond de l'angor pour prévenir l'apparition de crises angineuses. Après un infarctus du myocarde, ils diminuent significativement le risque de récidive ainsi que le risque d'un trouble du rythme ventriculaire permettant de prévenir un certain nombre de morts subites.
Migraine
Les bêtabloquants sans activité sympathomimétique intrinsèque peuvent aussi être utilisés en prophylaxie de la migraine réfractaire aux traitements antimigraineux habituel,,,. Ils sont le traitement de fond de première intention, particulièrement chez les patients qui souffrent d'anxiété ou de coronaropathies.
En France, les bêtabloquants utilisés dans le traitement de fond des migraines sont le propranolol et le métoprolol,. Le topiramate et l'amitriptyline sont d'autres traitements de fond de la migraine ayant une autorisation de mise sur le marché (AMM) dans cette indication, et constitue l'alternative thérapeutique pour les patients contre-indiqués aux bêtabloquants , .
Le propranolol, le nadolol, l'aténolol et le métoprolol ont tous démontrés une efficacité dans la diminution du nombre mais aussi de la sévérité des crises,. Les bêtabloquants avec activité sympathomimétique intrinsèque, ne présente pas d'efficacité dans le traitement des migraines,.
Le mécanisme expliquant l'effet des bêtabloquants sur les migraines est mal élucidé. Cela est dû en partie au fait que le mécanisme même des migraines n'est pas encore bien compris. L'efficacité des bêtabloquants sur les migraines semblent être dû non pas à un effet vasculaire direct, mais serait dû à la diminution de l'activité du système nerveux sympathique, diminuant ainsi l'hyperexcitabilité de certaines zones cérébrales associés aux migraines. Dans le cas des migraines hypertensive, la diminution de la pression artérielle permet d'empêcher l'hypertension de causer la migraine. La lipophilie du propranolol, du métoprolol et du timolol leur permet de traverser la barrière hémato-encéphalique, ce qui permet une activité au niveau central. Le nadolol cependant ne traverse pas cette dernière, ce qui laissent suggérer que l'efficacité du nadolol sur les migraines est dû à un autre mécanisme, ce qui supposerait qu'un effet périphérique, et non centrale, pourrait être la raison de l'efficacité des bêtabloquants dans la migraine. Le propranolol et le timolol semblent également avoir une action antagoniste sur les récepteurs sérotoninergiques 5HT2B et 5HT2C ce qui pourrait expliquer en partie leurs efficacités sur les migraines, ces récepteurs étant responsable d'une activation corticale pouvant entraîner la migraine,.
Glaucomes
Les bêtabloquants sont utilisés dans le traitement des glaucomes sous forme de collyres. Ils agissent en diminuant la pression intraoculaire par diminution de la sécrétion de l'humeur aqueuse. Les bêtabloquants inhibe les nerfs du système nerveux sympathique situés au niveau de l'épithélium ciliaire. Ces nerfs contrôlent la sécrétion de l'humeur aqueuse, leur inhibition permet donc la diminution de cette sécrétion,. Les glaucomes à angles ouverts sont sujets à un traitement au long terme, cependant les glaucomes à angle fermés constituent une urgence ophtalmique, les collyres y sont donc utilisés combinés avec d'autres molécules traitant les glaucomes afin de résoudre l'urgence. Les autres substances utilisés pour traiter les glaucomes sont les analogues des prostaglandines, les inhibiteurs de l’anhydrase carbonique et plus rarement les substances cholinergiques.
Le bêta-bloquant le plus utilisé dans ce cadre est le timolol. Le lévobunolol est également plus rarement utilisé (une seule spécialité en France,). Le dosage prescrit varie selon l'intensité de la tension intra-oculaire. L'administration est en général effectuée deux fois par jour afin de maintenir une efficacité optimale pendant la journée entière,.
Ce mécanisme peut entraîner une sécheresse ainsi qu'une irritation oculaire, dû à la diminution de la sécrétion aqueuse. Ces effets indésirables sont relativement fréquents. Comme pour tout collyre, il est recommandé d'obstruer le canal lacrymal avec son doigt lors de l'administration pour éviter un passage du collyre dans le sang, ce qui pourrait causer des effets indésirables systémiques (voir effets indésirables).
Autres indications thérapeutiques
Ils sont efficaces dans le traitement des symptômes causés par l'hyperthyroïdie. Cette pathologie augmente la quantité d'hormones thyroïdiennes dans le corps, ce qui rends le corps plus réceptif aux catécholamines, causant des palpitations, de la tachycardie, des tremblements, de l'anxiété et une intolérance à la chaleur. Ces effets peuvent donc être contrés par l'utilisation d'un bêtabloquant dans les cas où l'hypothyroïdie n'est pas contrôlé.
Ils sont utilisés en prévention des hémorragies digestives chez les patients cirrhotiques par rupture de varices œsophagiennes, qu'ils préviennent en diminuant l'hypertension portale,.
Ils sont également efficace en cas de tremblements et dans certaines akathisies des patients parkinsoniens.
Ils ont un effet modérateur du tempérament et sont parfois utilisés pour cette propriété[réf. souhaitée]. Certains β-bloquants, tel le propranolol, ont la propriété de neutraliser les neurotransmetteurs responsables de la mémorisation des émotions, aussi bien de peine que de joie. Ils peuvent donc réduire ou effacer certaines émotions traumatiques. L'armée américaine a étudié leur efficacité pour réduire le stress des combattants.
Ils sont utilisés dans le syndrome de Marfan, où ils amortissent l'impact du flux sanguin systolique sur la média affaiblie de l'aorte, une conséquence de cette maladie. Ils diminuent la progression de la dilatation de l'aorte et pourraient diminuer le risque de complications bien que cela ne soit pas prouvé explicitement. Le bisoprolol est alors le bêtabloquant de choix, dû à sa relative hydrophilie ainsi que sa cardiosélectivité.
Les bêtabloquants et surtout le propranolol sont également utilisés dans le traitement des hémangiomes entraînant un risque vital ou fonctionnel, douloureux ou à risque de cicatrices permanentes chez les enfants. Les hémangiomes sont des lésions vasculaires tumorales apparaissant dans la première année de vie, sensible aux bêtabloquants oraux,,.
Mésusages
Ils sont considérés comme dopants dans le golf, les sports de précision, le sport automobile, le saut à ski et le saut (ski/surf) freestyle, et dans les diverses disciplines subaquatiques en apnée grâce à leur activité cardiaque permettant l'amélioration des performances. Ils sont interdits dans de nombreux sports par le comité international olympique,. Par exemple, aux jeux olympiques d'été de 2008, le détenteur de la médaille de bronze au tir 50 mètres et 10 mètres, Kim Jong-su, a été testé positif au propranolol, ce qui lui a valu le retrait de ses médailles,.
Ils sont utilisés afin d'améliorer les performances par des chirurgiens et des musiciens professionnels.
Ils sont souvent utilisés à tort pour diminuer le stress, notamment par les étudiants en périodes d'examens et tout particulièrement par les étudiants en médecine,.
Pharmacologie

Pharmacodynamie
Les récepteurs adrénergiques se divisent en deux classes: les récepteurs α-adrénergiques et les récepteurs β-adrénergiques. Ils jouent un rôle central dans le système nerveux sympathique: les catécholamines (principalement l'adrénaline et la noradrénaline) sont les ligands naturels des récepteurs adrénergiques et sont les neurotransmetteurs de ce système nerveux. Les β-bloquants provoquent une inhibition compétitive des récepteurs β-adrénergiques, bloquant ainsi le fonctionnement des catécholamines. Cela entraîne une diminution du tonus sympathique. Les récepteurs β-adrénergiques se séparent en trois grands types: β1, β2 et β3, le blocage de ces récepteurs cause des effets variés.
Sur les récepteurs β1
Les récepteurs β1-adrénergiques sont situés au niveau du cœur, où leur activations augmente l'activité cardiaque, et au niveau des cellules juxtaglomérulaires du rein où ils augmentent la production de rénine.
Le blocage des récepteurs β1-adrénergique par les bêtabloquants entraîne donc au niveau cardiaque une réduction de la fréquence cardiaque (effets chronotropes négatifs) , une diminution de l'excitabilité cardiaque (effet bathmotrope négatif) , une diminution de la contractilité myocardique (effet inotrope négatif) et une diminution de la vitesse de conduction cardiaque (effet dromotrope négatif) . Quant aux cellules juxtaglomérulaires situées dans le rein, les bêtabloquants inhibent les récepteurs β1 ce qui diminue donc la production de rénine. Une baisse de cette enzyme entraîne une diminution générale de la pression artérielle.
Ces effets contribuent à l'effet antihypertenseur des bêtabloquants par diminution générale de l'activité cardiaque, mais également aux effets antiarythmiques en ralentissant la conduction électrique via le nœud atrioventriculaire (effet dromotrope négatif) et en diminuant la fréquence cardiaque.
Sur les récepteurs β2
Les molécules adrénergiques ont un effet de relaxation bronchique ainsi que de relaxation des fibres musculaires lisses en général. Par antagonisme, l'utilisation de bêtabloquants entraîne donc une contraction des fibres musculaires lisses du poumon et de l’utérus , ainsi qu'une bronchoconstriction ce qui peut être problématique dans le cadre de patients asthmatiques ou souffrant de bronchopathie chronique obstructive (BPCO). Les muscles des vaisseaux sanguins sont également des muscles lisses, et sont donc affectés par les bêtabloquants qui entraînent une vasoconstriction sur les récepteurs β2.
Dans la majorité des cas, ces effets ne sont pas recherchés, il s'agit d'effets indésirables. Certains bêtabloquants sont dits «cardiosélectifs» et n'ont des effets que sur les récepteurs β1, permettant ainsi d'éviter les effets secondaires liés au blocage de β2.
Sur les récepteurs β3
Les récepteurs β3-adrénergiques jouent un rôle important dans la relaxation des fibres musculaires lisses de l'utérus, de la vessie et des vaisseaux sanguins, ainsi que dans la lipolyse et la thermogenèse associée,.
Les effets des bêtabloquants sur les récepteurs β3 ne sont pas utilisés en thérapeutique en 2023. Cependant le nébivolol, un bêtabloquant antagoniste de β1 inhibe également β3 et peut posséder des effets intéressants par le blocage de ce dernier.
Pharmacocinétique
La pharmacocinétique des bêtabloquants varient grandement en fonction de la molécule.
Des différences significatives existe entre les concentrations selon la voie d'administration, les posologies sont donc à adapter. Un bêtabloquant donné par voie orale n'aura pas la même cinétique qu'un bêtabloquant donné par voie intraveineuse par exemple.
Effets indésirables les plus courants
Aux dosages thérapeutiques et si les contre indications sont respectées, les effets indésirables sont relativement rares et sont explicables par les propriétés pharmacologiques de cette classe médicamenteuse.
- Complication liée à l'observance : Il est nécessaire de veiller à ce que les comprimés soient pris de manière régulière, car l'arrêt brusque du traitement peut être suivi de troubles du rythme graves, d'infarctus ou de mort subite.
- Hypotension artérielle: l'hypotension est due à la bradycardie, effet indésirable potentiel des bêtabloquants. Le patient décrit une sensation de blocage à l'effort ainsi qu'une asthénie. Il constate une fatigabilité accrue accompagnée d'essoufflements, parfois de vertiges ou de céphalées,. Il s'agit de l'effet indésirable le plus courant.
- Des troubles digestifs, tels que des gastralgies, nausées, vomissements et constipation peuvent apparaître,,.
- Effets indésirables au niveau du système nerveux central pour les bêtabloquants traversant la barrière hémato-encéphalique (bêtabloquants lipophiles): troubles du sommeil, asthénie, aggravation de la dépression et surtout cauchemars. Ces effets indésirables sont le plus souvent transitoire.
- Vasoconstriction des vaisseaux périphériques pouvant entrainer des sensations de refroidissement ou d'engourdissement dans les extrémités (mains et pieds),,. En cas de vasoconstriction excessive peut se dérouler un phénomène de Raynaud, lié à une mauvaise perfusion sanguine des extrémités qui entraîne ainsi une modification de la couleur des extrémités, accompagné parfois de douleurs et de sensation de froideur ,. La diminution du débit sanguin périphérique peut également être la cause de fatigues musculaires à l'effort.
- Crise d'asthme lié à des bronchospasmes, particulièrement pour les bêtabloquants non cardiosélectifs,.
- Un effet hypoglycémiant chez les diabétiques, certains nouveaux-nées et enfants, en cas de jeûne prolongé et chez des patients avec des troubles hépatiques. L'effet semble être principalement dose-dépendant,.
- Sécheresse et irritation oculaires, pour les bêta-bloquants sous forme de collyres,.
Effets indésirables rares
- Angine de poitrine dans l'Angor de Prinzmetal, dû à une augmentation du risque de spasme coronarien, les bêtabloquants sont contre-indiqués dans cette pathologie.
- Troubles auditifs.
- Impuissance et baisse de libido, exception faite du nébivolol qui possède un effet libérateur de monoxyde d'azote, ce qui aiderait donc à lutter contre le dysfonctionnement érectile causé par cette classe de médicaments. L'effet semble être dose-dépendant. L'effet nocebo aurait une part non négligeable dans cet effet indésirable, les patients ayant connaissance de ce qu'il prennent un bêtabloquant et qu'il est susceptible d'avoir cet effet indésirable ayant dix fois plus susceptibles de souffrir d'impuissance que les patients qui ne savent pas qu'ils prennent un bêtabloquant ou que cette classe de médicaments peut avoit cet effet indésirable.
- Aggravation des lésions de psoriasis, et, chez les patients non affecté par le psoriasis, éruptions psoriasiformes.
- Sécheresses lacrymales, certains bêtabloquants pouvant diminuer la sécrétion de l'humeur aqueuse des yeux. (Cet effet est désirable dans le traitement des glaucomes mais est indésirable s'il ne s'agit pas de la pathologie traitée par le bêtabloquant.)
- Chutes de cheveux,, potentiellement lié à la vasoconstriction.
- Troubles hépatique, perturbation des dosages lipidiques, ou encore inflammation du foie,.
- Diminution de la sécrétion des larmes, pouvant encore plus rarement entraîner des conjonctivites d'irritations,.
Traitement de l'intoxication aux bêtabloquants
En cas de surdosage, les effets les plus importants sont la bradycardie, la chute tensionnelle, l'insuffisance cardiaque et des bronchospasmes.
Le traitement de cette intoxication dépend des manifestations cliniques. La prise en charge est donc spécifique.
En cas de bradycardie et/ou de bloc atrio-ventriculaire, une injection d'atropine à dose élevée (de 0,5mg à 1g IV) avec de l'isoprénaline est recommandée. L'atropine, par son effet parasympatholytique à dose élevé permet de contrer les effets des bêtabloquants. L'isoprénaline est quant à elle une molécule agoniste des récepteurs adrénergiques. Le but est donc ici de contrer directement les effets cardiovasculaires des bêtabloquants.
Dans le cadre d'une hypotension iatrogène ou d'un choc cardiogénique, qui entraîneraient un risque de collapsus potentiellement mortel, un remplissage par macromolécules sera effectué.
En cas de bronchospasmes, induit par les effets des bêtabloquants sur les récepteurs bêta-2, une administration inhalés de bêta-agoniste 2 est possible (salbutamol, terbutaline...). L'administration IV d'adrénaline est également possible en cas d'hypotension associés.
Les bêtabloquants ont un effet hypoglycémiant qui peut avoir une signification clinique en cas de surdosage. L'administration de glucagon est donc recommandé, étant le médicament de référence face aux hypoglycémies.
Contre-indications
Contre-indications absolues
- Certains troubles de la conduction cardiaque où les bêta-bloquant sont plus délétère que bénéfiques: bloc sino-auriculaire et bloc atrio-ventriculaire de haut degré (BAV II ou III) sans pacemaker.
- Insuffisance cardiaque décompensée, les bêtabloquants étant par ailleurs indiqués dans le cas d'une insuffisance cardiaque stabilisée.
- Asthme : les bêtabloquants sont bronchoconstricteurs, ce qui contrevient à leur emploi chez l'asthmatique et l'insuffisant respiratoire. Ils peuvent de plus diminuer l'efficacité des bêta-2-agonistes utilisés dans l'asthme, par antagonisme. Cette contre-indication est plus relative pour les asthmes légers et les bêtabloquants cardiosélectifs, qui agissent moins au niveau des récepteurs β-2. L'utilisation de bêtabloquants dans cette pathologie reste sujet à prudence, et la dose efficace la plus faible doit être recherchée.
- L'angor de Prinzmetal, les bêtabloquants pouvant empirer les spasmes coronaires qui font cette pathologie.
- Syndrome de Brugada
L'administration de bêtabloquants chez un patient hypotendu et souffrant de tachycardie peut diminuer ou aggraver la contractilité cardiaque et susciter un choc cardiogénique[réf. souhaitée].
Contre-indications relatives
- Bronchopathie chronique obstructive (BPCO) : il existe des cas où les bêtabloquants peuvent déstabiliser une maladie respiratoire chronique, essentiellement s'ils sont non cardiosélectifs. Néanmoins, ils réduisent malgré tout mécaniquement la mortalité cardiovasculaire[réf. obsolète]. Ils pourraient même diminuer le nombre de décompensations respiratoires d'une BPCO. Lorsqu'il existe une indication cardiaque, les bêta bloquants ne doivent pas être arrêtés chez les patients souffrant de BPCO et peuvent être introduits à doses minimes et progressives.
- Syndrome de Raynaud pour les bêtabloquant non cardiosélectifs sans activité sympathomimétique intrinsèque.
- Artériopathie oblitérante des membres inférieurs.
- Diabète, car ils peuvent masquer les signes d'hypoglycémies. Ils sont également responsable de vasodilatation périphérique, ce qui est particulièrement important en cas de diabète car cela augmente le risque d'hypoglycémie.
- La myasthénie peut parfois être aggravée par l'administration de bêtabloquants.
Populations particulières
Grossesse
L'hypertension compliquerait une grossesse sur dix. Il est donc important de déterminer quand utiliser des médicaments antihypertenseurs et quel niveau de pression artérielle cibler. Il faut trouver, comme pour tout traitement envisagé lors d'une grossesse, un équilibre entre le risque potentiel pour la santé du bébé lié à l'exposition au médicament face au risque pour la mère et le bébé en raison d'un problème de santé non traité (voir balance bénéfice-risque).
L'utilisation d'antihypertenseurs pendant la grossesse est relativement courante et en augmentation. Seule une faible proportion des médicaments antihypertenseurs disponibles ont été testés chez les femmes enceintes, et beaucoup sont contre-indiqués. Les antihypertenseurs les plus courants du premier trimestre sont les β-bloquants. Ces derniers n'ont pas présentés de tératogénicité, même au premier trimestre de grossesse.
Le labétalol est le bêtabloquant sur lequel il y a le plus de recul pour une utilisation pendant la grossesse, il est de plus compatible avec l’allaitement. Viennent en 2ème intention le métoprolol, l’aténolol et le propranolol, qui est également compatible avec l’allaitement. Pour les glaucomes, le timolol, puis en 2ème intention le bétaxolol, le cartéolol et le lévobunolol peuvent être utilisés, quel que soit le terme de la grossesse. Afin de minimiser le passage systémique des bêtabloquants, une spécialité ophtalmique sous forme de gel ou en libération prolongée sera préféré. L’absorption systémique peut être également réduite, comme pour tout les collyres, en comprimant l’angle interne de l’œil immédiatement après l’instillation.
Population pédiatrique
Les bêtabloquants font partie des traitements per os (oraux) utilisés dans la prise en charge thérapeutique des populations pédiatriques, où ils sont utilisés pour normaliser la pression artérielle,,. Le traitement des causes de l'hypertension sont chez les enfants d'autant plus important que chez l'adulte, car elle est toujours à priori secondaire avant l'âge de 10 ans,,.
En France, deux bêtabloquants commercialisés pour la population pédiatrique sont disponibles en ambulatoire, le propranolol et l'acébutolol. L'acébutolol est commercialisé en solution buvable sous le nom de Sectral pour l'hypertension infantile. Le propranolol quant à lui bénéficie d'une autorisation d'accès compassionnel (AAC, anciennement ATU), sous sa forme galénique buvable pour l'hypertension infantile. Cette dernière est utilisé en pédiatrie de par la facilité d’adaptation du dosage accordé par sa forme galénique. Il est efficace pour traiter l'hypertension néonatale et infantile,.
Le propranolol a également une indication pour le traitement des hémangiomes douloureux ou pouvant laisser de lourdes cicatrices. Le princeps commercialisé en France pour cette indication est l'Hemangiol, qui a une AMM et n'est donc pas une AAC/AAP,,. Cette spécialité est également commercialisée en Suisse. En Belgique, seule la préparation magistrale à base de propranolol est remboursé pour cette indication.
D'autres bêtabloquants ont également été testé en population pédiatrique. Le labétalol IV a un début d'action rapide et une durée d'action de deux à trois heures. Il peut être particulièrement utile dans l'hypertension pédiatrique médiée par les catécholamines et le système nerveux central. L'esmolol IV convient bien à la prise en charge de l'hypertension sévère en raison de son début d'action rapide (environ 60 secondes) et de sa durée d'action relativement courte (10 à 20 minutes). Il est particulièrement efficace dans la prise en charge de l'hypertension aiguë chez les nourrissons et les enfants après chirurgie de la coarctation aortique,.
Aux États-Unis, la Food and Drug Administration (FDA) a approuvé l'utilisation du métoprolol LP en 2007, car ce dernier à démontré son efficacité dans le traitement de l'hypertension artérielle. La FDA considère que le bisoprolol n'a pas de preuves d'efficacité suffisantes dans les populations pédiatriques. Idem pour le carvédilol qui a lui été testé dans l'insuffisance cardiaque infantile, mais n'a pas un niveau de preuve suffisant.
Les doses utilisés dépendent évidemment de la molécule utilisée. Le dosage s'exprime, comme très régulièrement en pédiatrie, en poids du médicament par kilogramme de poids corporelle, par exemple milligramme ou gramme de médicament par kilogramme de poids corporelle, par jour ou par administration (mg/kg/administration ou g/kg/j).
L'asthme est une pathologie fréquente chez les enfants, environ 10% en France. Les bêtabloquants doivent donc être utilisés avec précautions dans les populations pédiatriques en raison du risque de bronchospasmes (voir section contre-indications),.
Personnes âgées
Chimie thérapeutique
La chimie thérapeutique est la branche de la chimie s'intéressant à la création et modulation de composés chimiques entrant dans la composition des médicaments, que ce soit les principes actifs ou les excipients.
Propriétés physicochimiques générales
Les β-bloquants se présentent sous forme de poudre cristalline blanche ou peu coloré[réf. souhaitée]. Ces derniers comprenant systématiquement une amine secondaire ou une amine tertiaire(voir partie Pharmacophore), leurs pH se situe entre 8,7 et 9,8. Il s'agit d'une famille de médicament hétérogène avec des caractéristiques chimiques et pharmacologiques variés.
Pharmacophore
Le pharmacophore est la partie pharmacologiquement active d'une classe de molécule. Elle est le squelette minimum nécessaire à l'action recherchée de cette classe moléculaire. Il existe deux grandes familles de bêtabloquants :
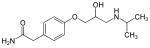
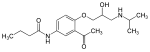
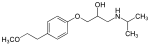
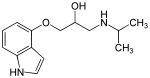
- Les phényléthanolamines, avec une DCI en -alol (ex : sotalol)
- Les aryloxypropanolamines, avec une DCI en -olol (ex : propranolol)
Phényléthanolamines

Le pharmacophore de cette famille moléculaire consiste en un composé aromatique relié à une éthylamine substitué en position 1 par un hydroxyle. L'amine est une isopropylamine dans le cas du sotalol. Cette famille comprend le sotalol et le labétalol, toutes non cardiosélectives, elle se lie sans distinction à β1 (effet désirable) et à β2 (effet indésirable).
Aryloxypropanolamines

Le pharmacophore de cette famille moléculaire consiste en un composé aromatique relié à une propylamine substitué en position 2 par un hydroxyle. L'amine est une isopropylamine ou une tertiobutylamine, elle peut cependant être substituée par de plus longues chaînes (ex: nébivolol, ou R=(CH2)2-Ar). Cette famille comprend la majeure partie des bêtabloquants actuellement utilisés en médecine humaine. La différence majeure avec les phényléthanolamines est l'ajout d'un groupement méthoxy sur la chaine aminée. Cet agrandissement de la chaîne carboné permet une augmentation de l'activité et de la sélectivité des bêtabloquants de cette classe. Dans cette classe sont généralement compris le carvédilol, le nébivolol ainsi que la propafénone (qui n'est pas un bêtabloquant stricto sensu). Ces trois derniers sont parfois considérés comme des bêtabloquants de troisième génération. Leur différence chimique majeure est la substitution par des groupements plus larges de l'amine principal des bêtabloquants.
Sélectivité agoniste vs antagoniste
L'utilisation d'un groupement aromatique volumineux permet la liaison de la molécule aux récepteurs sans activation: c'est donc la nature du groupement aromatique qui module la nature agoniste ou antagoniste de la molécule. L'adrénaline, agoniste des récepteurs adrénergiques, possède par exemple un noyau aromatique nommé benzènediol qui permet l'activation des récepteurs adrénergique. Le pronéthalol (un des premiers bêtabloquant) remplace ce benzènediol par un naphtalène, plus volumineux, qui explique son effet antagoniste[réf. souhaitée].
Sélectivité α vs β
Les récepteurs β sont dotées d'un acide aminé[Lequel ?] hydrophobe en plus par rapport aux récepteurs α. La substitution de l'amine par des groupements carbonés permet ainsi la sélectivité α vs β[réf. souhaitée].
Cardiosélectivité
Un β-bloquant est dit cardiosélectif quand l'activité β1-bloquante est bien supérieure à l'activité β2-bloquante. L'action du blocage des récepteurs β1 est recherché pour l'effet vasodilatateur luttant ainsi contre l'hypertension. Le blocage des récepteurs β2 est lui indésirable dans la grande majorité des cas car il cause une bronchoconstriction pouvant être dangereuse pour les patients insuffisant pulmonaire. Cette cardiosélectivité est créée par la substitution en para de la chaîne aminée par des groupements accepteurs de liaison hydrogène[réf. souhaitée]. Cette liaison hydrogène permet une interaction supplémentaire avec les récepteurs β1. La séquence d'acide aminés des récepteurs β2 ne permet pas une liaison hydrogène à cet endroit, ainsi la présence de tels groupements permet la cardiosélectivité des bêtabloquants.
Lipophilie vs Hydrophilie
Synthèse

L'étape principale de la synthèse des β-bloquants consiste à ajouter une chaîne de propanolamine à un phénolate. Cela peut être fait en suivant deux voies distinctes, qui impliquent toutes deux l'alkylation d'un phénolate avec l'épichlorhydrine (ECH). La première voie est représentée sur le schéma ci-contre comme la voie supérieure. Il s'agit d'un phénolate réagissant avec le groupement époxyde (aussi appelé oxirane) et résultant en un groupement alcoolate, qui déplace le chlorure adjacent pour former un nouveau cycle époxyde. La deuxième voie est représentée comme la voie inférieure dans le schéma. Elle consiste en un déplacement du chlore avec une réaction SN2 pour donner la même molécule qu'obtenu dans la voie précédente. Dans les deux voies, le carbone central chiral préserve sa configuration, ce qui est un paramètre important à prendre en compte lors de la synthèse de médicaments ne devant contenir qu'un seul énantiomère. L'ouverture du cycle époxyde se fait avec une amine appropriée, telle que l'isopropylamine ou la tert-butylamine. Cela conduit au composé aryloxypropanolamine, constitué d'une amine secondaire. Cette amine est généralement connue comme le groupement structurel causant l'activité de blocage β-adrénergique.
Histoire
Les bêtabloquants ont été initialement développés dans les années soixante. La dichloroisoprénaline, premier bêtabloquant découvert en 1958 par sérendipité, est un dérivé de l'adrénaline dans lequel les deux groupements hydroxyles du benzènediol ont été remplacés par du chlore. Ce dernier n'a pas d'intérêt clinique mais a mené à la synthèse en 1960 du pronéthalol et du propranolol par James W. Black et ses associés à Imperial Chemical Industries. Leur but était alors de synthétiser un médicament capable de diminuer les besoins en oxygène du myocarde dans le cadre de l'angor, en interférant avec les catécholamines. Le pronéthalol se révélant tératogène sur les modèles murins, seule la recherche sur le propranolol a été continuée.

Impact économique
Les bêtabloquants représentaient en France en 2022 une dépense estimée de 221,3 millions d'euros pour l'assurance maladie. Ce coût est en diminution (en 2012: 342,9 millions d'euros), notamment dû à une baisse de la prescription des bêtabloquants en faveur d'autres antihypertenseurs (principalement les inhibiteurs de l'enzyme de conversion) et grâce à la fin de brevet de nombreux princeps permettant une diminution des coûts.
Principes actifs
Il est à noter que les différentes classes présentées ne sont pas exclusives : un produit peut posséder des propriétés pharmacologiques multiples.
β-bloquants cardiosélectifs
Ils bloquent préférentiellement les récepteurs β1, que l'on trouve principalement au niveau cardiaque, avec un effet modéré sur les récepteurs β2, dont l'activation stimule naturellement la relaxation des fibres musculaires lisses des vaisseaux et des bronches. Les bêtabloquants cardiosélectifs limitent donc la vasoconstriction qui serait induite par les bêtabloquants non sélectifs, notamment au niveau des extrémités des membres (voir Syndrome de Raynaud) ainsi qu'un éventuel phénomène de bronchoconstriction (et donc le risque de bronchospasme chez les individus prédisposés à l'asthme). Les bêtabloquants cardiosélectifs les plus utilisés sont l'acébutolol, l'aténolol, le bisoprolol, le métoprolol, le céliprolol et le nébivolol.
β-bloquants non-cardiosélectifs
Ces bêtabloquants inhibent à la fois les récepteurs β1 et à la fois les récepteurs β2. Ils sont donc définis comme non sélectifs, et dû aux effets cardiaques des récepteurs β1, ils sont précisément dénommés «non-cardiosélectifs». Ils comprennent notamment la dichloroisoprénaline, le premier bêtabloquant découvert mais non utilisé en thérapeutique, le propranolol, qui sera le premier utilisé en médecine, le sotalol et le timolol.
β-bloquants β-2 sélectifs
Certains β-bloquants sont non cardiosélectifs, et sont sélectifs uniquement des récepteurs β-2, comme butaxamine (en)
β-bloquants avec activité alpha-bloquante
Ces bêtabloquants inhibent les récepteurs bêta adrénergique mais également les récepteurs alpha adrénergiques, comme le labétalol ou le carvédilol.
β-bloquants avec activité sympathomimétique intrinsèque (ASI)
Ces β-bloquants ont un effet stimulant partiel direct sur les récepteurs β, ce sont donc des antagonistes partiels. Cet effet agoniste partiel (et donc antagoniste partiel) permet de diminuer les bradycardies en maintenant un tonus sympathique minimal sur le myocarde. Ils peuvent donc s'avérer utiles en clinique lorsque le patient présente une bradycardie relativement importante (surtout au repos) puisque l'effet β-bloqueur sur le myocarde est légèrement diminué. Des effets protecteurs sur les taux de lipides dans le plasma sont aussi soupçonnés[réf. nécessaire]. Ils ont également un risque diminué de causer des phénomènes de Raynaud, toujours grâce à leur activation partielle des récepteurs β,.
Il est important de noter leur inefficacité dans le traitement des migraines.
On peut y compter l'acébutolol, l'alprénolol, le cartéolol, l'oxprénolol, le pindolol et le céliprolol,.
β-bloquants avec activité stabilisante de membrane (ASM)
Cette classe de bêtabloquants présente la particularité de diminuer l'excitabilité cardiaque en agissant sur la genèse du potentiel d'action myocardique. La plupart des molécules concernées ont des fonctions anti-arythmiques dites «quinidine-like» (classe II de Vaughan-Williams). Elles agissent en ralentissant la conduction au niveau du nœud atrioventriculaire, contrôlant l'arythmie ou prévenant le risque d'arythmie. Le sotalol fait exception à cette liste puisqu'il agit en allongeant la durée du potentiel d'action. Ce produit reste un bêtabloquant, mais il constitue en fait un anti-arythmique «amiodarone-like» (classe III de Vaughan-Williams). Parmi ces derniers, il y'a l'acébutolol, le labétalol, le nadolol, l'oxprénolol, le pindolol, le propranolol ou encore le sotalol.
Notes et références
Notes
Références
- (en) Cet article est partiellement ou en totalité issu de l’article de Wikipédia en anglais intitulé « Beta-blockers » (voir la liste des auteurs).
- (en) Cet article est partiellement ou en totalité issu de l’article de Wikipédia en anglais intitulé « Discovery and development of beta-blockers » (voir la liste des auteurs).
Voir aussi
This article uses material from the Wikipedia Français article Bêta-bloquant, which is released under the Creative Commons Attribution-ShareAlike 3.0 license ("CC BY-SA 3.0"); additional terms may apply (view authors). Le contenu est disponible sous licence CC BY-SA 4.0 sauf mention contraire. Images, videos and audio are available under their respective licenses.
®Wikipedia is a registered trademark of the Wiki Foundation, Inc. Wiki Français (DUHOCTRUNGQUOC.VN) is an independent company and has no affiliation with Wiki Foundation.