ਆਤਸ਼ਕ
ਸਿਫਿਲਿਸ ਇੱਕ ਸੈਕਸ ਰਾਹੀਂ ਫੈਲਣ ਵਾਲੀ ਲਾਗ ਹੈ ਜੋ ਸਪਾਈਰੋਸ਼ੇ ਬੈਕਟੀਰੀਆ ਟ੍ਰੇਪੋਨੇਮਾ ਪੈਲਿਡਮ ਉਪਪ੍ਰਜਾਤੀ ਪੈਲਿਡਮ ਕਰਕੇ ਹੁੰਦੀ ਹੈ। ਇਸਦੇ ਫੈਲਣ ਦਾ ਮੁੱਖ ਮਾਧਿਅਮ ਜਿਨਸੀ ਸੰਪਰਕ ਹੈ; ਇਹ ਗਰਭ-ਅਵਸਥਾ ਦੌਰਾਨ ਜਾਂ ਜਨਮ ਦੇ ਸਮੇਂ ਮਾਂ ਤੋਂ ਬੱਚੇ ਨੂੰ ਵੀ ਫੈਲ ਸਕਦਾ ਹੈ, ਜਿਸਦੇ ਨਤੀਜੇ ਵੱਜੋਂਜਮਾਂਦਰੂ ਸਿਫਿਲਿਸ ਹੋ ਜਾਂਦਾ ਹੈ। ਸਬੰਧਤ ਟ੍ਰੇਪੋਨੇਮਾ ਪੈਲਿਡਮ ਕਾਰਨ ਹੋਣ ਵਾਲੇ ਹੋਰ ਰੋਗਾਂ ਵਿੱਚ ਯਾਜ (ਉਪ-ਪ੍ਰਜਾਤੀ ਪਰਟੇਨਿਊ), ਪਿੰਟਾ(ਉਪ-ਪ੍ਰਜਾਤੀ ਕਾਰਾਟਿਅਮ), ਅਤੇ ਬੇਜਲ (ਉਪ-ਪ੍ਰਜਾਤੀ ਏਂਡੇਕਿਅਮ) ਸ਼ਾਮਲ ਹਨ।
| ਸਿਫਿਲਿਸ (ਆਤਸ਼ਕ) | |
|---|---|
| ਵਰਗੀਕਰਨ ਅਤੇ ਬਾਹਰਲੇ ਸਰੋਤ | |
 ਟ੍ਰੇਪੋਨੇਮਾ ਪੈਲਿਡਮ ਦਾ ਇਲੈਕਟ੍ਰੋਨ ਮਾਈਕ੍ਰੋਗ੍ਰਾਫ | |
| ਆਈ.ਸੀ.ਡੀ. (ICD)-10 | A50-A53 |
| ਆਈ.ਸੀ.ਡੀ. (ICD)-9 | 090-097 |
| ਰੋਗ ਡੇਟਾਬੇਸ (DiseasesDB) | 29054 |
| ਮੈੱਡਲਾਈਨ ਪਲੱਸ (MedlinePlus) | 001327 |
| ਈ-ਮੈਡੀਸਨ (eMedicine) | med/2224 emerg/563 derm/413 |
| MeSH | D013587 |
ਸਿਫਿਲਿਸ ਦੇ ਚਿੰਨ੍ਹ ਅਤੇ ਲੱਛਣ ਇਸ ਗੱਲ ਤੇ ਨਿਰਭਰ ਕਰਦੇ ਹਨ ਕਿ ਇਹ ਆਪਣੇ ਚਾਰ ਚਰਣਾਂ (ਪ੍ਰਾਥਮਿਕ, ਗੌਣ, ਦੱਬਿਆ, ਅਤੇ ਤੀਜੇ ਦਰਜੇ ਦਾ) ਵਿੱਚੋਂ ਕਿਸ ਚਰਣ ਤੇ ਹੈ। ਪ੍ਰਾਥਮਿਕ ਚਰਣ ਵਿੱਚ ਏਕਲ ਸੰਢਾ (ਇੱਕ ਠੋਸ, ਦਰਦ ਰਹਿਤ, ਕਾਰਸ਼ ਰਹਿਤ ਫੋੜਾ) ਸ਼ਾਮਲ ਹੁੰਦਾ ਹੈ, ਗੌਣ ਸਿਫਿਲਿਸ ਵਿੱਚ ਫੈਲੇ ਹੋਏ ਦਾਣੇ ਹੁਂਦੇ ਹਨ ਜੋ ਅਕਸਰ ਹਥੇਲੀਆਂ ਜਾਂ ਪੈਰਾਂ ਦੇ ਤਲਵਿਆਂ ਤੇ ਹੁੰਦੇ ਹਨ, ਦੱਬੇ ਸਿਫਿਲਿਸ ਦੇ ਕੋਈ ਲੱਛਣ ਨਹੀਂ ਹੁੰਦੇ ਹਨ, ਅਤੇ ਤੀਜੇ ਦਰਜੇ ਦੇ ਗੁੰਮਾ ਵਾਲਾ ਸਿਫਿਲਿਸ, ਤੰਤ੍ਰਿਕਾ ਸਬੰਧੀ, ਜਾਂ ਦਿਲ ਸਬੰਧੀ ਹੁੰਦਾ ਹੈ। ਪਰ ਇਸਦੇ ਲਗਾਤਾਰ ਅਸਧਾਰਨ ਪ੍ਰਤੁਤੀਕਰਣ ਦੇ ਕਾਰਨ ਇਸ ਨੂੰ "ਮਹਾਨ ਨਕਲਚੀ" ਵੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਨਿਦਾਨ ਆਮ ਤੌਰ ਤੇ ਖੂਨ ਦੀਆਂ ਜਾਂਚਾਂ ਦੁਆਰਾ ਕੀਤਾ ਜਾਂਦਾ ਹੈ; ਪਰ, ਬੈਕਟੀਰੀਆ ਨੂੰ ਮਾਈਕ੍ਰੋਸਕੋਪ ਦੇ ਹੇਠਾਂ ਦੇਖਿਆ ਜਾ ਸਕਦਾ ਹੈ। ਸਿਫਿਲਿਸ ਦਾ ਐਂਟੀਬਾਇਓਟਿਕਸ ਦੇ ਨਾਲ ਪ੍ਰਭਾਵੀ ਢੰਗ ਨਾਲ ਇਲਾਜ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ, ਖਾਸ ਕਰਕੇ ਤਰਜੀਹੀ ਇਨਟ੍ਰਾਮਸਕਿਊਲਰ ਪੇਨਿਸਿਲਿਨ G (ਨਿਊਰੋਸਿਫਿਲਿਸ ਲਈ ਨਸ ਦੁਆਰਾ), ਜਾਂ ਫੇਰ ਸੇਫਟ੍ਰਿਆਕਸੋਨ, ਅਤੇ ਪੈਨਿਸਿਲਨ ਤੋਂ ਗੰਭੀਰ ਅਲਰਜੀ ਵਾਲੇ ਲੋਕਾਂ ਵਿੱਚ, ਮੂੰਹ ਰਾਹੀਂ ਲਈ ਜਾਣ ਵਾਲੀ ਡੋਕਸੀਸਾਈਕਿਲਿਨ ਜਾਂ ਅਜ਼ੀਥ੍ਰੋਮਾਈਸਿਨ।
ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ ਕਿ 1999 ਵਿੱਚ ਸਿਫਿਲਿਸ ਨੇ ਦੁਨੀਆ ਭਰ ਵਿੱਚ 12 ਮਿਲੀਅਨ ਲੋਕਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕੀਤਾ, ਜਿਨ੍ਹਾਂ ਵਿੱਚੋਂ 90% ਤੋਂ ਵੱਧ ਮਾਮਲੇ ਵਿਕਾਸਸ਼ੀਲ ਦੇਸਾਂ ਵਿੱਚ ਹੋਏ। 1940 ਦੇ ਦਹਾਕੇ ਵਿੱਚ ਪੈਨਿਸਿਲਿਨ ਦੀ ਵਿਆਪਕ ਉਪਲਬਧਤਾ ਦੇ ਕਾਰਨ ਨਾਟਕੀ ਰੂਪ ਵਿੱਚ ਘੱਟ ਜਾਣ ਦੇ ਬਾਅਦ, ਸ਼ਤਾਬਦੀ ਦੀ ਸ਼ੁਰੂਅਤ ਦੇ ਨਾਲ ਬਹੁਤ ਦੇਸ਼ਾਂ ਵਿੱਚ ਲਾਗ ਦੀ ਦਰ ਵੱਧ ਗਈ ਹੈ, ਅਕਸਰ ਹਿਊਮਨ ਇਮੁਉਨੋਡੇਫੀਸਿਏਸ਼ੀ ਵਾਇਰਦ (HIV) ਦੇ ਨਾਲ ਮਿਲ ਕੇ। ਅੰਸ਼ਕ ਰੂਪ ਵਿੱਚ ਇਸ ਦਾ ਕਾਰਨ ਮਰਦਾਂ ਨਾਲ ਸੰਭੋਗ ਕਰਨ ਵਾਲੇ ਮਰਦਾਂ ਵਿੱਚ ਅਸੁਰੱਖਿਅਤ ਜਿਨਸੀ ਸਬੰਧ, ਖੁੱਲ੍ਹੇ ਜਿਨਸੀ ਸੰਬੰਧ, ਵੇਸਵਾ ਗਮਨ, ਬੈਰੀਅਰ ਵਾਲੇ ਸੁਰੱਖਿਆ ਤਰੀਕਿਆਂ ਦੀ ਘੱਟ ਰਹੀ ਵਰਤੋਂ ਹੈ।
ਚਿੰਨ੍ਹ ਅਤੇ ਲੱਛਣ
ਸਿਫਿਲਿਸ ਚਾਰ ਵੱਖ-ਵੱਖ ਸ਼੍ਰੇਣੀਆਂ ਵਿੱਚੋਂ ਕਿਸੇ ਇੱਕ ਵਿੱਚ ਮੌਜੂਦ ਹੋ ਸਕਦਾ ਹੈ: ਪ੍ਰਾਥਮਿਕ, ਗੌਣ, ਦੱਬਿਆ, ਅਤੇ ਤੀਜੇ ਦਰਜੇ ਦਾ, ਅਤੇ ਜਮਾਂਦਰੂ ਰੂਪ ਵਿੱਚ ਵੀ ਹੋ ਸਕਦਾ ਹੈ। ਇਸਦੇ ਲਗਾਤਾਰ ਅਸਧਾਰਨ ਪ੍ਰਸਤੁਤੀਕਰਣਾਂ ਦੇ ਕਾਰਨ ਸਰ ਵਿਲੀਅਮ ਓਸਲਰ ਦੇ ਦੁਆਰਾ ਇਸ ਨੂੰ "ਮਹਾਨ ਨਕਲਚੀ" ਕਿਹਾ ਗਿਆ ਹੈ।
ਪ੍ਰਾਥਮਿਕ
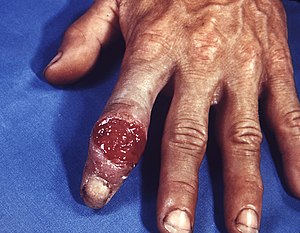
ਪ੍ਰਾਤਮਿਕ ਸਿਫਿਲਿਸ ਆਮ ਤੌਰ ਤੇ ਕਿਸੇ ਦੂਜੇ ਵਿਅਕਤੀ ਦੇ ਲਾਗ ਵਾਲੇ ਜਖਮਾਂ ਦੇ ਨਾਲ ਸਿੱਧੇ ਜਿਨਸੀ ਸੰਪਰਕ ਦੇ ਦੁਆਰਾ ਹੁੰਦਾ ਹੈ। ਸ਼ੁਰੂਆਤੀ ਸੰਪਰਕ ਦੇ ਲਗਭਗ 3 ਤੋਂ 90 ਦਿਨਾਂ (ਔਸਤਨ 21 ਦਿਨਾਂ) ਦੇ ਬਾਅਦ ਇੱਕ ਚਮੜੀ ਦਾ ਜਖਮ, ਜਿਸ ਨੂੰ ਸੰਢਾ, ਕਿਹਾ ਜਾਂਦਾ ਹੈ, ਸੰਪਰਕ ਵਾਲੇ ਸਥਾਨ ਤੇ ਪ੍ਰਗਟ ਹੁੰਦਾ ਹੈ। ਇਹ ਆਮਤੌਰ ਤੇ (40% ਮਾਮਲਿਆਂ ਵਿੱਚ) ਏਕਲ, ਮਜ਼ਬੂਤ, ਦਰਦ-ਰਹਿਤ, ਖਾਰਸ਼ ਨਾ ਕਰਨ ਵਾਲਾ ਚਮੜੀ ਦਾ ਫੋੜਾ ਹੁੰਦਾ ਹੈ ਜਿਸ ਦਾ ਅਧਾਰ ਸਪਸ਼ਟ ਅਤੇ ਕਿਨਾਰੇ ਤਿੱਖੇ ਹੁੰਦੇ ਹਨ, ਅਤੇ ਆਕਾਰ 0.3 ਅਤੇ 3.0 ਸੈਂਟੀਮੀਟਰ ਦੇ ਵਿਚਕਾਰ ਹੁੰਦਾ ਹੈ। ਹਾਲਾਂਕਿ ਜਖਮ, ਕੋਈ ਵੀ ਰੂਪ ਲੈ ਸਕਦੇ ਹਨ। ਆਮ ਤੌਰ ਤੇ, ਇਹ ਇੱਕ ਮੈਕਿਊਲ (ਚਮੜੀ ਤੇ ਬੇਰੰਗ ਚੱਕਤਾ ਜੋ ਚਮੜੀ ਤੋਂ ਉੱਪਰ ਨਹੀਂ ਉਠਦਾ ਹੈ) ਤੋਂ ਪੈਪਿਊਲ (ਚਮੜੀ ਤੇ ਉਭਾਰ) ਤਕ ਹੋ ਸਕਦਾ ਹੈ ਅਤੇ ਅੰਤ ਵਿੱਚ ਇਰੋਜਨ ਜਾਂ ਅਲਸਰ ਵਿੱਚ ਵਿਕਸਿਤ ਹੋ ਜਾਂਦਾ ਹੈ। ਕਦੇ-ਕਦੇ, ਇੱਕ ਤੋਂ ਵੱਧ ਜਖਮ (~40%) ਮੌਜੂਦ ਹੋ ਸਕਦੇ ਹਨ, ਇਹ ਇੱਕ ਤੋਂ ਵੱਧ ਜਖਮ ਉਹਨਾਂ ਵਿੱਚ ਵਧੇਰੇ ਆਮ ਹੁੰਦੇ ਹਨ ਜਿਨ੍ਹਾਂ ਨੂੰ HIV ਦੀ ਲਾਗ ਵੀ ਹੈ। ਜਖਮ ਦਰਦ ਭਰੇ ਜਾਂ ਸੰਵੇਦਨਸ਼ੀਲ ਹੋ ਸਕਦੇ ਹਨ (30%), ਅਤੇ ਉਹ ਜਣਨ ਅੰਗਾਂ ਤੋਂ ਬਾਹਰ ਹੋ ਸਕਦੇ ਹਨ (2–7%)। ਔਰਤਾਂ ਵਿੱਚ ਸਭ ਤੋਂ ਆਮ ਸਥਾਨ ਬੱਚੇਦਾਨੀ ਦੀ ਗਰਦਨ (44%), ਭਿੰਨ ਲਿੰਗੀ ਮਰਦਾਂ ਵਿੱਚ ਲਿੰਗ (99%), ਅਤੇ ਮਰਦਾਂ ਦੇ ਨਾਲ ਸੰਭੋਗ ਕਰਨ ਵਾਲੇ ਮਰਦਾਂ ਵਿੱਚ ਗੁਦਾ ਦੁਆਰਾ ਅਤੇ ਗੁਦਾ ਦੇ ਅੰਦਰ (34%) ਵਧੇਰੇ ਆਮ ਸਥਾਨ ਹਨ। ਅਕਸਰ ਲਾਗ ਵਾਲੇ ਖੇਤਰ ਵਿੱਚ ਲਿੰਫ ਗਿਲਟੀ ਦਾ ਆਕਾਰ ਵੱਧ ਜਾਂਦਾ ਹੈ (80%), ਜੋ ਕਿ ਸੰਢਾ ਬਣ ਜਾਣ ਦੇ ਸੱਤ ਤੋਂ 10 ਦਿਨ ਬਾਅਦ ਹੁੰਦਾ ਹੈ।ਜਖਮ ਇਲਾਜ ਦੇ ਬਿਨਾਂ ਤਿੰਨ ਤੋਂ ਛੇ ਹਫ਼ਤੇ ਤਕ ਰਹਿ ਸਕਦਾ ਹੈ।
ਦੂਜੇ ਦਰਜੇ ਦਾ


ਦੂਜੇ ਦਰਜੇ ਦਾ ਸਿਫਿਲਿਸ, ਪ੍ਰਾਥਮਿਕ ਸਿਫਿਲਿਸ ਤੋਂ ਲਗਭਗ ਚਾਰ ਤੋਂ ਦੱਸ ਹਫ਼ਤਿਆਂ ਬਾਅਦ ਹੁੰਦਾ ਹੈ। ਜਦ ਕਿ ਦੂਜੇ ਦਰਜੇ ਦਾ ਸਿਫਿਲਿਸ ਕਈ ਵੱਖ-ਵੱਖ ਰੂਪਾਂ ਲਈ ਜਾਣਿਆ ਜਾਂਦਾ ਹੈ, ਲੱਛਣਾਂ ਵਿੱਚ ਆਮ ਤੌਰ ਤੇ ਚਮੜੀ,ਬਲਗਮੀ ਝਿੱਲੀਆਂ, ਅਤੇ ਲਿੰਫ ਗ੍ਰੰਥੀਆਂ ਸ਼ਾਮਲ ਹਨ। ਹਥੇਲੀਆਂ ਅਤੇ ਪੇਰਾਂ ਦੇ ਤਲਵਿਆਂ ਸਮੇਤ, ਧੜ ਅਤੇ ਹੱਥਾਂ-ਪੈਰਾਂ ਤੇ ਇੱਕ ਸਮਾਨ, ਲਾਲ-ਗੁਲਾਬੀ, ਖਾਰਸ਼ ਨਾ ਕਰਨ ਵਾਲੀ ਛਪਾਕੀ ਹੋ ਸਕਦੀ ਹੈ। ਛਪਾਕੀ ਮੈਕਿਊਲੋਪਾਪੁਲਰ ਜਾਂ ਮੁਹਾਂਸਿਆਂ ਨਾਲ ਭਰੀ ਹੋਈ ਹੋ ਸਕਦੀ ਹੈ। ਇਹ ਸਮਤਲ, ਚੌੜੀ, ਸਫੇਦ, ਫਿਨਸੀਆਂ ਵਰਗੇ ਜਖਮ ਜਿਨ੍ਹਾਂ ਨੂੰ ਬਲਗਮੀ ਝਿੱਲੀ ਤੇ ਕੋਂਡੀਲੋਮਾ ਲੈਟਮਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਇਹਨਾਂ ਸਾਰੇ ਜਖ਼ਮਾਂ ਤੇ ਬੈਕਟੀਰੀਆ ਪਲਦੇ ਹਨ ਜੋ ਲਾਗ ਵਾਲੇ ਹੁੰਦੇ ਹਨ। ਹੋਰਾਂ ਲੱਛਣਾਂ ਵਿੱਚ ਬੁਖਾਰ, ਪਕਿਆ ਹੋਆ ਗਲਾ,ਬੇਚੈਨੀ, ਭਾਰ ਘਟਣਾ, ਵਾਲ ਝੜਨੇ, ਅਤੇ ਸਿਰਦਰਦ ਸ਼ਾਮਲ ਹਨ। ਵਿਰਲੇ ਪ੍ਰਗਟੀਕਰਣਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨਹੇਪਾਟਾਇਟਿਸ, ਗੁਰਦੇ ਦੀ ਬਿਮਾਰੀ, ਗਠੀਆ, ਪੇਰੀਓਸਟੀਟਿਸ, ਆਪਟਿਕ ਨਿਉਰਿਟਿਸ, ਯੂਵੇਟਿਸ, ਅਤੇ ਇੰਟਰਸਟੀਸ਼ਿਲ ਅਕੇਰਾਟਾਇਟਿਸ। ਗੰਭੀਰ ਲੱਛਣ ਆਮ ਤੌਰ ਤੇ ਤਿੰਨ ਤੋਂ ਛੇ ਹਫ਼ਤਿਆ ਬਾਅਦ ਠੀਕ ਹੋ ਜਾਂਦੇ ਹਨ; ਪਰ, ਲਗਭਗ 25% ਲੋਕਾਂ ਵਿੱਚ ਗੌਣ ਲੱਛਣ ਦੁਬਾਰਾ ਆ ਸਕਦੇ ਹਨ। ਦੂਜੇ ਦਰਜੇ ਦੇ ਸਿਫਿਲਿਸ ਵਾਲੇ ਬਹੁਤ ਸਾਰੇ ਲੋਕ (40–85% ਔਰਤਾਂ, 20–65% ਮਰਦ) ਪਹਿਲਾਂ ਹੋਏ ਪ੍ਰਾਥਮਿਕ ਸਿਫਿਲਿਸ ਦੇ ਆਮ ਸੰਢੇ ਦੀ ਰਿਪੋਰਟ ਨਹੀਂ ਕਰਦੇ ਹਨ।
ਦੱਬਿਆ
ਦੱਬੇ ਹੋਏ ਸਿਫਿਲਿਸ ਨੂੰ ਬਿਮਾਰੀ ਦੇ ਲੱਛਣਾਂ ਦੇ ਬਿਨਾਂ ਲਾਗ ਦੇ ਸੇਰੋਲੋਜਿਕ ਸਬੂਤ ਵਾਲੇ ਵੱਜੋਂ ਪਰਿਭਾਸ਼ਿਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਅਮੇਰਿਕਾ ਵਿੱਚ ਇਸ ਨੂੰ ਅੱਗੇ ਸ਼ੁਰੂਆਤੀ (ਦੂਜੇ ਦਰਜੇ ਦੇ ਸਿਫਿਲਿਸ ਤੋਂ ਬਾਅਦ 1 ਸਾਲ ਤੋਂ ਘੱਟ) ਜਾਂ ਪਿਛੇਤਾ (ਦੂਜੇ ਦਰਜੇ ਦੇ ਸਿਫਿਲਿਸ ਤੋਂ 1 ਸਾਲ ਬਾਅਦ) ਦੇ ਰੂਪ ਵਿੱਚ ਵੀ ਜਾਣਿਆ ਜਾਂਦਾ ਹੈ ਯੂਨਾਈਟਿਡ ਕਿੰਗਡਮ ਸ਼ੁਰੂਆਤੀ ਅਤੇ ਪਿਛੇਤੇ ਦੱਬੇ ਹੋਏ ਸਿਫਿਲਿਸ ਲਈ ਦੋ ਸਾਲਾਂ ਦੇ ਕੱਟ-ਆਫ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ। ਸ਼ੁਰੂਆਤੀ ਦੱਬੇ ਹੋਏ ਸਿਫਿਲਿਸ ਵਿੱਚ ਲੱਛਣ ਦੁਬਾਰਾ ਆ ਸਕਦੇ ਹਨ। ਪਿਛੇਤਾ ਦਬਿਆ ਹੋਇਆ ਸਿਫਿਲਿਸ ਲੱਛਣਾਂ ਦੇ ਬਿਨਾਂ, ਹੁੰਦਾ ਹੈ, ਅਤੇ ਸ਼ੁਰੂਆਤੀ ਦੱਬੇ ਹੋਏ ਸਿਫਿਲਿਸ ਦੇ ਵਾਂਗ ਛੂਤ ਵਾਲਾ ਨਹੀਂ ਹੁੰਦਾ ਹੈ।
ਤੀਸਰੇ ਦਰਜੇ ਦਾ

ਤੀਜੇ ਦਰਜੇ ਦਾ ਸਿਫਿਲਿਸ ਸ਼ੁਰੂਅਤੀ ਲਾਗ ਦੇ 3 ਤੋਂ 15 ਸਾਲਾਂ ਬਾਅਦ ਹੋ ਸਕਦਾ ਹੈ, ਅਤੇ ਇਸ ਨੂੰ ਤਿੰਨ ਵੱਖ-ਵੱਖ ਰੂਪਾਂ ਵਿੱਚ ਵੰਡਿਆ ਜਾ ਸਕਦਾ ਹੈ: ਗੁਮਾਂ ਵਾਲਾ ਸਿਫਿਲਿਸ (15%), ਪਿਛੇਤਾ ਨਿਊਰੋਸਿਫਿਲਿਸ (6.5%), ਅਤੇ ਦਿਲ ਅਤੇ ਨਾੜੀਆਂ ਦਾ ਸਿਫਿਲਿਸ (10%)। ਇਲਾਜ ਦੇ ਬਿਨਾਂ, ਇੱਕ ਤਿਹਾਈ ਲਾਗ ਗ੍ਰਸਤ ਲੋਕਾਂ ਵਿੱਚ ਸਿਫਿਲਿਸ ਰੋਗ ਵਿਕਸਿਤ ਹੋ ਜਾਂਦਾ ਹੈ। ਤੀਜੇ ਦਰਜੇ ਦੇ ਸਿਫਿਲਿਸ ਵਾਲੇ ਲੋਕ ਲਾਗ ਨਹੀਂ ਫੈਲਾਉਂਦੇ ਹਨ।
ਗੁੰਮਾਂ ਵਾਲਾ ਸਿਫਿਲਿਸ ਜਾਂ ਪਿਛੇਤਾ ਹਲਕਾ ਸਿਫਿਲਿਸ ਆਮ ਤੌਰ ਤੇ ਸ਼ੁਰੂਆਤੀ ਲਾਗ ਦੇ 1 ਤੋਂ 46 ਸਾਲਾਂ ਬਾਅਦ ਹੁੰਦਾ ਹੈ, ਅਤੇ ਔਸਤ ਮਿਆਦ 15 ਸਾਲ ਹੈ। ਇਸ ਚਰਣ ਨੂੰ ਪੁਰਾਣੇ ਗੁੰਮਾਂਨਾਲ ਪਛਾਣਿਆ ਜਾਂਦਾ ਹੈ, ਜੋ ਨਰਮ, ਟਿਊਮਰ ਵਰਗੇ ਸੁੱਜੀਆਂ ਹੋਈਆਂ ਗੇਦਾਂ ਹੁੰਦੀਆਂ ਹਨ ਜਿਨ੍ਹਾਂ ਦਾ ਆਕਾਰ ਕਾਫੀ ਵੱਖ-ਵੱਖ ਹੁੰਦਾ ਹੈ। ਉਹ ਆਮ ਤੌਰ ਤੇ ਚਮੜੀ, ਹੱਡੀ, ਅਤੇ ਜਿਗਰ ਤੇ ਅਸਰ ਕਰਦੇ ਹਨ, ਪਰ ਕਿਤੇ ਵੀ ਹੋ ਸਕਦੇ ਹਨ।
ਨਿਊਰੋਸਿਫਿਲਿਸ ਇੱਕ ਲਾਗ ਹੈ ਜੋ ਕੇਂਦਰੀ ਤੰਤੂ ਪ੍ਰਣਾਲੀ ਨਾਲ ਸਬੰਧਤ ਹੁੰਦੀ ਹੈ। ਇਹ ਲੱਛਣਾਂ ਦੇ ਬਿਨਾਂ ਜਾਂ ਸਿਫਿਲਿਸ ਵਾਲੇ ਮੇਨਿਨਜਾਈਟਿਸ ਦੇ ਰੂਪ ਵਿੱਚ ਸ਼ੁਰੂਆਤੀ ਹੋ ਸਕਦਾ ਹੈ, ਜਾਂ ਮੇਨਿਨਗੋਵੈਸਕੁਲਰ ਸਿਫਿਲਿਸ, ਜਨਰਲ ਪੈਰਿਸਿਸ, ਜਾਂ ਟੇਬਸ ਡੋਰਸਾਲਿਸ ਦੇ ਰੂਪ ਵਿੱਚ ਪਿਛੇਤਾ ਹੋ ਸਕਦਾ ਹੈ, ਜੋ ਕਿ ਲੱਤਾਂ ਵਿੱਚ ਮਾੜੇ ਸੰਤੁਲਨ ਅਤੇ ਅਚਾਣਕ ਹੋਣ ਵਾਲੇ ਦਰਦ ਦੇ ਨਾਲ ਸਬੰਧਤ ਹੁੰਦਾ ਹੈ। ਪਿਛੇਤਾ ਨਿਊਰੋਸਿਫਿਲਿਸ ਆਮ ਤੌਰ ਤੇ ਸ਼ੁਰੂਆਤੀ ਲਾਗ ਦੇ 4 ਤੋਂ 25 ਸਾਲ ਬਾਅਦ ਹੁੰਦਾ ਹੈ। ਮੇਨਿਨਗੋਵੈਸਕੁਲਰ ਸਿਫਿਲਿਸ ਆਮ ਤੌਰ ਤੇ ਉਦਾਸੀਨਤਾ ਅਤੇ ਦੌਰੇ, ਅਤੇ ਜਨਰਲ ਪੈਰਿਸਿਸ ਦੇ ਨਾਲ ਪਾਗਲਪਣ ਅਤੇ ਟੇਬਸ ਡੋਰਸਾਲਿਸ ਪੇਸ਼ ਕਰਦਾ ਹੈ। ਨਾਲ ਹੀ, ਆਰਗਾਈਲ ਰੋਬਰਟਸਨ ਪੁਤਲੀਆਂ ਹੋ ਸਕਦੀਆਂ ਹਨ, ਜੋ ਕਿ ਦੁਪਾਸੜ ਛੋਟੀਆਂ ਪੁਤਲੀਆਂ ਹੁੰਦੀਆਂ ਹਨ ਜੋ ਵਿਅਕਤੀ ਦੁਆਰਾ ਨੇੜਲੀਆਂ ਚੀਜ਼ਾਂ ਤੇ ਧਿਆਨ ਕੇਂਦ੍ਰਿਤ ਕਰਨ ਤੇ ਸੁੰਗੜ ਜਾਂਦੀਆਂ ਹਨ, ਪਰ ਚਮਕਦਾਰ ਪ੍ਰਕਾਸ਼ ਦੇ ਸੰਪਰਕ ਵਿੱਚ ਆਉਣ ਦੇ ਸੁੰਗੜਦੀਆਂ ਨਹੀਂ ਹਨ।
ਦਿਲ ਅਤੇ ਨਾੜੀਆਂ ਦਾ ਸਿਫਿਲਿਸ ਆਮ ਤੌਰ ਤੇ ਸ਼ੁਰੂਆਤੀ ਲਾਗ ਦੇ 10-30 ਸਾਲ ਬਾਅਦ ਹੁੰਦਾ ਹੈ। ਸਭ ਤੋਂ ਆਮ ਜਟਿਲਤਾ ਸੀਫਲਿਟਿਕ ਔਰਟਾਈਟਿਸ ਹੈ, ਜਿਸ ਦੇ ਨਤੀਜੇ ਵੱਜੋਂ ਧਮਨੀ ਵਿਸਫਾਰ ਬਣ ਸਕਦਾ ਹੈ।
ਜਮਾਂਦਰੂ
ਜਮਾਂਦਰੂ ਸਿਫਿਲਿਸ ਗਰਣ-ਅਵਸਥਾ ਦੇ ਦੌਰਾਨ ਜਾਂ ਜਨਮ ਦੇ ਸਮੇਂ ਹੋ ਸਕਦਾ ਹੈ। ਸਿਫਿਲਿਸ ਵਾਲੇ ਨਵਾਜਾਂਤਾਂ ਵਿੱਚੋਂ ਦੋ ਤਿਹਾਈ ਲੱਛਣਾਂ ਦੇ ਨਾਲ ਪੈਦਾ ਹੁੰਦੇ ਹਨ। ਉਸ ਤੋਂ ਬਾਅਦ ਪਹਿਲੇ ਕੁਝ ਸਾਲਾਂ ਦੌਰਾਨ ਵਿਕਸਿਤ ਹੋਣ ਵਾਲੇ ਆਮ ਲੱਛਣਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:ਹੇਪਾਟੋਸਪਲੀਨੋਮੇਗਲੀ (70%), ਛਪਾਕੀ (70%), ਬੁਖ਼ਾਰ (40%), ਨਿਊਰੋਸਿਫਿਲਿਸ (20%), ਅਤੇ ਨਊਮੋਨਾਈਟਿਸ (20%)। ਜੇ ਇਲਾਜ ਨਾ ਕੀਤਾ ਜਾਵੇ 40% ਵਿੱਚ, ਪਿਛੇਤਾ ਜਮਾਂਦਰੂ ਸਿਫਿਲਿਸ ਹੋ ਸਕਦਾ ਹੈ ਜਿਨ੍ਹਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ: ਕਾਠੀ ਨੱਕ ਕਰੂਪਤਾ, ਹਿਗੋਉਮੇਨਾਕਿਸ ਚਿੰਨ੍ਹ, ਸੇਬਰ ਸ਼ਿਨ (ਲੱਤ ਦੇ ਹੇਠਲੇ ਹਿੱਸੇ ਦੀ ਕਰੂਪਤਾ), ਜਾਂ ਕਲੱਟਨ ਜੋਇੰਟਸ (ਜੋੜਾਂ ਦੀ ਸੋਜਜ਼) ਤੇ ਹੋਰ।
ਕਾਰਨ
ਜੀਵਾਣੂ ਵਿਗਿਆਨ

ਟ੍ਰੇਪੋਨੇਮਾ ਪੈਲਿਡਮ ਉਪ ਪ੍ਰਜਾਤੀ ਪੈਲਿਡਮ ਇੱਕ ਵੱਲਦਾਰ ਆਕਾਰ ਦਾ, ਗ੍ਰਾਮ-ਨੇਗੇਟਿਵ, ਉੱਚ ਮੋਬਾਈਲ ਬੈਕਟੀਰਿਆ ਹੈ। ਸਬੰਧਤ ਟ੍ਰੇਪੋਨੇਮਾ ਪੈਲਿਡਮ, ਕਾਰਨ ਹੋਣ ਵਾਲੇ ਹੋਰ ਰੋਗਾਂ ਵਿੱਚਯਾਜ (ਉਪ-ਪ੍ਰਜਾਤੀ ਪਰਟੇਨਿਊ), ਪਿੰਟਾ (ਉਪ-ਪ੍ਰਜਾਤੀ ਕਾਰਾਟਿਅਮ) ਅਤੇ ਬੇਜਲ (ਉਪ-ਪ੍ਰਜਾਤੀਏਂਡੇਕਿਅਮ) ਸ਼ਾਮਲ ਹਨ। ਉਪ ਕਿਸਮ ਪੈਲਿਡਮ, ਦੇ ਵਾਂਗ ਨਾ ਹੋ ਕੇ, ਇਹਨਾਂ ਦੇ ਕਾਰਨ ਤੰਤੂ ਪ੍ਰਣਾਲੀ ਸਬੰਧੀ ਬਿਮਾਰੀ ਨਹੀਂ ਹੁੰਦੀ ਹੈ। ਉਪ-ਪ੍ਰਜਾਤੀ ਪੈਲੀਡਮ ਵਾਸਤੇ ਕੇਵਲ ਮਨੁੱਖ ਹੀ ਕੁਦਰਤੀ ਭੰਢਾਰ ਹਨ। ਇਹ ਮੇਜ਼ਬਾਨ ਦੇ ਬਿਨਾਂ ਕੁਝ ਹੀ ਦਿਨਾਂ ਤਕ ਜਿਉਂਦਾ ਰਹਿ ਸਕਦਾ ਹੈ। ਇਸਦਾ ਕਾਰਨ ਛੋਟਾ ਜਿਨੋਮ (1.14 MDa) ਹੈ ਜਿਸ ਕਰਕੇ ਇਹ ਆਪਣੇ ਜ਼ਿਆਦਾਤਰ ਮਾਕਰੋ-ਨਿਊਟ੍ਰੀਸ਼ਿਏਂਟ ਨੂੰ ਬਣਾਉਣ ਵਾਸਤੇ ਜ਼ਰੂਰੀ ਮੈਟਾਬੋਲਿਕ ਮਾਰਗ ਨੂੰ ਐਨਕੋਡ ਕਰਨ ਵਿੱਚ ਅਸਫਲ ਰਹਿੰਦਾ ਹੈ। ਇਸਦਾ ਦੁੱਗਣਾ ਹੋਣ ਦਾ ਸਮਾਂ 30 ਘੰਟਿਆਂ ਤੋਂ ਵੱਧ ਦਾ ਹੈ।
ਸੰਚਾਰ
ਸਿਫਿਲਿਸ ਮੁੱਖ ਤੌਰ ਤੇ ਜਿਨਸੀ ਸੰਪਰਕ ਰਾਹੀਂ ਜਾਂ ਗਰਭ-ਅਵਸਥਾ ਦੇ ਦੌਰਾਨ ਮਾਂ ਤੋਂ ਉਸਦੇ ਭਰੂਣ ਨੂੰ ਹੋ ਸਕਦਾ ਹੈ; ਸਪਾਇਰੋਚੇਟ ਸਲਾਮਤ ਬਲਗਮੀ ਝਿੱਲੀ ਜਾਂ ਕਮਜ਼ੋਰ ਚਮੜੀ ਵਿੱਚੋਂ ਲੰਘ ਸਕਦਾ ਹੈ। ਇਸ ਕਰਕੇ ਇਹ ਜਖਮ ਦੇ ਨੇੜੇਚੁੰਮਣ, ਅਤੇ ਨਾਲ ਹੀ ਮੌਖਿਕ, ਯੋਨੀ, ਅਤੇ ਗੁਦਾ ਸੰਭੋਗ ਦੁਆਰਾ ਫੈਲ ਸਕਦਾ ਹੈ। ਪ੍ਰਾਥਮਿਕ ਜਾਂ ਗੌਣ ਸੀਫਿਲਸ ਦੇ ਸੰਪਰਕ ਵਿੱਚ ਆਉਣ ਵਾਲਿਆਂ ਵਿੱਚੋਂ ਲਗਭਗ 30 ਤੋਂ 60% ਨੂੰ ਬਿਮਾਰੀ ਹੋ ਜਾਵੇਗੀ। ਇਸਦੀ ਸੰਕ੍ਰਾਮਕਤਾ ਨੂੰ ਇਸ ਉਦਾਹਰਨ ਰਾਹੀਂ ਸਮਝਿਆ ਜਾ ਸਕਦਾ ਹੈ ਕਿ ਸਿਰਫ 57 ਜੀਵਾਂ ਤੋਂ ਸੁਰੱਖਿਅਤ ਵਿਅਕਤੀਆਂ ਦੀ ਵੀ ਲਾਗਗ੍ਰਸਤ ਹੋਣ ਦੀ ਸੰਭਾਵਨਾ 50% ਹੁੰਦੀ ਹੈ। ਅਮਰੀਕਾ ਵਿੱਚ ਜ਼ਿਆਦਾਤਰ (60%) ਨਵੇਂ ਮਾਮਲੇ ਮਰਦਾਂ ਨਾਲ ਸੰਭੋਗ ਕਰਨ ਵਾਲੇ ਮਰਦਾਂ ਵਿੱਚ ਹੁੰਦੇ ਹਨ। ਇਹ ਖੂਨ ਦੇ ਉਤਪਾਦਾਂ ਰਾਹੀਂ ਫੈਲ ਸਕਦਾ ਹੈ। ਪਰ, ਬਹੁਤ ਸਾਰੇ ਦੇਸ਼ਾਂ ਵਿੱਚ ਕੂਨ ਦੀ ਇਸਦੇ ਲਈ ਜਾਂਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ ਇਸ ਲਈ ਜੋਂ ਬਹੁਤ ਘੱਟ ਹੈ। ਸੂਈਆਂ ਸਾਂਝੀਆਂ ਕਰਨ ਤੋਂ ਇਸਦੇ ਫੈਲਣ ਦਾ ਜੋਖਮ ਬਹੁਤ ਘੱਟ ਹੈ। ਸਿਫਿਲਿਸ ਟੌਇਲਟ ਦੀਆਂ ਸੀਟਾਂ, ਰੋਜ਼ਾਨਾ ਦੀਆਂ ਗਤੀਵਿਧੀਆਂ, ਗਰਮ ਪਾਣੀ ਵਾਲੇ ਟੱਬਾਂ, ਖਾਣ ਵਾਲੇ ਭਾਂਡੇ ਜਾਂ ਕੱਪੜੇ ਸਾਂਝੇ ਕਰਨ ਨਾਲ ਨਹੀਂ ਫੈਲਦਾ ਹੈ।
ਸਮੱਸਿਆ ਦੀ ਪਛਾਣ

ਇਸਦੀ ਸ਼ੁਰੂਆਤੀ ਮੌਜੂਦਗੀ ਵਿੱਚ ਸਿਫਿਲਿਸ ਦਾ ਡਾਕਟਰੀ ਤੌਰ ਤੇ ਨਿਦਾਨ ਕਰਨਾ ਮੁਸ਼ਕਲ ਹੈ। ਪੁਸ਼ਟੀ ਜਾਂ ਤਾਂ ਖੂਨ ਦੀਆਂ ਜਾਂਚਾਂ ਰਾਹੀਂ ਜਾਂ ਫੇਰ ਮਾਈਕ੍ਰੋਸਕੋਪੀ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਹੋਏ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਖੂਨ ਦੀਆਂ ਜਾਂਚਾਂ ਨੂੰ ਆਮ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ, ਕਿਉਂਕਿ ਇਹਨਾਂ ਨੂੰ ਕਰਨਾ ਆਸਾਨ ਹੁੰਦਾ ਹੈ। ਪਰ, ਨਿਦਾਨਾਤਮਕ ਜਾਂਚਾਂ, ਬਿਮਾਰੀ ਦੇ ਚਰਣਾਂ ਦੇ ਵਿਚਕਾਰ ਫਰਕ ਨਹੀਂ ਦੱਸ ਸਕਦੀਆਂ ਹਨ।
ਖੂਨ ਦੀਆਂ ਜਾਂਚਾਂ
ਖੂਨ ਦੀਆਂ ਜਾਂਚਾਂ ਨੂੰ ਨੋਨਟ੍ਰੇਪੋਨੇਮਲ ਅਤੇ ਟ੍ਰੇਪੋਨੇਮਲ ਜਾਂਚਾਂ ਵਿੱਚ ਵੰਡਿਆ ਜਾਂਦਾ ਹੈ। ਨੋਨਟ੍ਰੇਪੋਨੇਮਲ ਜਾਂਚਾਂ ਨੂੰ ਸ਼ੁਰੂ ਵਿੱਚ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਇਹਨਾਂ ਵਿੱਚ ਯੋਨ ਰੋਗ ਰਿਸਰਚ ਲੈਬਾਰਟਰੀ (VDRL) ਅਤੇਰੈਪਿਡ ਪਲਾਜ਼ਮਾ ਰਿਆਜਿਨ ਜਾਂਚਾਂ ਸ਼ਾਮਲ ਹੁੰਦੀਆਂ ਹਨ। ਪਰ, ਕਿਉਂਕਿ ਇਹ ਜਾਂਚਾਂ ਕਦੇ-ਕਦੇ ਝੂਠੇ ਸਕਾਰਾਤਮਕ ਹੁੰਦੇ ਹਨ, ਟ੍ਰੇਪੋਨੇਮਲ ਜਾਂਚ ਦੇ ਨਾਲ ਪੁਸ਼ਟੀ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ, ਜਿਵੇਂ ਕਿ ਟ੍ਰੇਪੋਨੇਮਲ ਪੈਲੀਡਮ ਪਾਰਟੀਕਲ ਐਗਲੂਟਿਨੇਸ਼ਨ(TPHA) ਜਾਂ ਫਲੋਰੋਸੇਂਟ ਟ੍ਰੇਪੋਨੇਮਲ ਐਂਟੀਬੋਡੀ ਐਬਜੋਰਪਸ਼ਨ ਟੇਸਟ (FTA-Abs)। ਨੋਨਟ੍ਰੇਪੋਨੇਮਲ ਜਾਂਚਾਂ ਦੇ ਝੂਠੇ ਸਕਾਰਾਤਮਕ ਕੁਝ ਵਾਇਰਲ ਲਾਗਾਂ ਦੇ ਕਾਰਨ ਹੋ ਸਕਦੇ ਹਨ ਜਿਵੇਂ ਕਿ ਵੇਰੀਸੇਲਾ ਅਤੇ ਖਸਰਾ, ਅਤੇ ਨਾਲ ਹੀਲਿੰਫੋਮਾ, ਟਿਊਬਰਕਲੋਸਿਸ, ਮਲੇਰੀਆ, ਏਂਡੋਕਾਰਡਿਟਿਸ, ਕਨੈਕਟਿਵ ਟਿਸ਼ੂ ਡਿਜੀਜ਼, ਅਤੇ ਗਰਭ-ਅਵਸਥਾ। ਟ੍ਰੇਪੋਨੇਮਲ ਐਂਟੀਬੋਡੀ ਜਾਂਚ ਆਮ ਤੌਰ ਤੇ ਸ਼ੁਰੂਆਤੀ ਲਾਗ ਤੋਂ ਦੋ ਤਪਂ ਪੰਜ ਹਫ਼ਤੇ ਬਾਅਦ ਸਕਾਰਾਤਮਕ ਬਣ ਜਾਂਦੀ ਹੈ। ਨਿਊਰੋਸਿਫਿਲਿਸ ਦਾ ਨਿਦਾਨ ਸਿਫਿਲਿਸ ਲਾਗ ਦੀ ਗਿਆਤ ਸਥਿਤੀ ਵਿੱਚ ਲਿਊਕੋਸਾਈਟਸ (ਮੁੱਖ ਤੌਰ ਤੇਲਿੰਫੋਸਾਈਟਸ) ਦੀ ਉੱਚ ਸੰਖਿਆ ਅਤੇ ਰੀੜ੍ਹ ਦੀ ਹੱਡੀ ਵਿਚਲੇ ਤਰਲ ਵਿੱਚ ਪ੍ਰੋਟੀਨ ਦੀ ਉੱਚ ਮਾਤਰਾ ਦਾ ਪਤਾ ਲਗਾ ਕੇ ਕੀਤਾ ਜਾਂਦਾ ਹੈ।
ਸਿੱਧੀ ਜਾਂਚ
ਕਿਸੇ ਸੰਢੇ ਤੋਂ ਸੇਰੌਸ ਤਰਲ ਦੀ ਡਾਰਕ ਗ੍ਰਾਉਂਡ ਮਾਈਕ੍ਰੋਸਕੌਪੀ ਨੂੰ ਤਤਕਾਲ ਨਿਦਾਨ ਲਈ ਵਰਤਿਆ ਜਾ ਸਕਦਾ ਹੈ। ਪਰ, ਹਸਪਤਾਲਾਂ ਕੋਲ ਹਮੇਸ਼ਾ ਉਪਕਰਣ ਜਾਂ ਤਜ਼ਰਬੇਕਾਰ ਸਟਾਫ਼ ਨਹੀਂ ਹੁੰਦਾ ਹੈ, ਜਦ ਕਿ ਜਾਂਚ ਨਮੂਨਾ ਲਏ ਜਾਣ ਦੇ 10 ਮਿੰਟਾਂ ਦੇ ਅੰਦਰ ਕੀਤੀ ਜਾਣੀ ਚਾਹੀਦੀ ਹੈ। ਲਗਭਗ 80% ਲੋਕਾਂ ਵਿੱਚ ਸੰਵੇਦਨਸ਼ੀਲਤਾ ਦੇਖੀ ਗਈ ਹੈ, ਇਸ ਤਰ੍ਹਾਂ ਇਸ ਨੂੰ ਸਿਰਫ ਨਿਦਾਨ ਦੀ ਪੁਸ਼ਟੀ ਕਰਨ ਲਈ ਵਰਤਿਆ ਜਾ ਸਕਦਾ ਹੈ ਪਰ ਬਾਹਰ ਕਰਨ ਲਈ ਨਹੀਂ। ਦੋ ਦੂਜੀਆਂ ਜਾਂਚਾਂ ਸੰਢੇ ਤੋਂ ਲਏ ਨਮੂਨੇ ਤੇ ਕੀਤੀਆਂ ਜਾ ਸਕਦੀਆਂ ਹਨ: ਡਾਇਰੈਕਟ ਫਲੋਰੋਸੈਂਟ ਐਂਟੀਬੋਡੀ ਜਾਂਚ ਅਤੇ ਨਿਊਕਲਿਕ ਐਸਿਡ ਐਂਪਲੀਫਿਕੇਸ਼ਨ ਜਾਂਚਾਂ ਡਾਇਰੈਕਟ ਫਲੋਰੋਸੈਂਟ ਜਾਂਚ ਫਲੋਰੋਸੀਨ ਨਾਲ ਜੁੜੇ ਐਂਟੀਬੋਡੀਜ਼ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਹੋਏ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਜੋ ਵਿਸ਼ੇਸ਼ ਸਿਫਿਲਿਸ ਪ੍ਰੋਟੀਨ ਨਾਲ ਜੁੜੇ ਹੁੰਦੇ ਹਨ, ਜਦ ਕਿ ਨਿਊਕਲਿਕ ਐਸਿਡ ਐਂਪਲੀਫਿਕੇਸ਼ਨ ਵਿਸ਼ੇਸ਼ ਸਿਫਿਲਿਸ ਜੀਨਾਂ ਦੀ ਮੌਜੂਦਗੀ ਦੀ ਜਾਂਚ ਕਰਨ ਲਈ ਪੋਲੀਮੇਰੇਸ ਚੇਨ ਰਿਏਕਸ਼ਨ ਤਕਨੀਕਾਂ ਦਾ ਉਪਯੋਗ ਕਰਦਾ ਹੈ। ਇਹ ਜਾਂਚਾਂ ਸਮਾਂ-ਸੰਵੇਦਨਸ਼ੀਲ ਨਹੀਂ ਹੁੰਦੀਆ ਹਨ, ਕਿਉਂਕਿ ਇਹਨਾਂ ਨੂੰ ਨਿਦਾਨ ਕਰਨ ਲਈ ਜਿਉਂਦੇ ਬੈਕਟੀਰੀਆ ਦੀ ਲੋੜ ਨਹੀਂ ਹੁੰਦੀ ਹੈ।
ਰੋਕਥਾਮ
{{|2010 ਤਕ}}, ਰੋਕਥਾਮ ਲਈ ਕੋਈ ਟੀਕਾ ਉਪਲਬਧ ਨਹੀਂ ਹੈ। ਲਾਗ ਗ੍ਰਸਤ ਵਿਅਕਤੀ ਦੇ ਨਾਲ ਅੰਤਰੰਗ ਸਰੀਰਕ ਸੰਪਰਕ ਤੋਂ ਬਚਣਾ ਸਿਫਿਲਿਸ ਦੇ ਸੰਚਾਰਣ ਨੂੰ ਘੱਟ ਕਰਨ ਵਿੱਚ ਪ੍ਰਭਾਵੀ ਹੁੰਦਾ ਹੈ, ਜ਼ਤੇ ਨਾਲ ਹੀ ਲੈਟੇਕਸ ਕੰਡੋਮ ਦੀ ਵਰਤੋਂ ਵੀ ਪ੍ਰਭਾਵੀ ਹੁੰਦੀ ਹੈ। ਹਾਲਾਂਕਿ ਕੰਡੋਮ ਦੀ ਵਰਤੋਂ ਜੋਖਮ ਨੂੰ ਪੂਰੀ ਤਰ੍ਹਾਂ ਨਾਲ ਖਤਮ ਨਹੀਂ ਕਰਦੀ ਹੈ। ਇਸ ਤਰ੍ਹਾਂ, ਸੈਂਟਰ ਫਾਰ ਡਿਸੀਜ਼ ਕੰਟ੍ਰੋਲ ਐਂਡ ਪ੍ਰੀਵੈਨਸ਼ਨ ਕਿਸੇ ਬਿਨਾਂ ਲਾਗ ਵਾਲੇ ਵਿਅਕਤੀ ਦੇ ਨਾਲ ਲੰਬੀ ਮਿਆਦ ਦੇ, ਆਪਸੀ ਇਕੱਲਾ ਰਿਸ਼ਤਾ ਰੱਖਣ ਅਤੇ ਅਲਕੋਹਲ ਵਰਗੇ ਪਦਾਰਥਾਂ ਅਤੇ ਦੂਜੀਆਂ ਨਸ਼ੀਲੀਆਂ ਦਵਾਈਆਂ ਤੋਂ ਬਚਣ ਦੀ ਸਿਫਾਰਸ਼ ਕਰਦਾ ਹੈ ਜੋ ਜੋਖਮ ਭਰੇ ਜਿਨਸੀ ਵਿਹਾਰ ਨੂੰ ਵਧਾਉਂਦੇ ਹਨ।
ਨਵਜਾਤ ਵਿੱਚ ਜਮਾਂਦਰੂ ਸਿਫਿਲਿਸ ਨੂੰ ਸ਼ੁਰੂਆਤੀ ਗਰਭ-ਅਵਸਥਾ ਵਿੱਚ ਮਾਵਾਂ ਦੀ ਜਾਂਚ ਕਰਕੇ ਅਤੇ ਲਾਗ ਵਾਲੀਆਂ ਦਾ ਇਲਾਜ ਕਰਕੇ ਰੋਕਿਆ ਜਾ ਸਕਦਾ ਹੈ। ਯੂਨਾਈਟਿਡ ਸਟੇਟਸ ਪ੍ਰਿਵੈਨਟਿਵ ਸਰਵਸਿਜ਼ ਟਾਸਕ ਫੋਰਸ (USPSTF) ਜ਼ੋਰ ਦੇ ਕੇ ਸਾਰੀਆਂ ਗਰਭਵਤੀ ਔਰਤਾਂ ਦੀ ਵਿਆਪਕ ਜਾਂਚ ਦੀ ਸਿਫਾਰਸ਼ ਕਰਦਾ ਹੈ, ਜਦ ਕਿ ਵਿਸ਼ਵ ਸਿਹਤ ਸੰਗਠਨ ਸਿਫਾਰਸ਼ ਕਰਦਾ ਹੈ ਕਿ ਸਾਰੀਆਂ ਔਰਤਾਂ ਦੀ ਉਹਨਾਂ ਦੀ ਜਨਮ ਤੋਂ ਪਹਿਲਾਂ ਦੀ ਪਹਿਲੀ ਮੁਲਾਕਾਤ ਤੇ ਅਤੇ ਫੇਰ ਤੀਜੀ ਤਿਮਾਹੀ ਵਿੱਚ ਜਾਂਚ ਕੀਤੀ ਜਾਵੇ। ਜੇ ਉਹ ਪਾਜ਼ਿਟਿਵ ਹਨ, ਤਾਂ ਉਹ ਸਿਫਾਰਸ਼ ਕਰਦੇ ਹਨ ਕਿ ਉਹਨਾਂ ਦੇ ਸਾਥੀਆਂ ਦਾ ਵੀ ਇਲਾਜ ਕੀਤਾ ਜਾਵੇ। ਪਰ ਜਮਾਂਦਰੂ ਸਿਫਿਲਿਸ, ਅਜੇ ਵੀ ਵਿਕਾਸਸ਼ੀਲ ਦੇਸ਼ਾਂ ਵਿੱਚ ਆਮ ਹੈ, ਕਿਉਂਕਿ ਕਈ ਔਰਤਾਂ ਨੂੰ ਜਨਮ ਤੋਂ ਪਹਿਲਾਂ ਦੀ ਦੇਖਭਾਲਬਿਲਕੁਲ ਨਹੀਂ ਮਿਲਦੀ ਹੈ, ਅਤੇ ਦੂਜਿਆਂ ਨੂੰ ਜਿਹੜੀ ਜਨਮ ਤੋਂ ਪਹਿਲਾਂ ਦੀ ਦੇਖਭਾਲ ਮਿਲਦੀ ਹੈ ਉਸ ਵਿੱਚ ਇਹ ਜਾਂਚ ਸ਼ਾਮਲ ਨਹੀਂ ਹੁੰਦੀ ਹੈ, ਅਤੇ ਇਹ ਅਜੇ ਵੀ ਵਿਕਾਸਸ਼ੀਲ ਦੇਸ਼ਾਂ ਵਿੱਚ ਕਦੇ-ਕਦੇ ਹੁੰਦਾ ਹੈ, ਕਿਉਂਕਿ ਜਿਨ੍ਹਾਂ ਨੂੰ ਸੀਫਿਲਸ ਦੀ ਲਾਗ ਹੋਣ ਦੀ ਸਭ ਤੋਂ ਵੱਧ ਸੰਭਾਵਨਾ ਹੁੰਦੀ ਹੈ (ਡਰੱਗਜ਼ ਆਦੀ ਦੀ ਵਰਤੋਂ ਦੇ ਕਾਰਨ ) ਉਹਨਾਂ ਨੂੰ ਗਰਭ-ਅਵਸਥਾ ਦੇ ਦੌਰਾਨ ਦੇਖਭਾਲ ਮਿਲਣ ਦੀ ਸੰਭਾਵਨਾ ਸਭ ਤੋਂ ਘੱਟ ਹੁੰਦੀ ਹੈ। ਘੱਟ ਤੋਂ ਦਰਮਿਆਨੀ ਆਮਦਨੀ ਵਾਲੇ ਦੇਸ਼ਾਂ ਵਿੱਚ ਜਾਂਚ ਤਕ ਪਹੁੰਚ ਬਣਾਉਣ ਦੇ ਕਈ ਉਪਾਅ ਕਰਨ ਨਾਲ ਜਮਾਂਦਰੂ ਸੀਫਿਲਸ ਨੂੰ ਘਟਾਉਣ ਵਿੱਚ ਪ੍ਰਭਾਵੀ ਜਾਪਦੇ ਹਨ।
ਕੈਨੇਡਾ the ਯੂਰਪੀ ਯੂਨੀਅਨ, ਅਤੇ ਯੂਨਾਈਟਿਡ ਸਟੇਟਸ ਸਮੇਤ ਕਈ ਦੇਸ਼ਾਂ ਵਿੱਚ ਸਿਫਿਲਿਸ ਸੂਚਿਤ ਕੀਤੀ ਜਾਣ ਵਾਲੀ ਬਿਮਾਰੀ ਹੈ। ਇਸਦਾ ਮਤਲਬ ਹੈ ਕਿ ਸਿਹਤ ਦੇਖਭਾਲ ਪੇਸ਼ਾਵਰਾਂ ਨੂੰ ਜਨਤਕ ਸਿਹਤਅਧਿਕਾਰੀਆਂ ਨੂੰ ਸੂਚਿਤ ਕਰਨ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ, ਜੋ ਉਸ ਤੋਂ ਬਾਅਦ ਆਦਰਸ਼ਕ ਤੌਰ ਤੇ ਵਿਅਕਤੀ ਦੇ ਸਾਥੀ ਨੂੰ ਸਾਥੀ ਦੀ ਸੂਚਨਾ ਦੇਣਗੇ। ਡਾਕਟਰ ਮਰੀਜ਼ਾਂ ਨੂੰ ਉਤਸ਼ਾਹਿਤ ਕਰ ਸਕਦੇ ਹਨ ਕਿ ਉਹ ਆਪਣੇ ਸਾਥੀਆਂ ਨੂੰ ਦੇਖਭਾਲ ਲੈਣ ਲਈ ਭੇਜਣ। CDC ਸਿਫਾਰਸ਼ ਕਰਦਾ ਹੈ ਕਿ ਮਰਦਾਂ ਨਾਲ ਸੈਕਸ ਕਰਨ ਵਾਲੇ ਜਿਨਸੀ ਤੌਰ ਤੇ ਸਰਗਰਮ ਮਰਦ ਸਾਲ ਵਿੱਚ ਘੱਟੋ-ਘੱਟ ਇੱਕ ਵਾਰ ਜਾਂਚ ਕਰਵਾਉਣ।
ਇਲਾਜ
ਸ਼ੁਰੂਆਤੀ ਲਾਗਾਂ
ਗੈਰ-ਜਟਿਲ ਸੀਫਿਲਤ ਲਈ ਇਲਾਜ ਦੀ ਪਹਿਲੀ ਚੋਣ ਪੈਨਿਸਿਲਿਨ G ਦਾ ਮਾਂਸਪੇਸ਼ੀ ਵਿੱਚ ਇਕੱਲਾ ਟੀਕਾ ਹਾਂ ਮੂੰਹ ਰਾਹੀਂ ਲਈ ਜਾਣ ਵਾਲੀ ਅਜ਼ੀਥ੍ਰੋਮਾਈਸਿਨ ਦੀ ਇੱਕ ਖੁਰਾਕ ਹੈ। ਡੌਕਸੀਸਾਈਕਲਿਨ ਅਤੇ ਟੇਟਰਾਸਾਈਕਲਿਨ ਵਿਕਲਪਕ ਚੋਣਾਂ ਹਨ; ਪਰ, ਜਮਾਂਦਰੂ ਕਰੂਪਤਾਵਾਂ ਦੇ ਜੋਖਮ ਦੇ ਕਾਰਨ, ਗਰਭਵਤੀ ਔਰਤਾਂ ਨੂੰ ਇਹਨਾਂ ਦੀ ਸਿਫਾਰਸ਼ ਨਹੀਂ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਮਾਕਰੌਲਾਈਡ, ਕਲਿਂਡਾਮਾਈਸਿਨ, ਅਤੇ ਰਿਫਏਮਪਿਨ ਸਮੇਤ ਕਈ ਸਾਰੇ ਏਜੰਟਾਂ ਦੇ ਪ੍ਰਤੀ ਐਂਟੀਬਾਇਓਟਿਕ ਰੋਧਕਤਾ ਵਿਕਸਿਤ ਹੋ ਗਈ ਹੈ। ਸੇਫਟ੍ਰਾਈਐਕਸੋਨ, ਇੱਕ ਤੀਜੀ ਪੀੜੀ ਦਾ ਸੇਫਲਾਸਪੋਰਿਨ ਐਂਟੀਬਾਇਓਟਿਕ, ਪੈਨਸਿਲਿਨ ਅਧਾਰਤ ਇਲਾਜ ਦੇ ਬਰਾਬਰ ਪ੍ਰਭਾਵੀ ਹੋ ਸਕਦਾ ਹੈ।
ਪਿਛੇਤੀਆਂ ਲਾਗਾਂ
ਨਿਊਰੋ ਸਿਫਿਲਿਸ ਲਈ, ਕੇਂਦਰੀ ਤੰਤੂ ਪ੍ਰਣਾਲੀ ਵਿੱਚ ਪੈਣਿਸਿਲਿਨ G ਦੇ ਮਾੜੇ ਦਾਖਲੇ ਦੇ ਕਾਰਨ, ਪ੍ਰਭਾਵਿਤ ਵਿਅਕਤੀਆਂ ਨੂੰ ਘੱਟੋ-ਘੱਟ 10 ਦਿਨਾਂ ਲਈ ਨੱਸ ਰਾਹੀਂ ਦਿੱਥਿ ਜਾਣ ਵਾਲੀ ਪੈਨਿਸਿਲਨ ਦੀਆਂ ਵੱਡੀਆਂ ਖੁਰਾਂ ਦੇਣ ਦੀ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਜੇ ਕਿਸੇ ਵਿਕਅਤੀ ਨੂੰ ਐਲਰਜੀ ਹੈ, ਤਾਂ ਸੇਫਟ੍ਰਾਇਐਕਸੋਨ ਵਰਤੀ ਜਾ ਸਕਦੀ ਹੈ ਜਾਂ ਪੈਨਿਸਿਲਿਨ ਸੰਵੇਦਨਹੀਨਤਾ ਦੀ ਕੋਸ਼ਿਸ਼ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ। ਦੂਜੀਆਂ ਦੇਰ ਨਾਲ ਹੋਣ ਵਾਲੀਆਂ ਪ੍ਰਸਤੁੱਤੀਆਂ ਦਾ ਤਿੰਨ ਹਫ਼ਤਿਆਂ ਲਈ ਹਫ਼ਤੇ ਵਿੱਚ ਇੱਕ ਵਾਰ ਪੱਠਿਆਂ ਵਿੱਚ ਦਿੱਤੀ ਜਾਣ ਵਾਲੀ ਪੈਨਿਸਿਲਿਨ G ਨਾਲ ਇਲਾਜ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ। ਜੇ ਐਲਰਜੀ ਹੋਵੇ, ਜਿਵੇਂ ਕਿ ਸ਼ੁਰੂਆਤੀ ਬਿਮਾਰੀ ਦੇ ਮਾਮਲੇ ਵਿੱਚ ਹੁੰਦਾ ਹੈ, ਡੋਕਸੀਸਾਈਕਲਿਨ ਜਾਂ ਟੇਟਰਾਸਾਈਕਲਿਨ ਨੂੰ ਵਰਤਿਆ ਜਾ ਸਕਦਾ ਹੈ, ਪਰ ਲੰਬੀ ਮਿਆਦ ਵਾਸਤੇ। ਇਸ ਚਰਣ ਤੇ ਇਲਾਜ ਇਸਦਾ ਅੱਗੇ ਵਧਣਾ ਸੀਮਿਤ ਕਰ ਦਿੰਦਾ ਹੈ, ਪਰ ਇਸ ਦਾ ਪਹਿਲਾਂ ਹੀ ਹੋ ਚੁੱਕੇ ਨੁਕਸਾਨ ਤੇ ਥੋੜ੍ਹਾ ਜਿਹਾ ਅਸਰ ਹੁੰਦਾ ਹੈ।
ਜੇਰਿਸਕ-ਹਰਕਸਹਾਈਮਰ ਪ੍ਰਤਿਕਿਰਿਆ
ਇਲਾਜ ਦੇ ਸੰਭਾਵੀ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਵਿੱਚੋਂ ਇੱਕ ਜੇਰਿਸਕ-ਹਰਕਸਹਾਈਮਰ ਪ੍ਰਤਿਕਿਰਿਆ ਹੈ। ਇਹ ਅਕਸਰ ਇੱਕ ਘੰਟੇ ਦੇ ਅੰਦਰ ਸ਼ੁਰੂ ਹੋ ਜਾਂਦੀ ਹੈ ਅਤੇ 24 ਘੰਟਿਆਂ ਲਈ ਰਹਿੰਦੀ ਹੈ, ਜਿਸਦੇ ਨਾਲ ਬੁਖ਼ਾਰ, ਪੱਠਿਆਂ ਵਿੱਚ ਦਰਦ, ਸਿਰ ਦਰਦ, ਅਤੇਦਿਲ ਦੀ ਤੇਜ ਧੜਕਨ ਦੇ ਲੱਛਣ ਹੁੰਦੇ ਹਨ। ਇਹ ਟੁੱਟ ਰਹੇ ਸਿਫਿਲਿਸ ਬੈਕਟੀਰੀਆ ਦੁਆਰਾ ਕੱਢੇ ਗਏ ਲਿਪੋਪ੍ਰੋਟੀਨ ਦੇ ਪ੍ਰਤੀ ਪ੍ਰਤਿਕਿਰਿਆ ਵਿੱਚ ਪ੍ਰਤਿਰੱਖਿਆ ਪ੍ਰਣਾਲੀ ਦੁਆਰਾ ਛੱਡੇ ਗਏ ਸਾਈਟੋਕਿਨਸ ਦੁਆਰਾ ਪੈਦਾ ਹੁੰਦੇ ਹਨ।
ਵਿਆਪਕਤਾ

no data <35 35-70 70-105 105-140 140-175 175-210 | 210-245 245-280 280-315 315-350 350-500 >500 |
ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ ਕਿ 1999 ਵਿੱਚ ਸਿਫਿਲਿਸ ਨੇ 12 ਮਿਲੀਅਨ ਲੋਕਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕੀਤਾ, ਜਿਨ੍ਹਾਂ ਵਿੱਚੋਂ 90% ਤੋਂ ਵੱਧ ਮਾਮਲੇ ਵਿਕਾਸਸ਼ੀਲ ਦੇਸਾਂ ਵਿੱਚ ਹੋਏ। ਇਸ ਸਾਲ ਵਿੱਚ 700,000 ਅਤੇ 16 ਲੱਖ ਗਰਭ-ਅਵਸਥਾਵਾਂ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰਦਾ ਹੈ, ਜਿਸ ਦਾ ਨਤੀਜਾ ਆਪਣੇ-ਆਪ ਗਰਭਪਾਤ, ਮਰੇ ਹੋਏ ਬੱਚੇ ਦਾ ਜਨਮ, ਅਤੇ ਜਮਾਂਦਰੂ ਸਿਫਿਲਿਸ ਸੀ। ਉਪ-ਸਹਾਰਾ ਅਫ੍ਰੀਕਾ, ਵਿੱਚ, ਸਿਫਿਲਿਸ 20% ਜਨਮ ਦੌਰਾਨ ਮੌਤਾਂਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ। ਅਨੁਪਾਤਕ ਤੌਰ ਤੇ ਇਸਦੀ ਦਰ ਨੱਸ ਰਾਹੀਂ ਦਵਾਈ ਲੈਣ ਵਾਲਿਆਂ, HIV ਤੋਂ ਲਾਗਗ੍ਰਸਤ, ਅਤੇ ਮਰਦਾਂ ਦੇ ਨਾਲ ਸੈਕਸ ਕਰਨ ਵਾਲੇ ਮਰਦਾਂ ਵਿੱਚ ਵੱਧ ਹੈ। ਯੂਨਾਈਟਿਡ ਸਟੇਟਸ ਵਿੱਚ, 2007 ਵਿੱਚ ਸਿਫਿਲਿਸ ਦੀਆਂ ਦਰਾਂ ਮਰਦਂ ਵਿੱਚ ਔਰਤਾਂ ਨਾਲੋਂ ਛੇ ਗੁਣਾ ਉੱਪਰ ਸਨ, ਜਦ ਕਿ 1997 ਵਿੱਚ ਇਹ ਬਰਾਬਰ ਸਨ। 2010 ਵਿੱਚ ਲਗਭਗ ਅੱਧੇ ਮਾਮਲੇ ਅਫ੍ਰੀਕੀ ਅਮਰੀਕੀਆਂ ਦੇ ਸਨ।
18ਵੀਂ ਅਤੇ 19ਵੀਂ ਸਦੀ ਵਿੱਚ ਸਿਫਿਲਿਸ ਯੂਰਪ ਵਿੱਚ ਕਾਫੀ ਆਮ ਸੀ। 20ਵੀਂ ਸਦੀ ਦੇ ਸ਼ੁਰੂ ਤੋਂ ਲੈ ਕੇ 1980 ਅਤੇ 1990 ਦੇ ਦਹਾਇਕਿਆਮ ਤਕ, ਵਿਕਸਿਤ ਦੇਸ਼ਾਂ ਵਿੱਚ ਐਂਟੀਬਾਇਓਟਿਕਸ ਦੀ ਵਿਆਪਕ ਦੇ ਕਾਰਨ ਲਾਗ ਵਿੱਚ ਬਹੁਤ ਜ਼ਿਆਦਾ ਕਮੀ ਆਈ। 2000 ਤੋਂ, ਸੰਯੁਕਤ ਰਾਜ ਅਮਰੀਕਾ, ਕੈਨੇਡਾ, ਯੂਕੇ, ਆਸਟ੍ਰੇਲੀਆ ਅਤੇ ਯੂਰਪ ਵਿੱਚ ਸਿਫਿਲਿਸ ਦੀਆਂ ਦਰਾਂ ਵੱਧ ਰਹੀਆਂ ਹਨ, ਮੁੱਖ ਤੌਰ ਤੇ ਮਰਦਾਂ ਦੇ ਨਾਲ ਸੈਕਸ ਕਰਨ ਵਾਲੇ ਮਰਦਾਂ ਵਿੱਚ। ਪਰ ਇਸ ਸਮੇਂ ਦੌਰਾਨ ਅਮਰੀਕੀ ਔਰਤਾਂ ਦੇ ਵਿੱਚ ਸਿਫਿਲਿਸ ਦੀਆਂ ਦਰਾਂ ਸਥਿਰ ਰਹੀਆਂ ਹਨ, ਅਤੇ UK ਦੀਆਂ ਔਰਤਾਂ ਵਿੱਚ ਦਰਾਂ ਵਧੀਆਂ ਹਨ, ਪਰ ਇਹ ਵਾਧਾ ਮਰਦਾਂ ਨਾਲੋਂ ਘੱਟ ਹੈ। 1990 ਦੇ ਦਹਾਕੇ ਤੋਂ ਚੀਨ ਅਤੇ ਰੂਸ ਵਿੱਚ ਵਿਪਰੀਤ ਲਿੰਗ ਦੇ ਵਿਅਕਤੀਆਂ ਨਾਲ ਜਿਨਸੀ ਸਬੰਧ ਰੱਖਣ ਵਾਲਿਆਂ ਵਿੱਚ ਦਰਾਂ ਵਧੀਆਂ ਹਨ। ਇਸ ਦਾ ਕਾਰਨ ਜਿਨਸੀ ਸਬੰਧਾਂ ਦੇ ਅਸੁਰੱਖਿਅਤ ਤਰੀਕਿਆਂ, ਜਿਵੇਂ ਕਿ ਖੁੱਲ੍ਹੇ ਜਿਨਸੀ ਸੰਬੰਧਾਂ ਵਿੱਚ ਵਾਧਾ, ਵੇਸਵਾ ਗਮਨ, ਅਤੇ ਰੋਕ ਵਾਲੀ ਸੁਰੱਖਿਆ ਦੀ ਘੱਟ ਰਹੀ ਵਰਤੋਂ ਨੂੰ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ।
ਇਲਾਜ ਨਾ ਕੀਤੇ ਜਾਣ ਤੇ, ਇਸ ਤੋਂ ਮੌਤ ਦੀ ਦਰ 8% ਤੋਂ 58% ਹੈ, ਜਿਸ ਵਿੱਚ ਮਰਦਾਂ ਦੀ ਮੌਤ ਦੌ ਦਰ ਵੱਧ ਹੈ। 19ਵੀਂ ਅਤੇ 20ਵੀਂ ਸਦੀਆਂ ਵਿੱਚ ਸਿਫਿਲਿਸ ਦੇ ਲੱਛਣ ਘੱਟ ਗੰਭੀਰ ਹੋ ਗਏ ਹਨ, ਕੁਝ ਹੱਦ ਤਕ ਪ੍ਰਭਾਵੀ ਇਲਾਜ ਦੀ ਵਿਆਪਕ ਉਪਲਬਧਤਾ ਦੇ ਕਾਰਨ ਅਤੇ ਕੁਝ ਹੱਦ ਤਕ ਸਪਾਇਰੋਚੇਟ ਦੀ ਤੀਬਰਤਾ ਵਿੱਚ ਕਮੀ ਹੈ। ਜਲਦੀ ਇਲਾਜ ਦੇ ਨਾਲ, ਜਟਿਲਤਾਵਾਂ ਘੱਟ ਹੁੰਦੀਆਂ ਹਨ। ਸਿਫਿਲਿਸ ਕਾਰਨ HIV ਦੇ ਫੈਲਣ ਦਾ ਜੋਖਮ ਦੋ ਤੋਂ ਪੰਜ ਵਾਰ ਤਕ ਵੱਧ ਜਾਂਦਾ ਹੈ, ਅਤੇ ਸਹਿ-ਲਾਗ ਆਮ ਹੈ (ਕਈ ਸ਼ਹਿਰੀ ਕੇਂਦਰਾਂ ਵਿੱਚ 30–60%)।
ਇਤਿਹਾਸ

ਸਿਫਿਲਿਸ ਦੇ ਸਹੀ ਮੂਲ ਦਾ ਪਤਾ ਨਹੀਂ ਹੈ। ਦੋ ਮੁੱਖ ਪਰਿਕਲਪਨਾਵਾ ਵਿੱਚੋਂ, ਇੱਕ ਸੁਝਾਅ ਦਿੰਦੀ ਹੈ ਕਿ ਯੂਰੋਪ ਵਿੱਚ ਸਿਫਿਲਿਸ ਕ੍ਰਿਸਟੋਫਰ ਕੋਲੰਬਸ ਦੀ ਅਮਰੀਕਾ ਯਾਤਰਾ ਦੇ ਚਾਲਕ ਦਲ ਦੇ ਨਾਲ ਆਇਆ ਸੀ, ਦੂਜੀ ਪਰਿਕਲਪਨਾ ਕਹਿੰਦੀ ਹੈ ਕਿ ਸਿਫਿਲਿਸ ਯੂਰਪ ਵਿੱਚ ਪਹਿਲਾਂ ਹੀ ਮੌਜੂਦ ਸੀ, ਪਰ ਇਸ ਨੂੰ ਪਛਾਣਿਆ ਨਹੀਂ ਗਿਆ ਸੀ। ਇਹਨਾਂ ਨੂੰ "ਕੋਲੰਬੀਅਨ" ਅਤੇ "ਪੂਰਵ-ਕੋਲੰਬੀਅਨ" ਪਰਿਕਲਪਨਾਵਾਂ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਉਪਲਬਧ ਸਬੂਤ ਕੋਲੰਬੀਅਨ ਪਰਿਕਲਪਨਾ ਦਾ ਸਭ ਤੋਂ ਚੰਗਾ ਸਮਰਥਨ ਕਰਦਾ ਹੈ। ਯੂਰਪ ਵਿੱਚ ਸਿਫਿਲਿਸ ਫੈਲਣ ਦਾ ਸਭ ਤੋਂ ਪਹਿਲਾ ਲਿਖਤੀ ਰਿਕਾਰਡ 1494/1495 ਵਿੱਚ ਫ੍ਰਾਂਸੀਸੀ ਹਮਲੇ ਦੇ ਸਮੇਂ ਨੇਪਲਸ, ਇਟਲੀ ਦਾ ਹੈ। ਵਾਪਸ ਆ ਰਹੇ ਫ੍ਰਾਂਸੀਸੀ ਸੈਨਿਕਾਂ ਦੁਆਰਾ ਇਸ ਨੂੰ ਫੈਲਾਏ ਜਾਣ ਦੇ ਕਾਰਨ, ਇਸ ਨੂੰ ਸ਼ੁਰੂ ਵਿੱਚ "ਫ੍ਰਾਂਸੀਸੀ ਬਿਮਾਰੀ" ਕਿਹਾ ਜਾਂਦਾ ਸੀ, ਪਰੰਪਰਾਗਤ ਤੌਰ ਤੇ ਇਸ ਨੂੰ ਅੱਜ ਵੀ ਇਸੇ ਨਾਮ ਨਾਲ ਬੁਲਾਇਆ ਜਾਂਦਾ ਹੈ। 1530 ਵਿੱਚ, "ਸਿਫਿਲਿਸ" ਨਾਮ ਪਹਿਲੀ ਵਾਰ ਇਤਾਲਵੀ ਡਾਕਟਰ ਅਤੇ ਕਵੀ ਗਿਰੋਲਾਮੋ ਫ੍ਰੈਕਸਤ੍ਰੋ ਦੁਆਰਾ ਉਸਦੀ ਛੇ ਪਦਾਂ ਵਾਲੀ ਲਾਤੀਨੀ ਕਵਿਤਾ ਦੇ ਸਿਰਲੇਖ ਦੇ ਰੂਪ ਵਿੱਚ ਵਰਤਿਆ ਗਿਆ ਸੀ ਜੋ ਇਟਲੀ ਵਿੱਚ ਬਿਮਾਰੀ ਦੀ ਪ੍ਰਕੋਪ ਦਾ ਵਰਣਨ ਕਰਦੀ ਸੀ। ਇਸ ਨੂੰ ਇਤਿਹਾਸਕ ਤੌਰ ਤੇ "ਗ੍ਰੇਟ ਪੌਕਸ" ਵੀ ਕਿਹਾ ਜਾਂਦਾ ਸੀ।
ਇਸਦੇ ਕਾਰਕ ਜੀਵ, ਟ੍ਰੇਪੋਨੇਮਾ ਪੈਲਿਡਮ, ਨੂੰ ਪਹਿਲੀ ਵਾਰ 1905 ਵਿੱਚ ਫ੍ਰਿਟਜ਼ ਸ਼ਾਉਡਿਨ ਅਤੇ ਏਰਿਕ ਹਾਫਮੈਨ ਦੁਆਰਾ ਪਛਾਣਿਆ ਗਿਆ ਸੀ। ਸਭ ਤੋਂ ਪਹਿਲਾ ਪ੍ਰਭਾਵੀ ਇਲਾਜ (ਸੈਲਵਰਸਨ) 1910 ਵਿੱਚ ਪੌਲ ਏਹਰਲਿਚ ਦੁਆਰਾ ਵਿਕਸਿਤ ਕੀਤਾ ਗਿਆ ਸੀ, ਜਿਸ ਤੋਂ ਬਾਅਦ ਪੈਨਿਸਿਲਿਨ ਦੇ ਪਰੀਖਣ ਕੀਤੇ ਗਏ ਸਨ ਅਤੇ 1943 ਵਿੱਚ ਇਸਦੀ ਪ੍ਰਭਾਵਕਤਾ ਦੀ ਪੁਸ਼ਟੀ ਕੀਤੀ ਗਈ ਸੀ। ਪ੍ਰਭਾਵੀ ਇਲਾਜ ਦੇ ਆਉਣ ਤੋਂ ਪਹਿਲਾਂ, ਪਾਰਾ ਅਤੇ ਵੱਖਰਾ ਕਰਨ ਨੂੰ ਆਮ ਤੌਰ ਤੇ ਵਰਤਿਆ ਜਾਂਦਾ ਸੀ, ਜਿਸ ਵਿੱਚ ਇਲਾਜ ਅਕਸਰ ਬਿਮਾਰੀ ਨਾਲੋਂ ਬਦਤਰ ਹੁੰਦੇ ਸਨ। ਕਈ ਪ੍ਰਸਿੱਧ ਇਤਿਹਾਸਕ ਵਿਅਕਤੀ, ਜਿਨ੍ਹਾਂ ਵਿੱਚ ਫ੍ਰੈਂਜ਼ ਸਕੂਬਰਟ, ਆਰਥਰ ਸ਼ੋਪੇਨਹਾਵਰ, ਐਡਵਾ ਮੈਨੇ ਅਤੇ ਅਡੋਲਫ ਹਿਟਲਰ, ਸ਼ਾਮਲ ਹਨ, ਨੂੰ ਇਹ ਬਿਮਾਰੀ ਹੋਈ ਸੀ।
ਸਮਾਜ ਅਤੇ ਸੱਭਿਆਚਾਰ
ਕਲਾ ਅਤੇ ਸਾਹਿਤ

ਸਿਫਿਲਿਸ ਨੂੰ ਦਰਸਾਉਣ ਲਈ ਸਭ ਤੋਂ ਪਹਿਲਾ ਯੂਰਪੀ ਕਲਾਤਮਕ ਕੰਮ ਅਲਬ੍ਰੇਕਟ ਡਿਊਰਰ ਦਾ ਸੀਫਿਲਾਈਟਿਕ ਮੈਨ, ਹੈ, ਜੋ ਕਿ ਇੱਕ ਲਕੜ ਦੀ ਕਲਾਕ੍ਰਿਤੀ ਹੈ ਅਤੇ ਜੋ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ ਕਿ ਲੈਂਡਕਨੈਸ਼ਟ, ਇੱਕ ਉੱਤਰੀ ਯੂਰਪੀ ਕਿਰਾਏ ਦਾ ਸੈਨਿਕ ਹੈ। 19ਵੀਂ ਸ਼ਤਾਬਦੀ ਦੇ ਮਿੱਥ femme fatale ਜਾਂ "ਵਿਸ਼ ਕੰਨਿਆ" ਬਾਰੇ ਮੰਨਿਆ ਜਾਂਦਾ ਹੈ ਕਿ ਇਸ ਦੀ ਸ਼ੁਰੂਆਤ ਸਿਫਿਲਿਸ ਦੀ ਤਬਾਹੀ ਦੇ ਕਾਰਨ ਹੋਈ ਸੀ, ਜਿਸਦੀ ਪ੍ਰਾਚੀਨ ਸਾਹਿਤਿਕ ਉਦਾਹਰਨ ਜੋਹਨ ਕੀਟਸ ਦੀ ਲਾ ਬੇਲੇ ਡੈਮ ਸੈਨਸ ਮਰਸੀ (La Belle Dame sans Merci) ਹੈ।
ਕਲਾਕਾਰ ਜੈਨ ਵੈਨ ਡੇਰ ਸਟ੍ਰੈਟ ਨੇ 1580 ਦੇ ਆਸਪਾਸ ਇੱਕ ਦ੍ਰਿਸ਼ ਪੇਂਟ ਕੀਤਾ ਸੀ ਜਿਸ ਵਿੱਚ ਇੱਕ ਅਮੀਰ ਵਿਅਕਤੀ ਨੂੰ ਸਿਫਿਲਿਸ ਲਈ ਤਪਤ ਖੰਡੀ ਲੱਕੜ ਗੁਆਏਕਮ ਤੋਂ ਇਲਾਜ ਪ੍ਰਾਪਤ ਕਰਦੇ ਹੋਏ ਦਿਖਾਇਆ ਗਿਆ ਸੀ। ਕੰਮ ਦਾ ਸਿਰਲੇਖ ਹੈ "ਸਿਫਿਲਿਸ ਦਾ ਇਲਾਜ ਕਰਨ ਲਈ ਗੁਆਏਕੋ ਦੀ ਤਿਆਰੀ ਅਤੇ ਉਪਯੋਗ"। ਕਲਾਕਾਰ ਨੇ ਇਸ ਚਿੱਤਰ ਨੂੰ ਕਲਾਕ੍ਰਿਤੀਆਂ ਦੀ ਇੱਕ ਲੜੀ ਵਿੱਚ ਸ਼ਾਮਲ ਕੀਤਾ ਸੀ, ਜਿਸ ਦੁਆਰਾ ਉਸ ਨੇ ਨਵੀਂ ਦੁਨੀਆ ਦਾ ਗੁਣਗਾਣ ਕੀਤਾ ਹੈ ਇਹ ਦਰਸਾਉਂਦੇ ਹੋਏ ਕਿ ਉਸ ਵੇਲੇ ਯੂਰਪੀ ਰਈਸਾਂ ਲਈ ਸਿਫਿਲਿਸ ਦਾ ਇਲਾਜ ਕਿੰਨਾ ਮਹੱਤਵਪੂਰਨ ਸੀ, ਹਾਲਾਂਕਿ ਇਹ ਪ੍ਰਭਾਵੀ ਨਹੀਂ ਸੀ। ਰੰਗਾਂ ਨਾਲ ਭਰਪੂਰ ਵਿਸਤ੍ਰਿਤ ਕੰਮ ਵਿੱਚ ਚਾਰ ਨੌਕਰ ਘੋਲ ਤਿਆਰ ਕਰ ਰਹੇ ਹਨ ਜਦ ਕਿ ਵੈਦ ਆਪਣੇ ਪਿੱਛੇ ਕੁਝ ਲੁਕੋਏ ਦੇਖ ਰਿਹਾ ਹੈ, ਅਤੇ ਬਦਕਿਸਮਤ ਰੋਗੀ ਇਸ ਨੂੰ ਪੀ ਰਿਹਾ ਹੈ।
ਟਸਕੇਗੀ ਅਤੇ ਗੁਆਟੇਮਾਲਾ ਅਧਿਐਨ
ਫਰਮਾ:ਇਹ ਵੀ ਦੇਖੋ: 20ਵੀਂ ਸਦੀ ਵਿੱਚ ਸੰਦੇਹਜਨਕ ਡਾਕਟਰੀ ਨੈਤਿਕਤਾ in ਦੇ ਅਮਰੀਕਾ ਦੇ ਸਭ ਤੋਂ ਵੱਧ ਬਦਨਾਮ ਮਾਮਲਿਆਂ ਵਿੱਚੋਂ ਇੱਕ ਟਸਕੇਗੀ ਸਿਫਿਲਿਸ ਅਧਿਐਨ ਸੀ। ਇਹ ਅਧਿਐਨ ਟਸਕੇਗੀ, ਅਲਬਾਮਾ, ਵਿੱਚ ਕੀਤਾ ਗਿਆ ਸੀ, ਅਤੇ ਇਸ ਨੂੰ ਟਸਕੇਗੀ ਇੰਸਟਿਚਿਊਟ ਦੀ ਸਾਂਝੇਦਾਰੀ ਵਿੱਚ ਯੂ. ਐਸ. ਪਬਲਿਕ ਹੈਲਥ ਸਰਵਿਸ (PHS) ਦਾ ਸਮਰਥਨ ਪ੍ਰਾਪਤ ਸੀ। ਇਹ ਅਧਿਐਨ 1932 ਵਿੱਚ ਸ਼ੁਰੂ ਹੋਇਆ, ਜਦੋਂ ਸਿਫਿਲਿਸ ਵਿਆਪਕ ਤੌਰ ਤੇ ਫੈਲੀ ਹੋਈ ਸਮੱਸਿਆ ਸੀ ਅਤੇ ਕੋਈ ਸੁਰੱਖਿਅਤ ਅਤੇ ਪ੍ਰਭਾਵੀ ਇਲਾਜ ਨਹੀਂ ਸੀ। ਇਹ ਅਧਿਐਨ ਇਲਾਜ ਨਾ ਕੀਤੇ ਗਏ ਸਿਫਿਲਿਸ ਦੇ ਵੱਧਣ ਨੂੰ ਮਾਪਣ ਲਈ ਤਿਆਰ ਕੀਤਾ ਗਿਆ ਸੀ। 1947 ਤਕ, ਪੈਨਿਸਿਲਨ ਦੀ ਸਿਫਿਲਿਸ ਲਈ ਪ੍ਰਭਾਵੀ ਇਲਾਜ ਦੇ ਰੂਪ ਵਿੱਚ ਪੁਸ਼ਟੀ ਹੋ ਚੁੱਕੀ ਸੀ ਅਤੇ ਇਸ ਨੂੰ ਬਿਮਾਰੀ ਦਾ ਇਲਾਜ ਕਰਨ ਲਈ ਵਿਆਪਕ ਤੌਰ ਤੇ ਵਰਤਿਆ ਜਾ ਰਿਹਾ ਸੀ। ਪਰ, ਅਧਿਐਨ ਡਾਇਰੈਕਟਰਾਂ ਨੇ ਅਧਿਐਨ ਨੂੰ ਜਾਰੀ ਰੱਖਿਆ ਅਤੇ ਭਾਗ ਲੈਣ ਵਾਲਿਆਂ ਨੂੰ ਪੈਨਿਸਿਲਨ ਦਾ ਇਲਾਜ ਪੇਸ਼ ਨਹੀਂ ਕੀਤਾ। ਇਸ ਤੇ ਬਹਿਸ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਅਤੇ ਕੁਝ ਲੋਕਾਂ ਨੇ ਪਤਾ ਲਗਾਇਆ ਹੈ ਕਿ ਕਈ ਮਰੀਜ਼ਾਂ ਨੂੰ ਪੈਨਿਸਿਲਨ ਦਿੱਤੀ ਗਈ ਸੀ। ਅਧਿਐਨ 1972 ਤਕ ਸਮਾਪਤ ਨਹੀਂ ਹੋਇਆ।
ਸਿਫਿਲਿਸ ਨਾਲ ਸਬੰਧਤ ਪ੍ਰਯੋਗ 1946 ਤੋਂ 1948 ਤਕ ਗੁਆਟੇਮਾਲਾ ਵਿੱਚ ਵੀ ਕੀਤੇ ਗਏ ਸਨ। ਉਹ ਸੰਯੁਕਤ ਰਾਜ ਅਮਰੀਕਾ ਦੁਆਰਾ ਪ੍ਰਾਯੋਜਿਤ ਮਨੁੱਖੀ ਪ੍ਰਯੋਗ ਸਨ, ਜੋ ਜੁਆਨ ਜੋਸੇ ਅਰੇਵੈਲੋ ਦੀ ਸਰਕਾਰ ਦੇ ਦੌਰਾਨ ਕੁਝ ਗੁਆਟੇਮਾਲਾ ਹੈਲਥ ਮਿਨਿਸਟਰੀਆਂ ਅਤੇ ਅਧਿਕਾਰੀਆਂ ਦੇ ਸਹਿਯੋਗ ਨਾਲ ਕੀਤੇ ਗਏ ਸਨ। ਡਾਕਟਰਾਂ ਤੇ ਸਿਪਾਹੀਆਂ, ਕੈਦੀਆਂ, ਅਤੇ ਮਾਨਸਿਕ ਰੋਗੀਆਂ ਨੂੰ ਉਹਨਾਂ ਦੀ ਸੂਚਿਤ ਸਹਿਮਤੀ ਦੇ ਬਿਨਾਂ ਸਿਫਿਲਿਸ ਅਤੇ ਦੂਜੀਆਂਜਿਨਸੀ ਤੌਰ ਤੇ ਫੈਲਣ ਵਾਲੀਆਂ ਬਿਮਾਰੀਆ ਨਾਲ ਸੰਕ੍ਰਮਿਤ ਕੀਤਾ, ਅਤੇ ਫੇਰ ਇਹਨਾਂ ਦਾ ਇਲਾਜ ਐਂਟੀਬਾਇਓਟਿਕ ਦੇ ਬਿਨਾਂ ਕੀਤਾ ਗਿਆ। ਅਕਤੂਬਰ 2010 ਵਿੱਚ, ਸੰਯੁਕਤ ਰਾਜ ਨੇ ਇਹ ਪ੍ਰਯੋਗ ਕਰਨ ਲਈ ਗੁਆਟੇਮਾਲਾ ਤੋਂ ਰਸਮੀ ਤੌਰ ਤੇ ਮਾਫੀ ਮੰਗੀ।
ਹਵਾਲੇ
ਅੱਗੇ ਅਤੇ ਪੜ੍ਹਨ ਲਈ
- Parascandola, John. Sex, Sin, and Science: A History of Syphilis in America (Praeger, 2008) 195 pp. ISBN 978-0-275-99430-3 excerpt and text search
- Shmaefsky, Brian, Hilary Babcock and David L. Heymann. Syphilis (Deadly Diseases & Epidemics) (2009)
- Stein, Claudia. Negotiating the French Pox in Early Modern Germany (2009)
ਬਾਹਰੀ ਕੜੀਆਂ
- "Syphilis - CDC Fact Sheet" Centers for Disease Control and Prevention (CDC)
- UCSF HIV InSite Knowledge Base Chapter: Syphilis and HIV Archived 2013-01-20 at the Wayback Machine.
This article uses material from the Wikipedia ਪੰਜਾਬੀ article ਆਤਸ਼ਕ, which is released under the Creative Commons Attribution-ShareAlike 3.0 license ("CC BY-SA 3.0"); additional terms may apply (view authors). ਇਹ ਸਮੱਗਰੀ CC BY-SA 4.0 ਹੇਠ ਮੌਜੂਦ ਹੈ। ਅਜਿਹਾ ਨਾ ਹੋਣ ਉੱਤੇ ਵਿਸ਼ੇਸ਼ ਤੌਰ ਉੱਤੇ ਦੱਸਿਆ ਜਾਵੇਗਾ। Images, videos and audio are available under their respective licenses.
®Wikipedia is a registered trademark of the Wiki Foundation, Inc. Wiki ਪੰਜਾਬੀ (DUHOCTRUNGQUOC.VN) is an independent company and has no affiliation with Wiki Foundation.